Халюс Вальгус стопы- причины, симптомы, лечение
Халюс Вальгус стопы у взрослых – это длительно существующая патологическая деформация большого пальца ноги. Выпирающая косточка сбоку большого пальца доставляет не только косметическое неудобство, но и приводит к постоянному болевому синдрому при ходьбе. Причин этой патологии много:
- слабость связочного аппарата стопы;
- поперечное плоскостопие;
- неправильно подобранная обувь;
-
наследственная предрасположенно
сть.
Существует много методик операции, которая направлена на исправление вальгусной деформации стопы. Наиболее распространённым
- Шеврон остеотомия — при легкой и средней деформации большого пальца.
- Шарф остеотомия — при умеренной и тяжелой вальгусной деформациях.
-
Артродез Лапидус

При определении необходимого метода хирургического вмешательства необходимо обсудить с пациентами ряд вопросов:
- Насколько сильно изменен большой палец в сравнении с нормальной анатомией?
- Какие из хирургических операций приведут к восстановлению анатомии пальца, максимально близкой к нормальной анатомии?
- Возможен ли вариант полного восстановления?
При минимально-инваз
Шеврон остеотомия: операция при небольшой деформации большого пальца стопы
Применяется при небольших деформациях большого пальца стопы (<17 °), в тех случаях, когда ещё не развился артроз.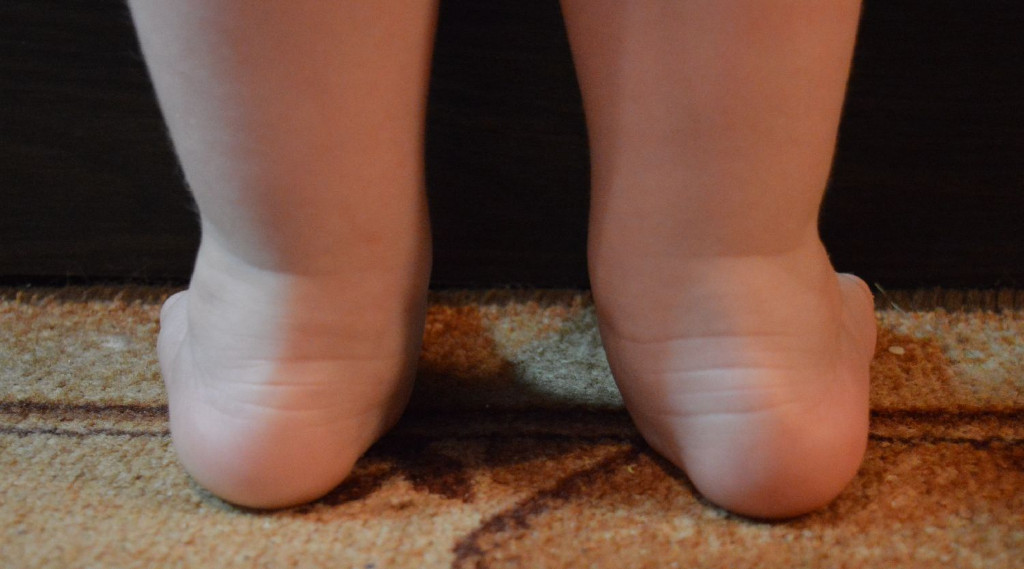 Шарф остеотомия: операция на продвинутых стадиях
Шарф остеотомия: операция на продвинутых стадиях
Процесс выздоровления длится, как правило, от 3 до 6 недель. После операции возможна полная нагрузка на ногу в специальном ортезе, который носиться не менее 6 недель. Затем можно носить широкую обувь. Улучшит процесс реабилитации гимнастика ноги для нормализации мышечного баланса и укрепления ног. Массаж конечности усилит кровообращение, ускорит восстановление тканей.
Специалисты Клиники «Андромеда» не только проведут оперативное лечение, но и помогут восстановиться в кратчайшие сроки, используя современные методики реабилитации.
Шихзагиров Загидин Тагирович
Травматолог-ортопед высшей категории, КМН, заслуженный врач России
Плоско-вальгусная деформация стопы у детей лечение в Краснодаре
Самым распространенным видом деформации стоп у детей является так называемая «вальгусная стопа», отличающаяся от нормальной очень низким сводом и искривлением оси ступни. При этом нарушении происходит уплощение продольных сводов стоп и отвисание их внутреннего края.
При этом нарушении происходит уплощение продольных сводов стоп и отвисание их внутреннего края.
Если ваш ребенок страдает данным заболеванием, обращайтесь в ортопедическое отделение клиники «В надежных руках». У нас работают только высококвалифицированные опытные врачи-ортопеды, среди которых:
Причины плоско-вальгусной деформации стопы у детей
Риск деформации стопы связан с формированием стопы в раннем возрасте. Причина заключается в следующем: стопа не всегда может выдерживать и правильно распределять нагрузку тела. Первые признаки деформации стопы у детей могут появиться в самом раннем возрасте, когда ребенок еще только совершает свои первые шаги. Подобная патология может быть как приобретенной, так и врожденной: иногда вальгусные стопы у ребенка диагностируют еще в роддоме.
Причины вальгусных стоп у ребенка:
-
нарушение формы стопы на фоне других заболеваний: рахита, сахарного диабета, болезней щитовидки и некоторых других;
-
наследственная предрасположенность;
-
лишний вес или ожирение;
-
серьезная травма ступни;
-
неправильно подобранная обувь.

Лечение плоско-вальгусной деформации стопы у детей
Плоско-вальгусная деформация стоп у детей – это не просто внешний дефект, но и неблагоприятный фактор, влияющий на дальнейшее развитие опорно-двигательного аппарата. На начальной стадии болезни ребенок может не испытывать никакого дискомфорта, а ступни, немного отличающиеся по форме от обычных, родители могут принять за особенность ребенка. Но в прогрессирующей стадии заболевания малышу просто становится неудобно ходить, и он рассказывает о болях в ножках. Деформация стопы легко угадывается по изменению формы обуви, которую носит ребенок, а далее – просто визуально. При выраженной вальгусной установке стопы оперативное лечение показано даже при отсутствии жалоб со стороны ребенка.
Наиболее подходящий возраст для оперативного вмешательства – 8-12 лет. Как правило, при лечении плоско-вальгусной деформации у детей применяются такие операции, как
 Оперативное лечение плоскостопия, в большинстве случаев позволяющее полностью исправить его у детей, является менее травматичным, чем у взрослых, и чаще всего позволяет полностью исправить деформацию стопы ребенка.
Оперативное лечение плоскостопия, в большинстве случаев позволяющее полностью исправить его у детей, является менее травматичным, чем у взрослых, и чаще всего позволяет полностью исправить деформацию стопы ребенка.
К профилактическим формам, а также к мероприятиям при легких деформациях стоп относятся:
-
ношение ортопедических стелек и твердой обуви с фиксированным задником;
-
лечебная гимнастика, направленная на укрепление связок стопы;
-
физиотерапевтические процедуры, позволяющие уменьшить общее напряжение;
-
массаж, направленный на укрепление мышц ног и ступней, улучшение проводимости нервов и поднятие общего тонуса детского организма.
Чтобы получить более подробную информацию и узнать стоимость услуг, свяжитесь с нами по телефону +7 (861) 221-03-33.
Исправление вальгуса стоп у ребенка — записаться к остеопату
Вальгусная деформация стоп у детей – это заболевание, при котором наблюдается уплощение стоп и их «заваливание» внутрь. В области стоп и голеностопных суставов образуется Х-образное искривление, пятка опирается на пол внутренним краем. При сведенных вместе, выпрямленных ногах в положении стоя пятки располагаются на расстоянии четыре и более сантиметра друг от друга. В терапии данной патологии может помочь хороший врач-остеопат.
Записаться на прием онлайн или по телефонам: 8(917)740-77-88, 8(987)096-88-67
ПРИЧИНЫ ВАЛЬГУСА У ДЕТЕЙ
Вальгус может быть у детей с самого рождения или появиться позже, другими словами, различают врожденную и приобретенную форму заболевания. Врожденный вальгус — это следствие нарушения внутриутробного развития. Приобретенная форма может развиться при отклонениях в развитии опорно-двигательного аппарата.
Факторы, провоцирующие заболевание:
- Генетическая предрасположенность;
- Нарушение минерального обмена;
- Гиподинамия;
- Погрешности в питании;
- Неправильно подобранная обувь;
- Рахит;
- Пониженный тонус мышц голени;
- Механические повреждения стоп;
- Патологии щитовидной железы;
- Частые простуды;
- Дистрофия или ожирение у ребенка.

ВАЛЬГУС У ДЕТЕЙ: СИМПТОМЫ
Главным видимым признаком заболевания является неравномерное стирание подошвы у обуви, которую носит ребенок. Кроме этого, походка малыша становится шаркающей, неуклюжей, с опорой на внутреннюю часть стопы. Ребенок быстро устает от ходьбы.
Современные дети двигаются очень мало по сравнению с прежними временами, поэтому родителям сейчас сложнее заметить те или иные изменения в походке. В результате заболевание все чаще диагностируется, когда патологические изменения становятся выраженными, что существенно усложняет последующую терапию и ухудшает прогноз.
Современные дети двигаются очень мало по сравнению с прежними временами, поэтому родителям сейчас сложнее заметить те или иные изменения в походке. В результате заболевание все чаще диагностируется, когда патологические изменения становятся выраженными, что существенно усложняет последующую терапию и ухудшает прогноз.
ПОСЛЕДСТВИЯ ЗАБОЛЕВАНИЯ
К сожалению, многие родители несерьезно относятся к проблеме вальгуса у детей, считая, что когда ребенок вырастет, болезнь пройдет сама по себе. Это не так. Стопы являются амортизаторами. Это фундамент для всего человеческого тела, поэтому отсутствие лечения может привести к деформации голеностопного и коленного сустава.
Это не так. Стопы являются амортизаторами. Это фундамент для всего человеческого тела, поэтому отсутствие лечения может привести к деформации голеностопного и коленного сустава.
Затем патологические изменения происходят с тазом, из-за неправильного распределения нагрузки он также меняет свое положение. Повышается давление на позвоночник, возникает сколиоз и другие изменения осанки, что способствует раннему появлению артроза и остеохондроза. Ребенок не может правильно ходить, прыгать и бегать. Неправильное распределение нагрузки постоянно приводит к микротравмам позвоночника и суставов, головным болям, повышенной утомляемости.
Поэтому при появлении первых признаков вальгуса нужно немедленно обратиться к врачу и начать лечение. Это поможет избежать осложнений и хирургического вмешательства в будущем.
ЛЕЧЕНИЕ
Лечение заболевания комплексное и включает в себя следующие этапы:
- Ношение специальных ортопедических стелек;
- Лечебная физкультура;
- Физиотерапия;
- Остеопатия.

ОСТЕОПАТ ПРИ ВАЛЬГУСЕ У ДЕТЕЙ
Одним из наиболее эффективных методов лечения вальгуса у детей любого возраста является остеопатия. Поставив диагноз вальгус, остеопат разрабатывает для ребенка индивидуальный план лечения, целью которого является восстановление правильного положения стоп. Добиться нужного эффекта можно при помощи специальных техник. Они направлены на снятие мышечного напряжения, нормализацию кровотока и лимфотока в области малого таза, восстановление иннервации, коррекцию патологических изменений в позвоночнике. При помощи остеопатии можно вылечить даже запущенные виды заболевания. Остеопат при вальгусе у детей исправляет не только искривление, но и походку, осанку. Кроме этого, специальные методы лечения усиливают иммунную защиту организма, в результате чего ребенок меньше болеет. Существует ряд техник, используя которые остеопат при вальгусной деформации добивается восстановления гормонального баланса, нормализации обменных процессов в организме. Именно такой комплексный подход способствует решению проблемы и возвращает здоровье ребенку.
Вальгусная стопа (косточки на стопах)
Стопа человека является важнейшим органом опорно-двигательного аппарата.
Наличие любой патологии стопы не смертельно опасно, но значительно снижает качество жизни. Одним из самых распространенных заболеваний стопы является вальгусная деформация большого пальца стопы (hallux valgus), называемая в народе «шишками» или «косточками», которое клинически выглядит как отклонение большого пальца внутрь стопы и чаще наблюдается у женщин 35-40 лет и старше. Проявляется болями, препятствует ношению нормальной обуви из-за образовавшейся «косточки» у основания большого пальца, на подошвенной поверхности образуются натоптыши, омозолелости, затрудняющие ходьбу из-за резкой болезненности.
Данная патология представляет собой не только косметическую проблему (визуально уродливая стопа), но и ортопедическую. Кроме отклонения большого пальца заболевание включает целый ряд патологических изменений во всех структурах стопы (сухожилиях, связках, костях и суставах), которые приводят к данной деформации:
- деформирующий артроз плюснефаланговых суставов,
- хронический бурсит,
- экзостозы головок плюсневых костей,
- комбинированное или поперечное плоскостопие,
- внутреннее (варусное) отклонение I плюсневой кости.

ПРИЧИНЫ ВОЗНИКНОВЕНИЯ hallux valgus до конца не ясны, однако замечено, что большую роль в развитии деформации играют плоскостопие, генетика, эндокринные нарушения, остеопороз.
Развитию деформации первого пальца стопы способствует неправильно подобранная обувь. Особенно это касается высоких каблуков и обуви с узким носком. Такая обувь ведет к неравномерному распределению нагрузки, которая больше падает на передний отдел стопы, в результате чего возникает деформация этой зоны и развивается артроз сустава большого пальца.
При наличии вальгусной деформации стопы очень важно как можно раньше обратиться к ортопеду.
Диагностика
Для правильного лечения и для предотвращения прогрессирования болезни необходимо полное и правильное обследование пациента, чтобы выявить истинные причины развития заболевания, определить стадию процесса и решить, вмешательство на каких анатомических структурах стопы позволит исправить деформацию и избавить пациента от данного заболевания.
Для уточнения диагноза мы проводим рентгенологическое исследование стопы в цифровом формате с измерением угловых характеристик костей стопы, также при необходимости компьютерно-томографическое исследование с мультипланарной и трехмерной реконструкцией для определения степени деформации и выбора метода оперативного лечения.
Лечение вальгусной деформации большого пальца стопы
При начальных признаках деформации большого пальца возможно использование ортопедических приспособлений (стельки, супинаторы, силиконовые межпальцевые валики, пальцевые корректоры, стяжки и др.), теплых ванночек для ног, массажа и физиотерапевтических процедур и т.д.
Но эти методики, также как и средства «народной» медицины (компрессы, капустные листья, йодовые сеточки) дают лишь временный эффект — уменьшение болевого синдрома и воспаления в области косточки, но не являются радикальным решением главной проблемы — исправления деформации сустава.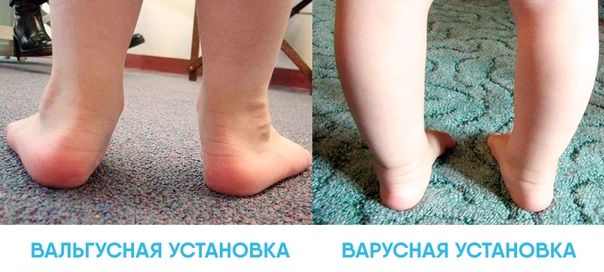
Методом выбора является оперативное лечение, позволяющее произвести коррекцию имеющейся деформации и получить хороший эстетический результат.
Коррекция стопы: Раньше «шишки» на ногах просто вырезали. Но после таких операций зачастую женщины мучались еще больше, так как «шишки» появлялись вновь. И требовалась повторная операция. На самом деле при обычном удалении шишки не решается основная проблема деформация. Пальцы стопы лишь еще больше «распластываются».
Хирургическое лечение «косточек» стопы: В нашей Клинике мы применяем малотравматичные коррегирующие операции в зависимости от степени деформации с применением миниатюрных устройств наружной фиксации, что позволяет за короткие сроки добиться восстановления функции конечности, не ограничивая ходьбу даже в первые сутки после операции, без применения дополнительных средств фиксации, как гипс, специальная обувь.После операции восстанавливается не только нормальная анатомия стопы, но исчезают мозоли и натоптыши.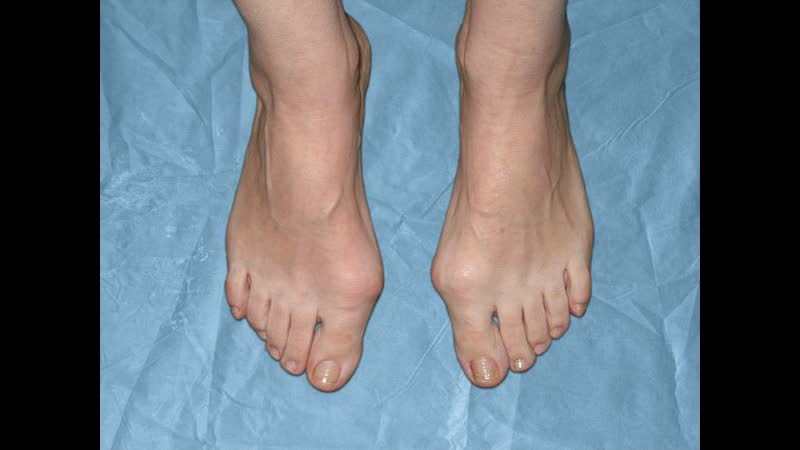 И человек забывает о страданиях навсегда.
И человек забывает о страданиях навсегда.
Преимущества данного метода лечения вальгусной деформации:
- возможность передвигаться самостоятельно уже через несколько часов после операции
- быстрый восстановительный период — на 5-12 день можно выходить на работу
- возможность оперировать сразу обе стопы
- вероятность рецидива (возобновления «роста косточек») близка к нулю
- отличный косметический и функциональный эффект — восстанавливается нормальная анатомическая форма стопы и полностью исчезают боли в стопе
- малая травматичность вмешательства
- отсутствует необходимость гипсовой иммобилизации в послеоперационном периоде
Каждый прооперированный пациент имеет возможность при малейшем сомнении или дискомфорте, вне зависимости от сроков давности проведения операции, обратиться к оперировавшему хирургу за бесплатной помощью (либо по телефону, либо на прием в Клинику).
Вальгусная деформация стоп | Медицинский центр SHiFA
Содержание
Деформация стопы со смещением большого пальца и выпиранием косточки – одна из самых распространенных ортопедических патологий. Сначала болезнь проявляется косметическим дефектом и не доставляет особых проблем, но если ее не лечить, то с возрастом она прогрессирует. Ноги быстро устают при ходьбе, начинаются боли, появляется проблема подбора обуви, а исправить дефект даже хирургическим путем становится все сложнее. Поэтому начинать лечение вальгусной деформации стоп (Халюс вальгус) необходимо сразу, как только появились первые признаки болезни.
Причины вальгусной деформации стоп
Это мультифакторное заболевание, которое развивается из-за наследственной предрасположенности, других болезней опорно-двигательного аппарата, неврологических патологий и нарушения обменных процессов, внешних факторов.
Внутренние причины:
- наследственная предрасположенность к Халюс вальгус
- поперечное и продольное плоскостопие
- воспалительные процессы (преимущественно артриты: псориатическая артропатия, подагра, ревматоидный артрит)
- врожденная биомеханическая нестабильность стоп
- синдром гиперэластичности, дисплазия соединительной ткани
- нейропатии различного генеза
- деформация коленных и тазобедренных суставов
Внешние провоцирующие факторы:
- травмы с растяжением связок стопы и голеностопа, повреждение суставов и переломы костей стопы
- ношение анатомически неправильной обуви на высоком каблуке, с узким носком
- профессиональные риски: продолжительная переноска тяжестей, длительное пребывание на ногах
Наследственная предрасположенность к Халюс вальгус сама по себе не считается причиной развития болезни, но является фактором повышенного риска, который практически всегда срабатывает при негативных внешних факторах.
Что происходит при Халюс вальгус
Вальгусная деформация – не только эстетический дефект, который доставляет женщинам массу неудобств из-за ограничений в выборе обуви (у женского пола болезнь встречается гораздо чаще, чем у мужчин). Происходят изменения всего костно-мышечного аппарата стопы, которые постепенно прогрессируют и через некоторое время переходят в необратимую стадию. Что при этом происходит со стопой?
- Распластывание стопы, изменение анатомической формы, уменьшение изгиба.
- Смещение I-ой плюсневой кости и увеличение угла между нею и II-ой плюсневой косточкой.
- Отклонение большого пальца под углом к I-ой плюсневой кости, головка которой приобретает форму выпирающей шишки (поэтому Халюс вальгус часто называют шишками или косточками на ногах).
- Подвывих плюсне-фалангового сочленения, который приводит к ротации сесамовидных косточек.
- Нарушение показателей биомеханики: снижение показателей двигательной и опорной функции.

- Изменения костной, хрящевой ткани и всего сустава. Страдает, прежде всего, область головки I-ой плюсневой кости: ткани становятся более чувствительными, воспаляются и болят кости, может развиваться бурсит, разрушается хрящ. Сужается просвет суставной щели, развивается очаговый кистоз с локальным остеопорозом.
Симптомы Халюс вальгус
Болезнь не развивается за неделю или месяц, с момента начала уже хорошо заметной патологии (на I-ой стадии палец отклоняется от нормального положения на 20-30°) до III степени вальгусной деформации стоп (большой палец уходит более чем на 40° и обычно накладывается на второй) может пройти не одно десятилетие.
Внешние проявления болезни:
- Отклонение большого пальца в сторону (наружу от внутренней поверхности стопы) и выпячивание косточки.
- Молоткоообразная форма стопы (2-ой и 3-ий пальцы деформируются и становятся похожи на молоточек, то есть изгибаются в суставах).
- Усталость ног, боли, которые часто усиливаются в вечернее и ночное время суток.

Диагностика
Диагноз ставится на основании данных, полученных в ходе внешнего осмотра, и рентгенографии стопы. Для выяснения причин развития болезни ортопед собирает анамнез (в ходе беседы расспрашивает пациента о его роде деятельности, наследственных заболеваниях, ранее полученных травмах, образе жизни, привычках), дает направление на лабораторные анализы, консультацию других специалистов. Дело в том, что Халюс вальгус может быть вызван аутоиммунными и системными заболеваниями (например, ревматоидным артритом), нарушением обмена веществ, неврологическими расстройствами. После обследования, в ходе которого часто диагностируют сопутствующие заболевания, назначается лечение.
Методы лечения Халюс вальгус
На начальной стадии заболевания (Халюс вальгус I степени) назначают консервативное лечение: гимнастику, ношение индивидуальных ортопедических стелек для профилактики плоскостопия, массаж, ножные ванночки, прием препаратов. Также показано ношение эластичных фиксаторов (защитников головки I плюсневой косточки), которые называют вальгусными шинами. При воспалении назначают физиотерапевтическое лечение: магнитотерапию, электрофорез, парафинотерапию и др., обезболивающие препараты.
При воспалении назначают физиотерапевтическое лечение: магнитотерапию, электрофорез, парафинотерапию и др., обезболивающие препараты.
Ортопед, в случае необходимости, даст рекомендации по изменению образа жизни, питания. Например, многим пациентам необходимо перейти на диетическую пищу, чтобы сбросить лишний вес и не провоцировать болезнь. Также желательно ограничить чрезмерные физические нагрузки, чаще гулять босиком по земле и мелким камням, использовать ортопедические коврики, купить безопасную обувь, которая не сдавливает носок, из-за которой нога не изгибается, а центр тяжести всего тела не перемещается.
Однако все консервативные методы позволяют лишь замедлить течение болезни, но не избавиться от нее навсегда. Поэтому в сложных случаях назначают хирургическое лечение. Разработано более 100 различных авторских методик лечения вальгусной деформации стопы. Все они основаны на дистальных угловых и проксимальных остеотомиях с реконструкцией стопы для устранения деформации. Для проведения оперативного вмешательства через разрез на коже обнажается I плюснефаланговый сустав. Далее хирург рассекает кость и устанавливает ее в функционально правильное положение. С помощью остеотомии можно не только исправить деформацию при отклонении пальца, но и удлинить или укоротить кость, если существует сопутствующая патология. В результате удается добиться длительной стадии компенсации или полностью устранить патологию, сохранить или восстановить функции сустава.
Для проведения оперативного вмешательства через разрез на коже обнажается I плюснефаланговый сустав. Далее хирург рассекает кость и устанавливает ее в функционально правильное положение. С помощью остеотомии можно не только исправить деформацию при отклонении пальца, но и удлинить или укоротить кость, если существует сопутствующая патология. В результате удается добиться длительной стадии компенсации или полностью устранить патологию, сохранить или восстановить функции сустава.
Основные методики хирургической коррекции Халюс вальгус:
- Корригирующая остеотомия I плюсневой кости (шевронная, клиновидная, SCARF+Akin (с резекцией и ротацией), Lapidus артродез.
- Остеотомия с применением биодеградируемых имплантатов.
Окончательный выбор метода лечения можно сделать только после обследования и определения степени деформации, индивидуальной клинико-рентгенологической картины.
После корригирующей остеотомии восстанавливается опорная функция, исчезает болевой синдром, не образуются натоптыши и мозоли, не отекают мягкие ткани, устраняются все компоненты деформации: палец становится на свое анатомически правильное место, хрящ не разрушается, сустав не деформируется. Пациент может жить полноценной жизнью, заниматься спортом, ходить, бегать, носить удобную обувь.
Пациент может жить полноценной жизнью, заниматься спортом, ходить, бегать, носить удобную обувь.
Вальгусная деформация поддается лечению. Наши специалисты готовы помочь каждому пациенту!
Вальгус стоп у детей | Физиотерапия
Вальгус стоп у детей – распространенная деформация, при которой стопы приобретают Х-образную форму. Диагноз определяется, если расстояние между внутренними сторонами стоп составляет не менее 4-5 см при сомкнутых вместе коленях. Другая особенность вальгусной деформации – низкая высота свода и плоская постановка стопы при ходьбе.Фактически «плоско-вальгусная постановка стоп» диагностируется у каждого второго ребенка в возрасте до 4 лет, что объясняется слабостью мышц и связок ног ребенка. В результате при ходьбе пятки отклоняются в сторону.
Однако это вовсе не значит, что со временем стопа придет в правильное положение и вальгусная деформация исчезнет сама собой. Напротив, если не провести лечение, вальгус стоп у детей может привести к развитию плоскостопия и другим нарушениям со стороны опорно-двигательного аппарата (артроз, сколиоз, остеохондроз).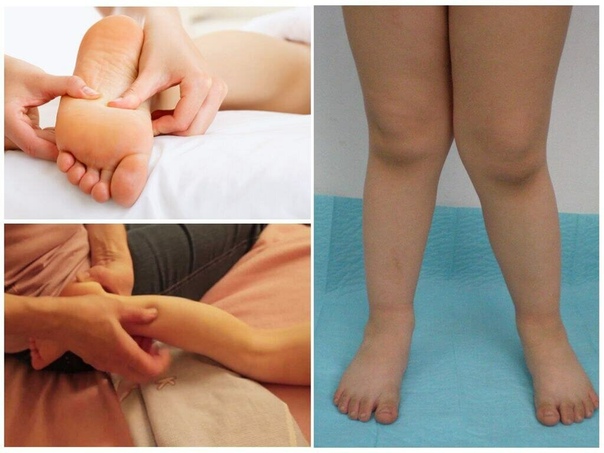
Диагноз плоскостопие определяется не ранее 6-летнего возраста. Как правило, вальгус стоп у детей проявляется в 10-12 месяцев, когда ребенок начинает ходить. Таким образом, для лечения этой деформации у родителей есть пять лет. В более позднем возрасте вылечить вальгус стоп значительно сложнее.
Вальгус стоп у детей может иметь не только приобретенный, но и врожденный характер. В этом случае он проявляется уже в первые месяцы после рождения ребенка.
Главным фактором, провоцирующим развитие вальгуса стоп у детей, является слабость мышечно-связочного аппарата, обычно на фоне частых респираторных заболеваний (ОРВИ, ОРЗ, бронхиты), а также рахита. Другой причиной вальгуса стоп может оказаться травма (растяжение, разрыв) связок и мышц.
Немаловажное значение имеет возраст, при котором ребенок учится ходить. Если начать ставить его на ноги слишком рано, то это может спровоцировать вальгусную деформацию, особенно в сочетании с неправильной обувью, слишком мягкой, не фиксирующей стопу.
Одним из ранних симптомов вальгусной деформации является неправильная постановка стопы, когда ребенок опирается не на всю ступню, а только на внутренний край. С развитием вальгуса походка ребенка становится шаркающей, неуклюжей, он быстро устает при ходьбе, к вечеру возможно опухание стоп и судороги икроножных мышц.
Для лечения вальгуса стоп у детей используется специальная ортопедическая обувь в сочетании с лечебной физкультурой (ЛФК), массажем и физиотерапией – магнитотерапией, иглорефлексотерапией, грязевыми аппликациями.
11 упражнений для стоп при вальгусной деформации
Гимнастика при вальгусной деформации стопы 25.10.2019 14:20Вальгусная деформация стопы – очень неприятное патологическое изменение, которое несет не только эстетический дискомфорт, но и массу болевых ощущений. Вальгусная деформация – это болезнь, которая проявляется непосредственно в искривлении фалангового сустава большого пальца ноги.
Из-за такого искривления деформируются и все остальные пальцы на ногах. При вальгусной деформации человек не может носить обычную обувь, так как у основания большого пальца образуется шишка. При ходьбе она трется об обувь, доставляет массу неудобств и ноющую боль. Вальгусная стопа видна по таким симптомам:
При вальгусной деформации человек не может носить обычную обувь, так как у основания большого пальца образуется шишка. При ходьбе она трется об обувь, доставляет массу неудобств и ноющую боль. Вальгусная стопа видна по таким симптомам:
- увеличение косточки на ноге возле первого пальца;
- утомляемость ног;
- проблемы с покупкой обуви;
- боль в суставах ног;
- молотообразная деформация пальцев на ноге.
Носите качественную и надежную обувь
Искривление фаланги пальцев на ногах может вызвать неправильно выбранная обувь, особенно это касается высоких каблуков и узких носков.
Кстати, даже самые высокие каблуки не приводят именно к росту косточки, как считают многие женщины, они просто увеличивают нагрузку на передний отдел стоп.
Поэтому отказываться от туфелек на шпильках не стоит, просто носите в них ортопедические стельки и делайте лечебную гимнастику из предлагаемых ниже упражнений.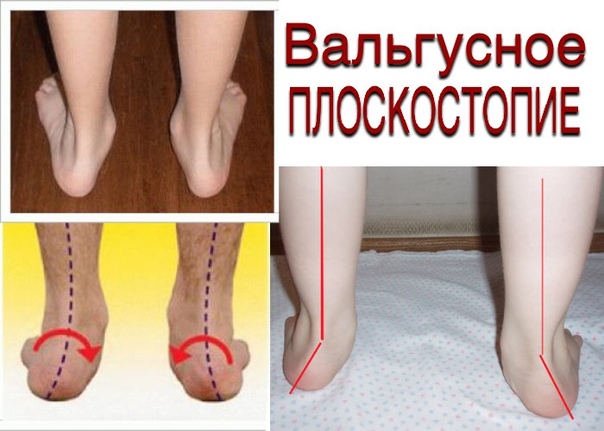
Заказать индивидуальные ортопедические стельки при вальгусной деформации стопы вы можете в нашем Центре ортопедии и подологии Health Line.
Заказать ортопедические стельки >>>
Лечебная гимнастика при патологии стоп
При вальгусной стопе лечебная гимнастика очень хорошо влияет на процесс выздоровления. Вам нужно выполнять по несколько раз в день следующие упражнения:
1. Лягте на пол и делайте знакомое с детства упражнение, имитируя езду на велосипеде. При упражнении старайтесь вытягивать носок вперед, когда нога будет двигаться от вас, и оттягивайте носок назад, когда нога двигается в обратном направлении. Двигаться нужно параллельно полу, не следует болтать ногами в разные стороны. Делать эту гимнастику можно примерно по 10 подходов 2 раза в день.
2. Следующее упражнение требуется делать уже сидя. Нужно опереться руками об пол позади себя и вытянуть ноги вперед. По очереди сгибайте, а потом разгибайте ноги в голеностопах по 10 раз.
По очереди сгибайте, а потом разгибайте ноги в голеностопах по 10 раз.
3. В том же положении, что и вышеуказанное упражнение, разводим пальчики на ногах, как можно шире, в разные стороны. По возможности пытайтесь задержаться в этом положении несколько минут, а потом возвращайте пальцы в начальное положение. Выполнять гимнастику 10-15 раз.
4. Сядьте на пол и обопритесь сзади руками, сжимайте пальцы в стопах и разжимайте на протяжении 5 минут.
5. Сядьте на стул и передвигайте ноги в разные стороны только с помощью пальцев ног. Это упражнение называется «гусеница», выполнять его очень полезно.
6. Сидя на стуле, возьмите карандаш или ручку, поставьте ее между первым и вторым пальцами на ногах. Круговыми движениями или движениями в стороны пытайтесь чертить карандашом разные фигуры или буквы в воздухе.
7. В положении стоя пытайтесь пройтись на носочках, подняв руки вверх, затем пройдитесь на пятках, руки на боках, затем на внешних и внутренних краях стопы.
8. Самым полезным упражнением при этом заболевании является натягивание голеностопа на себя в любом удобном положении. Сидя, стоя или лежа пытайтесь натянуть большой палец на ноге до упора на себя. Затем вытяните ноги вперед, сидя на полу и натянув носочки вперед, двигайте большими пальцами по очереди на каждой ноге, затем на двух ногах одновременно.
9. Сидя на полу в позе «лотоса», или, как еще говорят, «по-турецки», приподнимаемся, оперевшись наружными сторонами стоп. По очереди сверху ставим обе ноги.
10. Сидя на кресле с выпрямленными вперед ногами, пытаемся собрать пальцами ног кусок ткани. Еще можно мелкие вещицы перекладывать из одного места в другое.
11. Набираем в ванну воды с температурой примерно 35 градусов и на дно ставим коврик с резиновыми шипами. Ходить по нему нужно не более 10 минут.
Профилактика вальгусного искривления стоп
При правильной установке стоп огромную роль играет хождение босиком. Вы можете летом и в теплое время года ходить по траве, по песку, гравию или гальке.
В домашних условиях, даже сидя перед телевизором, вы можете перекатывать пальцами или целой стопой по полу какой-то предмет, к примеру, маленький мячик с шипами.
ЛФК при деформированной стопе иногда дает поразительные результаты и даже помогает обойтись без хирургического вмешательства.
Эффект от подобных упражнений будет уже через несколько недель, а через пару месяцев вы и вовсе забудете о болях в ногах и косточке.
В дополнение к физкультуре при вальгусной стопе очень полезным будет массаж. Вы можете обратиться к опытному специалисту или же после каждого принятия ванны заниматься самомассажем.
Hallux valgus: консервативное лечение или операция?
Рис. 1: Вальгусная деформация большого пальца стопы (лат. Искривленный палец) — это деформация большого пальца стопы в плюснефаланговом суставе: для большого пальца характерно то, что он смотрит наружу. Из-за нарастания конфликта с обувью трение вызывает воспаление бурсы плюснефалангового сустава, часто сопровождающееся дополнительным отеком. © Gelenk-Klinik.de
© Gelenk-Klinik.deУзелок большого пальца стопы
Что такое Hallux valgus? Вальгусная деформация большого пальца стопы — наиболее частая деформация переднего отдела стопы и пальцев ног.23% лиц в возрасте 18–65 лет и более 35% лиц старше 65 лет имеют вальгусную деформацию большого пальца стопы. Из-за заметной формы его также называют бурситом или ганглием.
Здесь большой палец ноги выходит из своего положения и указывает на внешний край стопы. При вальгусной деформации большого пальца стопа часто бывает болезненной и воспаленной, опухшая головка плюсневой кости в плюсне-фаланговом суставе обычно выпирает, давя на обувь.
При вальгусной деформации большого пальца стопы — почти всегда вместе с косой стопой — сначала отклоняется к внешнему краю стопы.Таким образом, при вальгусной деформации большого пальца стопы сухожилие большого пальца стопы больше не идет параллельно большому пальцу стопы и не является прямым в плюсне-фаланговом суставе: вместо этого возникает отклонение от нормального положения большого пальца стопы.
Это вызывает растущее и обычно болезненное воспаленное выпячивание в плюсне-фаланговом суставе: это выступающая подушечка пальца стопы, которая всегда сопровождает вальгусную деформацию большого пальца стопы.
Важные термины, связанные с вальгусной деформацией большого пальца стопы- Вальгусная деформация большого пальца стопы:
Искривление пальца ноги, косточка.Большой палец ноги согнут и направлен к внешнему краю стопы. - Экзостоз (ганглий):
Экзостоз — это выступ плюснефалангового сустава, который заставляет его прижиматься к внутреннему краю обуви. - Пространство:
Пространство — выпадение переднего свода стопы (поперечный свод). Hallux valgus всегда развивается из-за косолапости. - Метатарзалгия:
Метатарзалгия — это боль в плюсне. При вальгусной деформации большого пальца стопа метатарзалгия развивается из-за переноса веса с большого пальца ноги на уже переутомленные мизинцы во время ходьбы.
- Бурсит:
Бурса защищает кости и сухожилия от давления и трения. Бурса увеличивается из-за экзостоза на подушечке пальца стопы. Он может опухнуть и болезненно воспалиться (бурсит).
Вальгусная деформация большого пальца стопы — это косметическая или медицинская проблема?
Рис. 2: На ранних стадиях многие считают вальгусную деформацию большого пальца стопы чисто косметической проблемой. Деформация может долгое время оставаться безболезненной. Со временем деформация усиливается. Но повреждение плюснефалангового сустава и переднего отдела стопы продолжает увеличиваться.Поэтому рекомендуется ранняя коррекция положения большого пальца стопы с помощью упражнений на стопу, наложения шины на вальгусную деформацию большого пальца стопы или хирургического вмешательства: до того, как будет окончательно поврежден плюснефаланговый сустав. © Д-р Томас Шнайдер Вальгусная деформация не всегда болезненна. Многие из тех, кто страдает — по крайней мере, на ранней стадии — считают это косметической проблемой, которая становится заметной при ношении обуви с открытым носком. Hallux valgus не влияет на повседневную жизнь.
Hallux valgus не влияет на повседневную жизнь.
Косметически привлекательная, щадящая хирургия вальгусной деформации
Инжир.3: Красивые ступни — цель лечения вальгусной деформации большого пальца стопы.- Минимальный имплантируемый материал.
- Минимальные разрезы кожи.
- Мелкие стежки.
- Минимальное рубцевание.
- Нет швов в видимой области пальца ноги или стопы.
Из-за общего медицинского риска и послеоперационных ограничений в повседневной жизни мы не можем выполнять выпрямление вальгусной деформации пальца по чисто косметическим причинам. Тем не менее, стремление к хорошему косметическому результату является естественным и является приоритетом среди хирургических целей при вальгусной деформации деформации стопы.Оптимальная с косметической точки зрения операция также всегда является самым простым методом для пациента: разрезы кожи, рубцы и использование имплантатов сводятся к минимуму.
Однако прогрессирующее (усиливающееся) течение вальгусной деформации большого пальца стопы с постоянно нарастающей деформацией делает целесообразным консервативное или хирургическое выпрямление большого пальца стопы даже без сильной боли.
Чем позже будет исправлено положение большого пальца ноги, тем серьезнее будут осложнения в суставе большого пальца стопы и передней части стопы у пациентов (обычно женщин).
Профилактика вальгусной деформации стопы
- Не носите туфли на высоком каблуке каждый день.
- Альтернативная высота каблука.
- Как можно чаще ходите босиком.
- Выполняйте упражнения для стоп и укрепляйте мышцы стопы.
Как распознать вальгусную деформацию большого пальца стопы
- Покраснение и образование увеличенного шара в плюсне-фаланговом суставе.
- Активная гибкость большого пальца ноги ограничена степенью его жесткости.
- Большой палец ноги отклонен в сторону.
- Большой палец ноги вращается вокруг своей оси, т.е.
- Покраснение и образование мозолей под подушечкой пальцев стопы / плюсны 2–4 пальца стопы.
Как развивается вальгусная деформация большого пальца стопы?
Рис. 4: Пространство стопы и, следовательно, вальгусная деформация большого пальца стопы часто возникает из-за ношения обуви на высоком каблуке. Высокие каблуки переносят всю массу тела на переднюю часть стопы, увеличивая нагрузку на плюснево-фаланговые суставы. © Д-р Томас Шнайдер
4: Пространство стопы и, следовательно, вальгусная деформация большого пальца стопы часто возникает из-за ношения обуви на высоком каблуке. Высокие каблуки переносят всю массу тела на переднюю часть стопы, увеличивая нагрузку на плюснево-фаланговые суставы. © Д-р Томас ШнайдерВальгусная деформация стопы всегда развивается в результате расщепления стопы.При косой стопе передний свод стопы (поперечный свод) опускается. Концы пальцев стопы лежат на земле. Пальцы ноги согнуты наружу.
При вальгусной деформации большого пальца стопы из-за растяжения сухожилия большой палец стопы выходит из плюснефалангового сустава — точно так же, как лук, изогнутый тетивой — внутрь, к другим пальцам ноги. Соседние пальцы стопы вытесняются большим пальцем, который повернут внутрь, и впоследствии также деформируются в результате вальгусной деформации большого пальца стопы: поэтому вальгусная деформация большого пальца стопы часто возникает в связи с молоткообразным и когтистым пальцем.
Рис. 5: Hallux valgus: Сухожилие большого пальца стопы проходит под углом к плюснефаланговому суставу. Сесамовидные кости, которые направляют сухожилие сгибателя пальца стопы, больше не находятся справа и слева от большого пальца стопы, а заметно сместились. Носок вращается из плюсне-фалангового сустава, точно так же, как лук все больше натягивается тетивой. © Gelenk-Klinik.de
5: Hallux valgus: Сухожилие большого пальца стопы проходит под углом к плюснефаланговому суставу. Сесамовидные кости, которые направляют сухожилие сгибателя пальца стопы, больше не находятся справа и слева от большого пальца стопы, а заметно сместились. Носок вращается из плюсне-фалангового сустава, точно так же, как лук все больше натягивается тетивой. © Gelenk-Klinik.deHallux Rigidus: Артрит плюснефалангового сустава
Деформация вызывает признаки износа плюснево-фалангового сустава: смещение большого пальца стопы может привести к артриту и болезненной жесткости плюсне-фалангового сустава (Hallux Rigidus).
Hallux valgus часто сопровождается болезненным бурситом и артритом. Шарик на внутренней стороне стопы, сильно выступающий в плюсне-фаланговом суставе при вальгусной деформации большого пальца стопы, — это косточка.
Роль сесамовидной кости
На рисунке (рис. 5) показан угол между положением большого пальца стопы и сухожилием сгибателя пальца стопы. Также довольно заметна деформация сесамовидных костей. Эти крошечные кости свободно подвешиваются на нескольких сухожилиях и образуют блок для этих сухожилий.Сесамовидные кости, расположенные ниже плюснефалангового сустава, обычно удерживают между собой луч стопы.
Также довольно заметна деформация сесамовидных костей. Эти крошечные кости свободно подвешиваются на нескольких сухожилиях и образуют блок для этих сухожилий.Сесамовидные кости, расположенные ниже плюснефалангового сустава, обычно удерживают между собой луч стопы.
В случае вальгусной деформации сесамовидные кости смещены в сторону. Чем больше смещены сесамовидные кости, тем более выраженной будет вальгусная деформация большого пальца стопы. Если эти сесамовидные кости больше не функционируют как блокираторы для сухожилий большого пальца стопы, нормальный процесс скатывания через большой палец ноги во время ходьбы будет утрачен. Все больше и больше нагрузки воспринимают меньшие пальцы ног.Это смещение веса от большого пальца ноги в результате вальгусной деформации большого пальца стопы может вызвать боль в плюсне, так называемую переходную метатарзалгию.
Причины вальгусной деформации большого пальца стопы: травмы, обувная мода и слабая соединительная ткань
Образ жизни или природа?
Около 90% всех пациентов с вальгусной деформацией большого пальца стопы имеют семейный анамнез. И все же причина не просто врожденная, так как никто не рождается с бурситами. Таким образом, всегда есть факторы окружающей среды и образа жизни, которые способствуют развитию вальгусной деформации.Культуры, которые не носят обувь, практически не испытывают вальгусной деформации.
И все же причина не просто врожденная, так как никто не рождается с бурситами. Таким образом, всегда есть факторы окружающей среды и образа жизни, которые способствуют развитию вальгусной деформации.Культуры, которые не носят обувь, практически не испытывают вальгусной деформации.Одной из частых причин вальгусной деформации большого пальца стопы или бурсита большого пальца стопы является врожденная слабость соединительной ткани. Это также влияет на сухожилия, стабилизирующие продольный и поперечный свод стопы. Развивается то, что называется косолапостью. У растянутой стопы опущен передний поперечный свод стопы. Пальцы ног теряют свое естественное направление вперед. Таким образом, прострелы стопы являются наиболее частой начальной находкой при вальгусной деформации стопы.
Деформации стопы , развивающиеся после случайных и других травм стопы, e.грамм. переломы, также могут способствовать вальгусной деформации большого пальца стопы. Даже воспалительные изменения в суставах (артрит) могут быть причиной вальгусной деформации большого пальца стопы.
Причины вальгусной деформации большого пальца стопы
- Приобретенная деформация, например от туфель на высоком каблуке.
- Врожденная предрасположенность (часто встречается в некоторых семьях).
- 3. Женщины поражаются чаще из-за более слабой соединительной ткани.
- Пространство или перекос стопы вызывают вальгусную деформацию большого пальца стопы.
- Несчастный случай может быть причиной вальгусной деформации стопы.
- Артритические изменения суставов могут быть причиной вальгусной деформации большого пальца стопы.
- Некоторые неврологические расстройства могут привести к вальгусной деформации стопы.
Ношение слишком тесной обуви на высоком каблуке в течение многих лет обычно способствует развитию вальгусной деформации. Если большая часть веса тела больше не лежит на пятке и продольном своде стопы, а вместо этого давит на нежную переднюю часть стопы, передний поперечный свод стопы теряет устойчивость: развивается прострел.
Вот почему вальгусная деформация большого пальца стопы в первую очередь поражает женщин.При вальгусной деформации большого пальца стопы большой палец ноги постоянно подталкивается к другим пальцам. Прикрепленные мышцы, таким образом, развивают измененное направление напряжения и тянут зацеп еще дальше наружу. Высокий каблук и связанный с этим дополнительный вес, который продолжает раздвигать его, способствует формированию вальгусной деформации большого пальца стопы.
Другие факторы, связанные со стрессом, способствуют развитию вальгусной деформации большого пальца стопы: избыточный вес и долгое время стоя могут дестабилизировать сухожилия в передней части стопы, что приводит к опусканию поперечного свода стопы.
У кого вальгусная деформация большого пальца стопы?
Hallux valgus в первую очередь поражает женщин (90% пациентов, страдающих вальгусной деформацией большого пальца стопы, составляют женщины). Частота вальгусной деформации пальца с возрастом заметно увеличивается. Однако у некоторых очень молодых женщин, а также у мужчин есть вальгусная деформация большого пальца стопы: тогда причина вальгусной деформации стопы определяется не перегрузкой стопы, а генетикой.
Однако у некоторых очень молодых женщин, а также у мужчин есть вальгусная деформация большого пальца стопы: тогда причина вальгусной деформации стопы определяется не перегрузкой стопы, а генетикой.
Hallux valgus редко встречается в странах, где люди ходят босиком или носят удобную открытую обувь или сандалии. В Японии и Китае, где модно носить маленькую узкую обувь, с другой стороны, вальгусная деформация большого пальца стопы очень распространена.
Какие проблемы и симптомы испытывают пациенты с вальгусной деформацией большого пальца стопы?
Рис. 6: Вальгусная деформация большого пальца стопы снимает нагрузку с болезненного большого пальца ноги. Это называется недостаточностью большого пальца стопы. Вместо этого меньшие пальцы ног несут большую часть веса во время перекатывания во время ходьбы. Это приводит к появлению точек давления, показанных красным на этом изображении, — не только на стороне плюснефалангового сустава, но также на подошве и подушечках пальцев меньшего размера. © Доктор Томас Шнайдер, доктор медицины
© Доктор Томас Шнайдер, доктор медициныХотя вальгусная деформация большого пальца стопы является распространенной деформацией стопы, она не вызывает серьезных проблем у всех пациентов.Деформация пальцев стопы, наблюдаемая при вальгусной деформации стопы, часто беспокоит пациенток: они считают это косметической проблемой.
В этом случае проблемы, связанные с вальгусной деформацией большого пальца стопы, обычно возникают над плюснефаланговым суставом. Плюсно-фаланговый сустав, который обычно сильно выступает при вальгусной деформации большого пальца, трется о внутреннюю часть обуви, вызывая воспаление. Подушечка пальца ноги становится красной и опухшей при вальгусной деформации стопы.
Вальгусная боль
Причины боли вальгусного большого пальца стопы
- Бурсит (болезненное воспаление бурсы)
- Артрит плюснефалангового сустава (hallux strictus)
- Боль от чрезмерной нагрузки на плюсну.
- Пальцы с когтями, пальцы с молотком.

При вальгусной деформации большого пальца стопа отек бурсы и мягких тканей (бурсит) в плюсне-фаланговом суставе будет продолжать увеличиваться. По мере увеличения отека увеличивается и степень, в которой подушечка стопы трется о внутреннюю часть обуви. В ответ на это трение бурса плюснефалангового сустава еще больше утолщается. Работа бурсы — защищать кости и суставы от давления и трения. Настоящий порочный круг. Бурса может воспалиться.Бурсит — бактериальная или небактериальная — одно из самых болезненных заболеваний. Бурсит стопы, трется обувями в области весовой плюснефалангового сустава, является одним из самых неудобных боли.
Деформация большого пальца стопы и, как следствие, выпячивание подушечки пальца стопы являются одноименными симптомами вальгусной деформации большого пальца стопы © Доктор Томас Шнайдер, доктор медицинских наук Еще один источник боли при вальгусной деформации большого пальца — постоянно растущий артрит плюснефалангового сустава из-за деформации сустава. Хрящ в суставе большого пальца стопы продолжает истончаться из-за трения. В определенный момент может возникнуть воспаленный артрит большого пальца стопы , который является особенно болезненным.
Хрящ в суставе большого пальца стопы продолжает истончаться из-за трения. В определенный момент может возникнуть воспаленный артрит большого пальца стопы , который является особенно болезненным.
Перенос веса с большого пальца на четыре меньших пальца ноги приводит к их перенапряжению. Это может вызвать боль в плюсне в ответ на изменение веса (так называемая метатарзалгия с переносом веса ). Первоначально боль Hallux valgus возникает только при определенном стрессе, когда оказывается давление на сустав.На более поздних стадиях боль в большом пальце может проявляться как мучительная боль в состоянии покоя, независимо от стресса.
Косметические проблемы, вызванные вальгусной деформацией большого пальца стопы
- Покраснение и припухлость подушечки пальца стопы.
- Выступающая подушечка пальца стопы (экзостоз)
- Деформация большого пальца стопы.
- Деформация соседних мизинцев стопы под действием вальгусной деформации большого пальца стопы (например, молоткообразные пальцы стопы).

- Некрасивая форма стопы.
- Дефект походки.
Боль вместе с отеком и покраснением также может возникать на внутреннем крае стопы над первой плюсневой костью.Поэтому пациенты с Hallux valgus предпочитают покупать обувь на один или два размера больше, чтобы предотвратить болезненное трение о подушечку пальца.
Боль и симптомы при вальгусной деформации не обязательно зависят от степени деформации. Тяжелая вальгусная деформация большого пальца стопы часто все еще безболезненна, в то время как некоторые пациенты вызывают сильную боль в стопе даже при незначительной деформации.
Как специалист диагностирует вальгусную деформацию большого пальца стопы?
Рис. 8: Рентгеновский снимок тяжелой деформации большого пальца стопы. На этом снимке показана деформация сесамовидных костей, которые больше не удерживают большой палец между ними, а вместо этого лежат рядом с ними.© Gelenk-Klinik.de Hallux valgus обычно очевиден даже для неспециалистов. Ортопед обычно распознает вальгусную деформацию большого пальца стопы, глядя на стопу. Hallux valgus часто сопровождается заметно увеличенным углом плюснефалангового сустава. Описание проблем пациентом с вальгусной деформацией стопы подтверждает подозрения врача.
Ортопед обычно распознает вальгусную деформацию большого пальца стопы, глядя на стопу. Hallux valgus часто сопровождается заметно увеличенным углом плюснефалангового сустава. Описание проблем пациентом с вальгусной деформацией стопы подтверждает подозрения врача.
Кроме того, пациенты с вальгусной деформацией большого пальца стопы обычно испытывают сопутствующие деформации стопы. Раскосая стопа с заметным опусканием переднего поперечного свода стопы, запавшими головками плюсневых костей является причиной вальгусной деформации большого пальца стопы.
Hallux valgus сопровождается и другими дефектами свода стопы. Первое, что нужно определить — это перекос стопы: дефект продольного свода стопы. Здесь врач определяет положение пятки по оси X, при этом подошва стопы опирается на пол в виде характерного углубленного продольного свода.
Рис. 9: Эта подометрия показывает типичную переходную метатарзалгию: большой палец правой ноги больше не несет нагрузки. Вместо этого на соседние мизинцы приходится большая часть веса. © Gelenk-Klinik.de
© Gelenk-Klinik.deПациенты с Hallux valgus часто жалуются на боль в стопах, зависящую от нагрузки, при длительном стоянии или ходьбе.
Hallux valgus часто передается от семьи. Поэтому ортопед интересуется членами семьи с вальгусной деформацией большого пальца стопы.
Рентген стопы обеспечивает дополнительную уверенность в диагностике вальгусной деформации большого пальца стопы. Он показывает точную степень деформации вальгусной деформации большого пальца стопы. При этом точное геометрическое отклонение между вальгусной деформацией большого пальца стопы и нормальным положением измеряется в положении стоя, т.е. с нагрузкой, так называемый вальгусный угол.
Магнитно-резонансная томография (МРТ) обнаруживает повреждение хряща, защемление мягких тканей и повреждение костей.
Рис. 9: Слева направо — стадии нарастания вальгусной деформации большого пальца стопы. Слева нормальное положение большого пальца стопы. Угол до 10 ° по-прежнему считается нормальным. Тяжелая вальгусная деформация большого пальца стопы (справа) присутствует при угле большого пальца стопы более 40 ° -45 °. © Gelenk-Klinik.de
Тяжелая вальгусная деформация большого пальца стопы (справа) присутствует при угле большого пальца стопы более 40 ° -45 °. © Gelenk-Klinik.de- Положение большого пальца ноги с углом до 10 ° по-прежнему считается нормальным.
- Незначительный дефект вальгусной деформации большого пальца стопы 16-20 °.
- Вальгусная деформация большого пальца стопы средней степени с отклонением 16-40 °.
- Тяжелая вальгусная деформация большого пальца стопы с отклонением более 40 °.
Типичные медицинские признаки вальгусной деформации большого пальца стопы:
- Положение большого пальца стопы с отклонением наружу более чем на 10 °.
- Обычно большой палец ноги вращается вокруг своей оси.
- Первая плюсневая кость выступает на внутреннем крае стопы.
- Костно-мозолистая опухоль на внутренней стороне плюснефалангового сустава.
- В некоторых случаях воспаленный, красный отек кожи и бурсы.

- Уплощение поперечного свода стопы и раздвинутого переднего отдела стопы.
- Снижение гибкости или фиксации деформации.
- Наблюдается деформация соседних пальцев стопы.
- Hallux valgus палец стопы с поворотом вокруг продольной оси.
- Образцы костной мозоли, типичные для вальгусной деформации.
Вопросы, ответы на которые дает пальпация вальгусной деформации большого пальца стопы:
При пальпации вальгусной деформации большого пальца опытный ортопед может получить дополнительную информацию о состоянии вальгусной деформации.Здесь ортопед исследует следующие вопросы:
- Насколько серьезна ротация вальгусной деформации большого пальца стопы?
- Можно ли переместить большой палец ноги в нормальное положение при деформации большого пальца стопы?
- Насколько серьезна ротация вальгусной деформации большого пальца стопы?
- Насколько стабильно прикрепление первой плюсневой кости к предплюсне? — Здесь нестабильность может быть важным фактором для исследования неадекватных коррекций в соответствии с предыдущими операциями вальгусной деформации.
 Hallux valgus часто возникает из-за этой нестабильности.
Hallux valgus часто возникает из-за этой нестабильности. - Костные шпоры (остеофиты) уже присутствуют в суставе большого пальца ноги как признак артрита в суставе?
- Имеются ли уже вторичные заболевания, связанные с износом?
- Можно ли двигать сесамовидные кости?
- Можно ли идентифицировать артрит мелких плюсневых костей по первому лучу стопы?
Прогноз вальгусной деформации большого пальца стопы
Прогноз вальгусной деформации большого пальца стопы зависит от стадии и группы пациентов.
У молодых пациентов с гибкой и, таким образом, все еще активно восстанавливаемой деформацией большого пальца стопы, есть хорошие перспективы поднять свод стопы и исправить вальгусное положение с помощью физиотерапевтических упражнений для стопы и консервативного лечения.
У пожилых пациентов с уже контрактной (т.е. уже не восстанавливаемой) деформацией вальгусной деформации большого пальца стопы операция вальгусной деформации большого пальца стопы предлагает хорошие перспективы безболезненности и постоянной нормализации деформации пальца стопы. Результаты хирургической коррекции вальгусной деформации при соответствующей процедуре очень хорошие.
Результаты хирургической коррекции вальгусной деформации при соответствующей процедуре очень хорошие.
Hallux valgus — курс самоусиления
Рис.10: Степень деформации вальгусной деформации большого пальца стопы определяется по отклонению большого пальца стопы от нормального положения © Gelenk-Klinik.deКосточка — припухлость плюснефаланговых суставов внутри пищи, характерная для вальгусной деформации большого пальца стопы, — продолжает увеличиваться из-за напряжения сухожилия на повернутом внутрь большом пальце ноги.По мере того, как отклонение большого пальца стопы увеличивается наружу, растяжение сухожилий и мышц продолжает ухудшать деформацию вальгусного пальца стопы.
В начале деформации вальгусная деформация большого пальца стопы остается гибкой и пассивно компенсируется. Но по мере прогрессирования вальгусной деформации большой палец ноги становится постоянно жестким и искривленным. Каждый шаг в конце отката создает максимальное натяжение на сухожилие, которое затем усиливает вальгусную деформацию большого пальца стопы.
Неестественная форма плюснефалангового сустава и передней части стопы при вальгусной деформации большого пальца стопы нарушает нормальную функцию стопы.Бурсит большого пальца стопы — это не просто статическая деформация. Эта деформация также влияет на перекатывание, распределение веса и координацию походки.
Необнаруженный и не леченный, вальгусная деформация большого пальца стопы вызывает стойкое раздражение кожи, бурсы и суставной капсулы. Раздражение, отек, небактериальный и бактериальный бурсит и истончение капсулы могут возникнуть из-за вальгусной деформации большого пальца руки и привести к дальнейшему увеличению проблем.
Тяжелая деформация большого пальца стопы с молотковыми пальцами, вид спереди: Hallux valgus также может вытеснять соседние пальцы стопы.Костная мозоль под мизинцами стопы в результате перераспределения — от большого пальца к мизинцам — хорошо видна. Деформация вальгусной деформации большого пальца стопы также может привести к вытеснению, перекрытию или деформации соседних пальцев стопы. В результате получается типичный «молоток» и «коготь» .
В результате получается типичный «молоток» и «коготь» .
Передача плюсневой боли
Если первый луч большого пальца стопы отклоняется наружу, нагрузка на другие плюсневые кости также изменяется: они больше напрягаются во время перекатывания, хотя на самом деле большой палец ноги рассчитан на то, чтобы выдерживать большую часть веса.Это изменение веса может привести к боли в плюсне: это называется метатарзалгией передачи в результате вальгусной деформации большого пальца стопы.
В частности, вальгусная деформация большого пальца стопы может поражать 2-ю плюсневую кость. Таким образом, прямым результатом вальгусной деформации большого пальца стопы является коготь на пальце стопы рядом с большим пальцем (см. Изображение) с сильным перенапряжением и болевым синдромом плюсневой кости (так называемая метатарзалгия ). Многие пациенты полагают, что вальгусная деформация большого пальца стопы на самом деле не имеет симптомов и болезненна только плюсна.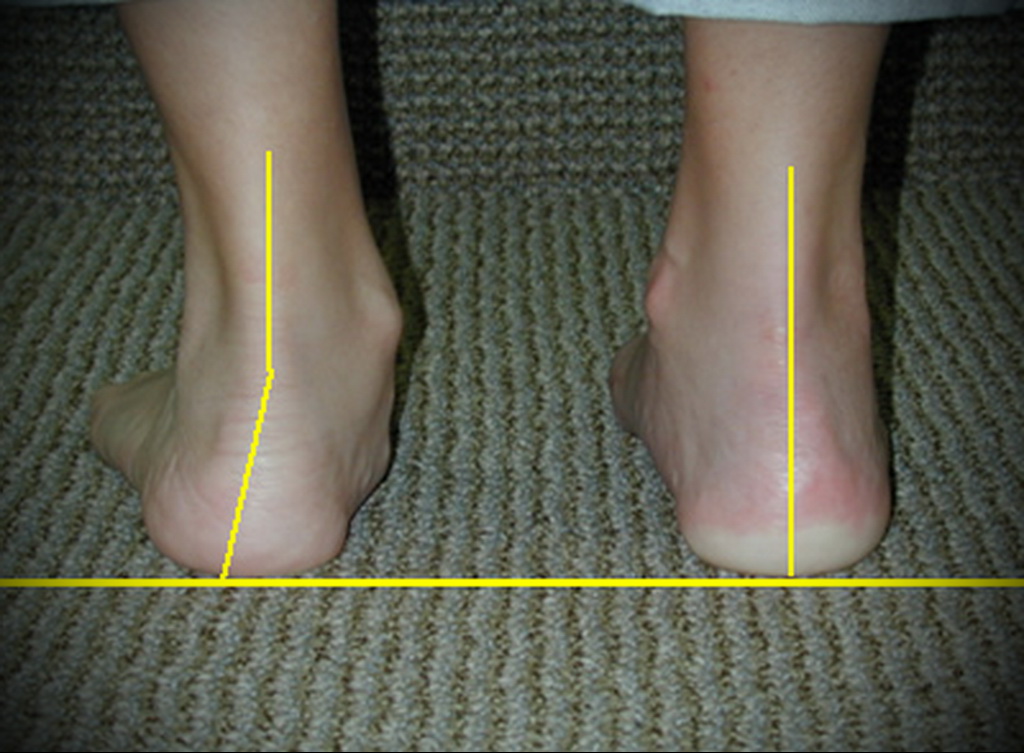 Но причиной этой метатарзалгии , связанной с вальгусной деформацией большого пальца стопы () всегда является деформация большого пальца стопы: это то, что необходимо лечить.
Но причиной этой метатарзалгии , связанной с вальгусной деформацией большого пальца стопы () всегда является деформация большого пальца стопы: это то, что необходимо лечить.
Терапия: как лечить вальгусную деформацию большого пальца стопы?
Цели лечения при лечении вальгусной деформации деформации стопы в Германии
- Уменьшение боли, связанной с вальгусной деформацией большого пальца.
- Замедление или коррекция деформации большого пальца стопы.
- Восстановление функции большого пальца стопы и сустава большого пальца стопы (MTP-сустав).
Имеются многочисленные операции на косточке большого пальца.Какое лечение подходит для каждого пациента, хирург-ортопед решает, учитывая — среди всех других обстоятельств степень деформации большого пальца стопы, существующие сопутствующие заболевания и личную ситуацию пациента. Лучшее лечение — это, конечно, профилактика.
Консервативное лечение вальгусной деформации
- Ортопедическая техника при вальгусной деформации стопы
- Распределитель пальцев ног
- Физиотерапия и гимнастика стопы
- Стельки с опорой
- Обезболивающие, такие как ибупрофен
Упражнения, которые способствуют свободному движению большого пальца.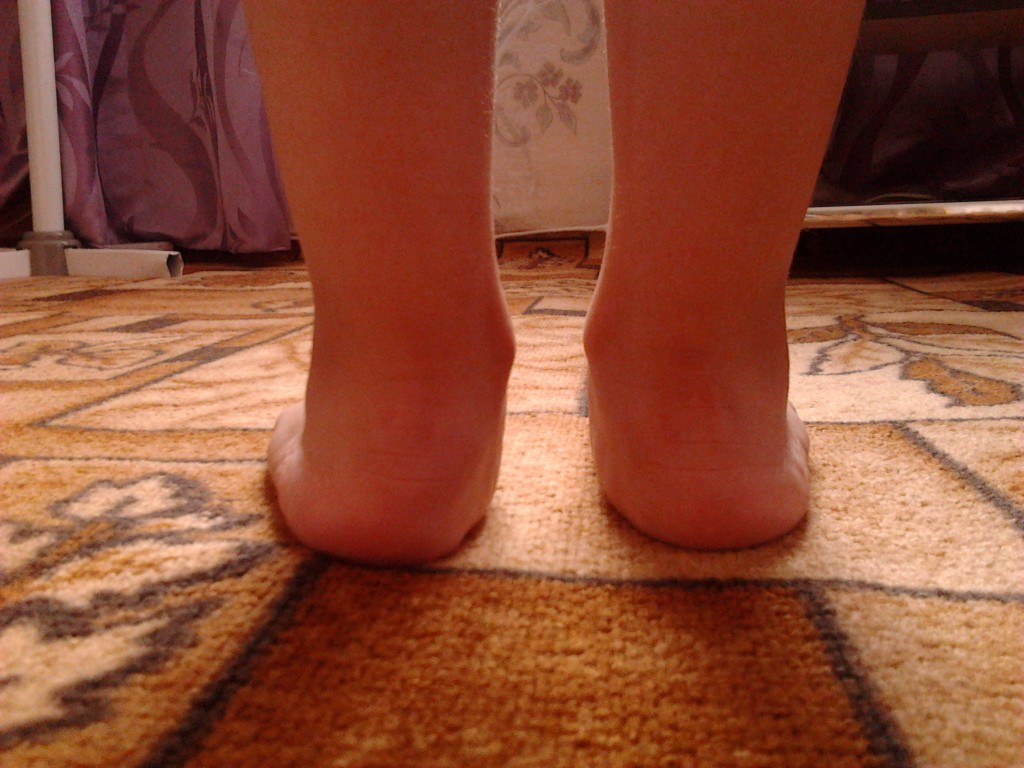 палец во всех направлениях, можно эффективно предотвратить появление вальгусной деформации большого пальца стопы.Но очень немногие проводят подобные профилактические занятия с подросткового возраста. Если бурсит произошел только один раз, консервативные методы лечения могут только облегчить симптомы: в таком случае лечение hallux valgus невозможно.
палец во всех направлениях, можно эффективно предотвратить появление вальгусной деформации большого пальца стопы.Но очень немногие проводят подобные профилактические занятия с подросткового возраста. Если бурсит произошел только один раз, консервативные методы лечения могут только облегчить симптомы: в таком случае лечение hallux valgus невозможно.
Какие методы лечения помогают на ранних стадиях вальгусной деформации большого пальца стопы?
Шина на вальгусной деформации большого пальца стопы может выпрямить искривленный палец ноги. © BauerfeindШина вальгусной деформации большого пальца стопы может выпрямить искривленный палец ноги. © Bauerfeind Если на ранних стадиях обнаруживается вальгусная деформация большого пальца стопы, ортопед может лечить деформацию консервативной терапией.Прежде всего, носите обувь на плоской подошве с достаточным пространством для пальцев ног каждый день.
Для лечения легкой вальгусной деформации стопы используются стельки для поддержки переднего свода стопы и предотвращения прогрессирования косолапости.
Ортопедическая техника при вальгусной деформации стопы
- Распределитель пальцев
- Подушка для пальцев ног
- Стельки с опорой
- Шариковый валик
- Ортезы (шины для большого пальца стопы)
Есть также шин вальгусной деформации большого пальца стопы , которые снижают давление с большого пальца на соседние пальцы.
Туфли Hallux valgus имеют плоский каблук. Они достаточно широкие в передней части стопы и обеспечивают большую гибкость пальцев ног.
Упражнения вальгусной деформации большого пальца стопы и ходьба босиком могут улучшить дальнейшее развитие на ранних стадиях деформации вальгусной деформации большого пальца стопы. Активация и расслабление мышц стопы и пальцев ног естественным образом укрепляет и выпрямляет передний свод стопы. Естественная форма стопы не является чисто статической функцией скелета: хорошо тренированные, активные мышцы с раннего подросткового возраста необходимы для обеспечения формы и устойчивости гибкой дуги.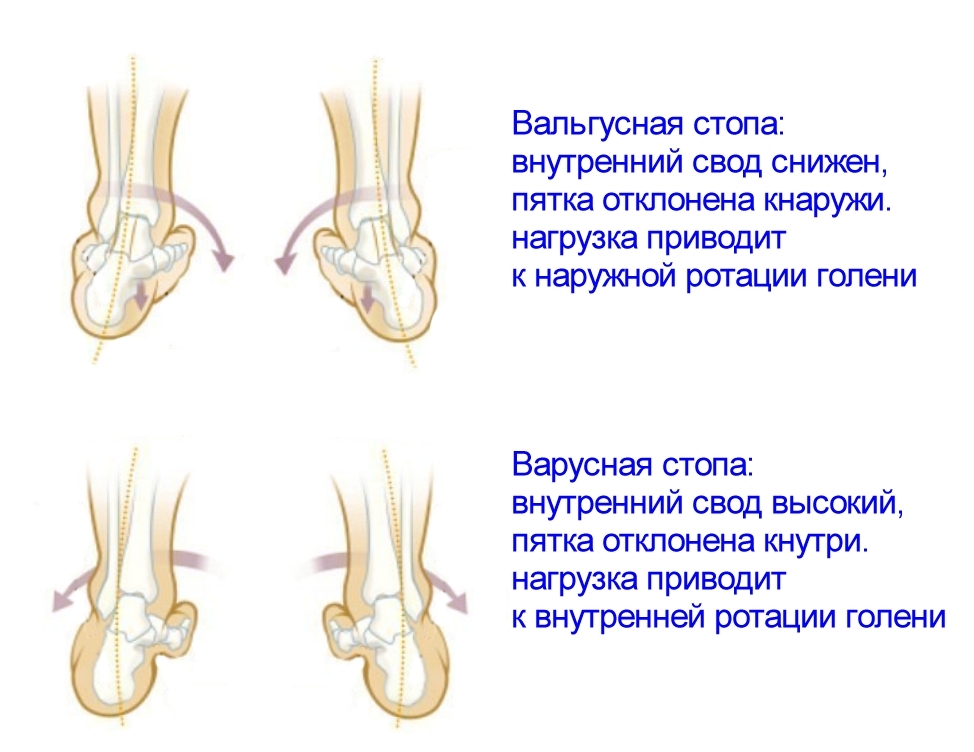 И только неповрежденные дуги могут предотвратить прогрессирование вальгусной деформации большого пальца стопы.
И только неповрежденные дуги могут предотвратить прогрессирование вальгусной деформации большого пальца стопы.
Постоянный уход за кожей в местах давления очень важен при лечении вальгусной деформации большого пальца стопы. Отек и, как следствие, трение внутри обуви непосредственно способствуют возникновению болезненных ощущений вальгусной деформации. Таким образом, меры по уходу за кожей являются ключевыми для консервативного лечения боли hallux valgus .
Стелька (подушка фермы) поддерживает плюснефаланговый сустав. Поддержка стельки облегчает симптомы болезненной вальгусной деформации большого пальца стопы.© Д-р Томас ШнайдерОбувь Special Hallux valgus , предоставляя больше места для бурсита, может минимизировать трение и, следовательно, уменьшить отек, воспаление и боль вальгусной деформации.
Стопа показана внутри обуви (зеленая). Стелька при вальгусной деформации стопы поддерживает передний свод стопы. Биомеханика пальцев стопы снова нормализуется.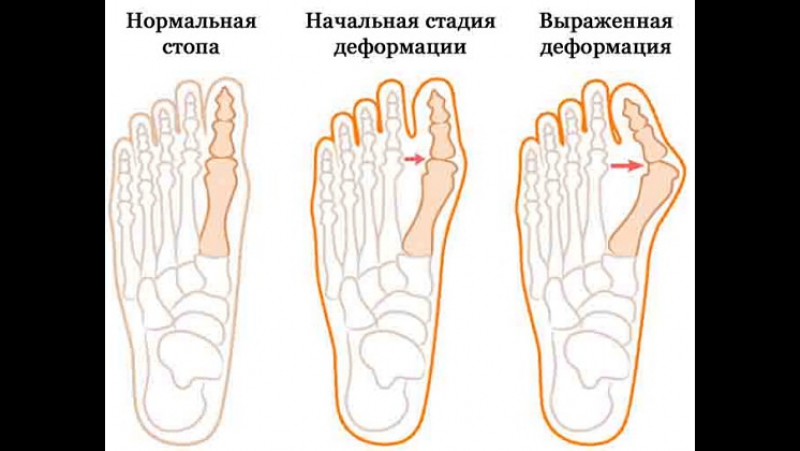 Хотя эти стельки удобны, они не устраняют деформацию надолго. © Д-р Томас Шнайдер
Хотя эти стельки удобны, они не устраняют деформацию надолго. © Д-р Томас ШнайдерСтельки могут поддерживать косую стопу: передняя часть стопы снова сужается за счет подъема передней дуги.Это сводит к минимуму раздражение бурсита от трения внутри обуви: может уменьшиться отек от вальгусной деформации большого пальца стопы.
Показания к операции: Какое лечение помогает при запущенной вальгусной деформации большого пальца стопы?
Когда вальгусная деформация большого пальца руки требует хирургического вмешательства?
- Сильная боль в стопе, ограничивающая подвижность
- Хроническое воспаление пальцев стопы
- Большой палец ноги указывает на мизинец.
- Повышенная жесткость большого пальца стопы при его деформации (так называемое «сокращение»)
- Консервативное лечение и наложение шины на вальгусную деформацию большого пальца стопы больше не дают улучшения.
При расширенной вальгусной деформации большого пальца стопы, при которой каждый шаг причиняет боль, боль пациента можно облегчить только на длительный срок с помощью операции вальгусная деформация большого пальца стопы. У взрослых пациентов можно замедлить прогрессирование болезни только с помощью физиотерапевтических упражнений и наложения шины. В этом случае хирургическое выпрямление бурсита является единственным возможным вариантом лечения боли вальгусной деформации большого пальца стопы и предотвращения осложнений в плюснефаланговом суставе.
У взрослых пациентов можно замедлить прогрессирование болезни только с помощью физиотерапевтических упражнений и наложения шины. В этом случае хирургическое выпрямление бурсита является единственным возможным вариантом лечения боли вальгусной деформации большого пальца стопы и предотвращения осложнений в плюснефаланговом суставе.
Перед выбором хирургического метода необходимо ответить на следующие вопросы:
- Насколько в действительности вальгусная деформация большого пальца стопы отклоняется от нормальной анатомии?
- Какой из хирургических методов подходит для восстановления в основном нормальной анатомии большого пальца ноги?
- Можно ли ожидать восстановления нормального состояния даже после вальгусной деформации деформации стопы?
- Насколько развит артрит плюснефалангового сустава?
Ортопед-ортопед предлагает множество различных хирургических методов вальгусной деформации большого пальца стопы: Лечащий ортопед должен обсудить с пациентом, какой хирургический метод будет использован в конкретном случае. Тем не менее, практически все техники операции на вальгусной деформации большого пальца ноги следуют единому принципу:
Тем не менее, практически все техники операции на вальгусной деформации большого пальца ноги следуют единому принципу:
Процедура мягких тканей корректирует сухожилия и суставную капсулу, позволяя выпрямить большой палец ноги.
Процедура на кости большого пальца стопы — обычно смещение (остеотомия) — обычно снова выпрямляет пальцы ног вперед.
Процедура на кости большого пальца стопы — обычно смещение (остеотомия) — обычно снова выпрямляет пальцы ног вперед.
Хирургия вальгусной деформации: конкретные цели
1.Устранение острой боли и ограниченной подвижности из-за вальгусной деформации большого пальца стопы:
Пациенты хотят иметь после операции анатомически нормальные, прямые и эстетически привлекательные ступни, способные выдерживать нагрузку от спорта и повседневной жизни.
2. Коррекция (остеотомия) фаланг
Важная коррекция направлена на предотвращение износа (артрита) плюснефалангового сустава и проблем в передней части стопы (таких как молоткообразные пальцы стопы и боль в плюсне). Цель состоит в том, чтобы навсегда нормализовать походку и механику отката во время ходьбы.
Цель состоит в том, чтобы навсегда нормализовать походку и механику отката во время ходьбы.
3. Стабилизация плюснефаланговых суставов при артрите:
Важный плюснефаланговый сустав может страдать артритом (износ суставов) из-за деформации большого пальца стопы. Этот износ сустава можно лечить, сохраняя сустав (артроскопия) или сращивая сустав (артродез). Также есть возможность полного или частичного протезирования (протез Hemi) плюснефаланговых суставов.
Принцип хирургии вальгусной деформации большого пальца стопы
В настоящее время существует множество различных методов хирургии вальгусной деформации большого пальца стопы.Прежде чем более подробно рассмотреть важные процедуры в другой статье о → Хирургия большого пальца стопы , мы хотели бы быстро выделить общие принципы коррекции вальгусной деформации большого пальца. Все специальные процедуры на плюснефаланговом суставе включают эти варианты лечения.
Процедуры мягких тканей: лечение сухожилий и суставной капсулы большого пальца стопы
Сухожилие большого пальца стопы показано желтым цветом.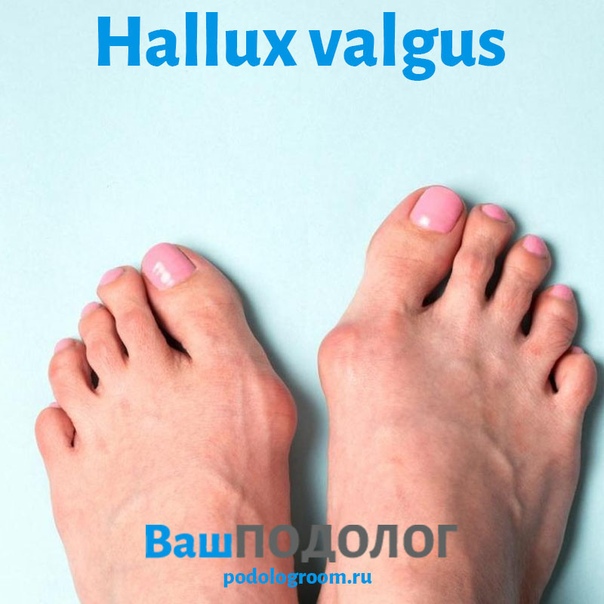 Он напрягает большой палец ноги, как лук. Красным цветом изображена суставная капсула, все более напряженная при вальгусной деформации большого пальца стопы.© Доктор Томас Шнайдер, доктор медицины
Он напрягает большой палец ноги, как лук. Красным цветом изображена суставная капсула, все более напряженная при вальгусной деформации большого пальца стопы.© Доктор Томас Шнайдер, доктор медициныКапсула вокруг плюснефалангового сустава сужена из-за деформации, поэтому деформация составляет contract , т.е. не может быть активно возвращена. Таким образом, высвобождение и расширение суставной капсулы и регулировка длины сухожилий, контролирующих большой палец ноги, являются важным шагом в достижении постоянного выпрямления большого пальца ноги.
Изменения капсулы сустава вследствие вальгусной деформации большого пальца стопы. На стороне сгиба в плюсне-фаланговом суставе (красный на рисунке рядом) капсула перенапрягается, с другой стороны — сокращена.Это изменение суставной капсулы необходимо исправить путем конденсации и расширения. Пораженные сухожилия (желтые) также требуют коррекции длины.
Остеотомия: перестановка костей и заживление в новом положении
Рис. 17: Остеотомия (репозиция кости): направление луча стопы можно навсегда изменить с помощью разреза на кость (красная линия) и перестановки. После излечения изменение направления может навсегда исправить вальгусную деформацию большого пальца стопы. Показанная здесь шевронная остеотомия является одним из многих вариантов репозиции, которые можно использовать в каждом конкретном случае.© Доктор Томас Шнайдер, доктор медицины
17: Остеотомия (репозиция кости): направление луча стопы можно навсегда изменить с помощью разреза на кость (красная линия) и перестановки. После излечения изменение направления может навсегда исправить вальгусную деформацию большого пальца стопы. Показанная здесь шевронная остеотомия является одним из многих вариантов репозиции, которые можно использовать в каждом конкретном случае.© Доктор Томас Шнайдер, доктор медициныПри хирургической остеотомии плюсневая кость и фаланги отделяются и снова соединяются в новом желаемом направлении и стабилизируются винтами, проволокой или небольшими металлическими шинами до тех пор, пока не заживут в новом положении.
Хейлэктомия: суставосохраняющая артроскопия плюснефалангового сустава
Если сустав все еще состоит более чем на 50% из хряща, может быть проведена минимально инвазивная артроскопия плюснефалангового сустава с сохранением суставов.Любые имеющиеся костные шпоры удаляются. Перспективы хейлэктомии иногда необходимо определять во время операции, после непосредственного обзора сустава. Если повреждение уже слишком серьезное, эта процедура не может решить проблему.
Если повреждение уже слишком серьезное, эта процедура не может решить проблему.
Артродез: фиксация плюснефалангового сустава
У пациентов с тяжелой деформацией большого пальца стопы и артритом плюснефалангового сустава иногда необходимо полностью удалить и зафиксировать большой палец стопы. Эта фиксация осуществляется путем сращивания суставов партнеров.При необходимости это соединение (особенно у женщин) имеет угол, который также позволяет носить высокие каблуки без ограничения движений.
«Минимально инвазивная» хирургическая техника с минимальными разрезами и минимальным рубцеванием
Медицинский прогресс разработал множество различных хирургических методов вальгусной деформации большого пальца стопы.
Самая многообещающая хирургическая техника вальгусной деформации пальца стопы была разработана в последние годы. Это доказано на международном уровне, но пока выполняется только в небольшом количестве клиник Германии: так называемая минимально инвазивная хирургия вальгусной деформации . Используя крошечные инструменты размером всего 2 мм, похожие на стоматологические, можно значительно сократить повреждение мягких тканей во время операции на большом пальце и, следовательно, время заживления.
Используя крошечные инструменты размером всего 2 мм, похожие на стоматологические, можно значительно сократить повреждение мягких тканей во время операции на большом пальце и, следовательно, время заживления.
Особые характеристики: При этой операции вальгусной деформации большого пальца стопы не устанавливаются винты при незначительных деформациях. Это избавляет от необходимости повторной операции по удалению винтов.
Используя самые маленькие инструменты — аналогично стоматологическим инструментам, корригирующая остеотомия, необходимая для вальгусной деформации большого пальца стопы, может быть выполнена с минимальным повреждением кожи и мягких тканей.Это сокращает время заживления и количество осложнений, а заживление ран ускоряется из-за незначительного повреждения мягких тканей.
Влияние плосковальгусной позы стопы на кинематику средней части стопы при ходьбе босиком у подростков | Журнал исследований стопы и голеностопного сустава
Canale ST, Beaty JH. Оперативная ортопедия Кэмпбелла. Филадельфия: Elsevier Health Sciences; 2012.
Google ученый
Cappello T, Song KM. Определение лечения плоскостопия у детей. Curr Opin Pediatr. 1998. 10: 77–81.
CAS Статья Google ученый
Эванс AM, Рим К. Обзор данных о нехирургических вмешательствах при гибком педиатрическом плоскостопии. Eur J Phys Rehabil Med. 2011; 47: 69–89.
CAS PubMed Google ученый
Линь С.Дж., Лай К.А., Куан Т.С., Чжоу Ю.Л.Коррелирующие факторы и клиническое значение гибкого плоскостопия у детей дошкольного возраста. J Pediatr Orthop. 2001; 21: 378–82.
J Pediatr Orthop. 2001; 21: 378–82.
CAS PubMed Google ученый
Пфайффер М., Коц Р., Ледл Т., Хаузер Г., Слуга М. Распространенность плоскостопия у детей дошкольного возраста. Педиатрия. 2006; 118: 634–9.
Артикул Google ученый
Харрис Э.Дж., Ваноре СП, Томас Дж.Л., Кравиц С.Р., Мендельсон С.А., Мендичино Р.В., Сильвани С.Х., Гассен С.К.Диагностика и лечение плоскостопия у детей. J Foot Ankle Surg. 2004; 43: 341–73.
Артикул Google ученый
Needleman RL. Обзор актуальной темы: подтаранный артрорез для коррекции гибкого плоскостопия. Foot Ankle Int. 2005; 26: 336–46.
Foot Ankle Int. 2005; 26: 336–46.
Артикул Google ученый
Деннис К., Кук Р., Валмассы Р., Виид Дж. Бипланный подъемник. Новый метод наложения стопы стопы.J Am Podiatr Med Assoc. 1985; 75: 272–4.
CAS Статья Google ученый
Донателли Р., Херлберт С., Конавей Д., Сен-Пьер Р. Биомеханические ортопедические приспособления для стопы: ретроспективное исследование. J Orthop Sports Phys Ther. 1988. 10: 205–12.
CAS Статья Google ученый
Highlander P, Sung W, Weil L Jr. Подтаранный артрориз. Clin Podiatr Med Surg.2011; 28: 745–54.
Артикул Google ученый
МакКаллох М.Ю., Брант Д., Вандер Линден Д. Влияние ортопедических приспособлений и скорости походки на кинематику нижних конечностей и временные характеристики стойки. J Orthop Sports Phys Ther. 1993. 17 (1): 2–10.
Артикул Google ученый
Hendry GJ, Rafferty D, Barn R, Gardner-Medwin J, Turner DE, Woodburn J. Функция стопы хорошо сохраняется у детей и подростков с ювенильным идиопатическим артритом, которые находятся под оптимальным лечением.Поза походки. 2013; 38: 30–6.
Артикул Google ученый

Hösl M, Böhm H, Multerer C, Döderlein L. Влияет ли чрезмерная деформация плоскостопия на функцию? Сравнение симптоматического и бессимптомного плоскостопия с использованием оксфордской модели стопы. Поза походки. 2014; 39: 23–8.
Артикул Google ученый
Свобода З., Хонзикова Л., Янура М., Видаль Т., Мартинаскова Е.Кинематический анализ походки у детей с вальгусной деформацией заднего отдела стопы. Acta Bioeng Biomech. 2014; 16: 89–93.
PubMed Google ученый
Туми Д., Макинтош А.С., Саймон Дж., Лоу К., Вольф С.И. Кинематические различия между стопами с нормальным и низким сводом стопы у детей с использованием метода измерения стопы Гейдельберга. Поза походки. 2010; 32: 1–5.
CAS Статья Google ученый
Сарасват П., Мак-Вильямс Б.А., Дэвис Р. Б., Д’Астоус Дж. Л. Кинематика и кинетика нормальной и плосковальгусной стопы при ходьбе. Поза походки. 2014; 39: 339–45.
Артикул Google ученый
Керр С., Стеббинс Дж., Теологис Т., Завацкий А. Статические различия позы между нейтральным и плоскостопием у детей с симптомами и без них. Clin Biomech. 2015; 30: 314–7.
CAS Статья Google ученый
Котари А., Диксон П., Стеббинс Дж., Завацкий А., Теологис Т. Взаимосвязь между качеством жизни и функцией стопы у детей с гибкими плоскостопиями. Поза походки. 2015; 41: 786–90.
Поза походки. 2015; 41: 786–90.
CAS Статья Google ученый
Караваджи П., Бенедетти М.Г., Берти Л., Лирдини А. Повторяемость многосегментного протокола стоп у взрослых субъектов. Поза походки. 2011; 33: 133–5.
CAS Статья Google ученый
Лирдини А., Бенедетти М.Г., Берти Л., Беттинелли Д., Нативо Р., Джаннини С. Движение задней, средней и передней части стопы во время фазы опоры походки. Поза походки. 2007. 25: 453–62.
CAS Статья Google ученый
Grood ES, Suntay WJ. Совместная система координат для клинического описания трехмерных движений: приложение к колену. J Biomech Eng. 1983; 105: 136–44.
J Biomech Eng. 1983; 105: 136–44.
CAS Статья Google ученый
Патаки Т.С., Робинсон М.А., Ванрентергхем Дж. Статистический анализ кинематических и силовых траекторий векторным полем. J Biomech. 2013; 46: 2394–401.
Артикул Google ученый
Дэвидс Дж. Р., Гибсон Т. В., Пью Л. И.. Количественный сегментарный анализ рентгенограмм стопы и голеностопного сустава с весовой нагрузкой у детей: выравнивание нормальное. J Pediatr Orthop. 2005. 25: 769–76.
Артикул Google ученый
Китс Т.Э., Систром К. Атлас радиологических измерений. Филадельфия: Мосби; 2001.
Филадельфия: Мосби; 2001.
Монтань Дж., Шевро А., Гальмиче Дж. Методы рентгенографии. Repères et mesures. Atlas de radiologie du pied. Париж: Массон; 1980.
Google ученый
Vanderwilde R, Staheli LT, Chew DE, Malagon V. Измерения на рентгенограммах стопы у здоровых младенцев и детей. J Bone Joint Surg Am. 1988; 70: 407–15.
CAS Статья Google ученый
Hicks JH. Механика стопы. II. Подошвенный апоневроз и дуга. J Anat. 1954; 88: 25–30.
CAS PubMed PubMed Central Google ученый
Caravaggi P, Pataky T, Goulermas JY, Savage R, Crompton R. Динамическая модель лебедки стопы: доказательства предварительной нагрузки подошвенного апоневроза в фазе ранней стойки.J Exp Biol. 2009; 212: 2491–9.
Артикул Google ученый
Ангин С., Крофтс Дж., Микл К.Дж., Нестер С.Дж. Ультразвуковая оценка мышц стопы и подошвенной фасции плоской стопы. Поза походки. 2014; 40: 48–52.
Артикул Google ученый
Караваджи П., Лирдини А., Кромптон Р. Кинематические корреляты ритма ходьбы в стопе. J Biomech. 2010. 43: 2425–33.
Артикул Google ученый
Эванс А.М., Рим К. Кокрановский обзор данных о нехирургических вмешательствах при гибком педиатрическом плоскостопии. Eur J Phys Rehabil Med. 2011; 47: 69–89.
CAS PubMed Google ученый
Портинаро Н., Лирдини А., Пану А., Монзани В., Караваджи П. Модификация модели стопы Риццоли для улучшения диагностики плоской стопы: приложение к кинематике стоп у подростков.J Foot Ankle Res. 2014; 7: 754.
Артикул Google ученый
Mahaffey R, Morrison SC, Drechsler WI, Cramp MC. Оценка многосегментного кинематического моделирования стопы у детей с использованием трех параллельных моделей стопы. J Foot Ankle Res. 2013; 6 (1): 43.
Артикул Google ученый
Bunions (Hallux Valgus) — ACFAS
Несмотря на то, что бурситы — распространенная деформация стопы, существуют неправильные представления о них. Многие люди могут без необходимости годами страдать от боли от бурсита, прежде чем обратиться за лечением.
Многие люди могут без необходимости годами страдать от боли от бурсита, прежде чем обратиться за лечением.
Что такое бурсит большого пальца стопы?
Бурсит большого пальца стопы (также известный как вальгусная деформация большого пальца стопы) часто описывается как бугорок на боковой стороне большого пальца ноги. Но бурсит — это нечто большее. Видимая шишка на самом деле отражает изменения костного каркаса передней части стопы. Большой палец ноги наклоняется ко второму пальцу, а не смотрит прямо вперед. Это приводит к нарушению выравнивания костей, создавая «шишку» косточки.”
Бурсит большого пальца стопы — прогрессирующее заболевание. Они начинаются с наклона большого пальца ноги, постепенно меняя угол наклона костей с годами и постепенно образуя характерную шишку, которая становится все более заметной. Симптомы обычно появляются на более поздних стадиях, хотя у некоторых людей симптомы никогда не проявляются.
Причины
Бурсит большого пальца стопы чаще всего возникает из-за унаследованной неисправной механической структуры стопы. Передается по наследству не сам костный мозг, а определенные типы стопы, которые делают человека склонным к развитию костного мозга.
Передается по наследству не сам костный мозг, а определенные типы стопы, которые делают человека склонным к развитию костного мозга.
Хотя ношение обуви, слишком тесной для пальцев ног, на самом деле не вызывает бурситов, иногда деформация становится все хуже. Поэтому симптомы могут появиться раньше.
Симптомы
Симптомы, возникающие на месте бурсита, могут включать:
- Боль или болезненность
- Воспаление и покраснение
- Ощущение жжения
- Возможное онемение
Симптомы чаще всего возникают при ношении обуви с плотным носком, например, обуви с узким носком или на высоких каблуках.Это может объяснить, почему у женщин симптомы возникают чаще, чем у мужчин. Кроме того, длительное пребывание на ногах может усугубить симптомы бурсита.
Диагностика
Бурсит легко заметен — выступ виден у основания большого пальца ноги или сбоку. Однако, чтобы полностью оценить состояние, хирург стопы и голеностопного сустава может сделать рентген, чтобы определить степень деформации и оценить произошедшие изменения.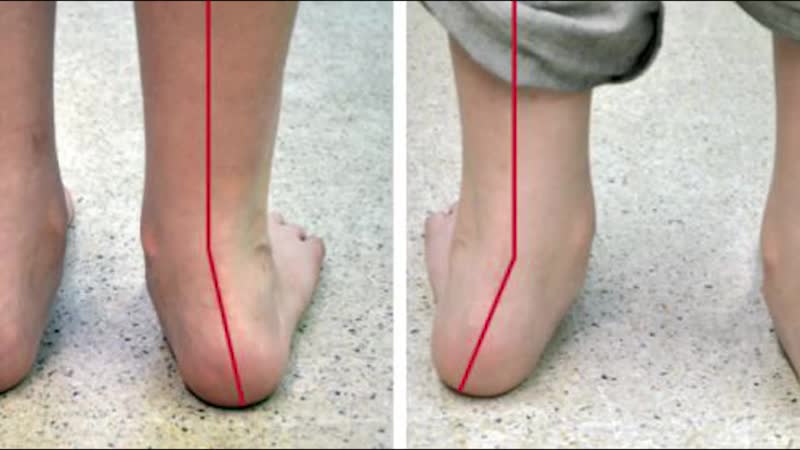
Поскольку бурситы прогрессируют, они не проходят и обычно со временем ухудшаются. Но не все случаи одинаковы — одни косточки развиваются быстрее, чем другие. После того, как ваш хирург осмотрит ваш бурсит, можно разработать план лечения, соответствующий вашим потребностям.
Нехирургическое лечение
Иногда все, что нужно, — это наблюдение за бурситом. Чтобы снизить вероятность повреждения сустава, рекомендуется периодическое обследование и рентгеновское обследование.
Однако во многих других случаях требуется какое-то лечение. Раннее лечение направлено на облегчение боли от бурсита, но не устранит саму деформацию. К ним относятся:
- Изменения в обуви . Очень важно носить правильную обувь. Выбирайте обувь с широким носком и откажитесь от обуви с острым носком или на высоком каблуке, которые могут усугубить состояние.
- Прокладка . Накладки на область бурсита могут помочь минимизировать боль.
 Их можно получить у хирурга или приобрести в аптеке.
Их можно получить у хирурга или приобрести в аптеке. - Модификации деятельности . Избегайте действий, вызывающих боль в косточке большого пальца, в том числе стойкого стояния в течение длительного времени.
- Лекарства . Для уменьшения боли и воспаления могут быть рекомендованы пероральные нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен.
- Обледенение . Применение пакета со льдом несколько раз в день помогает уменьшить воспаление и боль.
- Инъекционная терапия . Хотя инъекции кортикостероидов редко используются при лечении бурсита, они могут быть полезны при лечении воспаленной сумки (заполненный жидкостью мешок, расположенный вокруг сустава), иногда наблюдаемого при бурсите.
- Ортопедические приспособления . В некоторых случаях хирург может предоставить индивидуальные ортопедические устройства.

Когда требуется операция?
Если нехирургические методы лечения не помогают облегчить боль в косточке большого пальца и когда боль в косточке мешает повседневной деятельности, самое время обсудить варианты хирургического вмешательства с хирургом стопы и голеностопного сустава.Вместе вы сможете решить, подходит ли вам операция.
Для лечения бурсита доступны различные хирургические процедуры. Эти процедуры предназначены для удаления «бугорка» кости, исправления изменений костной структуры стопы и исправления изменений мягких тканей, которые также могли произойти. Цель операции — уменьшение боли и уродства.
При выборе процедуры или комбинации процедур для вашего конкретного случая хирург стопы и голеностопного сустава будет учитывать степень вашей деформации на основе результатов рентгенографии, вашего возраста, уровня вашей активности и других факторов.Продолжительность периода восстановления будет варьироваться в зависимости от выполняемой процедуры или процедур.
Хирургия стопы и голеностопного сустава Pes Plano Valgus (плоскостопие)
Термин плоскостопие не является медицинским термином, но часто используется для описания стопы с уплощенным или опущенным сводом стопы. Своды нормальной стопы могут быть разной высоты, поэтому можно иметь относительно нормальную стопу с низким сводом. Нормальная стопа с низким сводом стопы редко требует лечения.
Pes plano valgus — это медицинский термин, обозначающий аномальную стопу из-за уплощенной арки, скрученной лодыжки и пятки, которая, кажется, выкатывается из-под лодыжки. Pes plano valgus стопы могут потребовать лечения — подробнее об этом позже.
В сидячем положении человек с pes plano valgus может иметь достаточно хорошо сформированную арку. Однако, когда человек встает, свод уплощается, лодыжка выкатывается, а пятка выкручивается (выворачивается). Этот сложный набор изменений положения между сидением и стоянием называется пронацией стопы.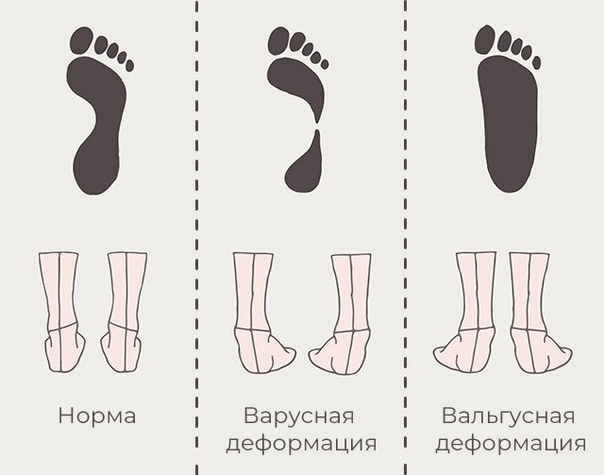 Стопа pes plano valgus часто максимально пронирована.
Стопа pes plano valgus часто максимально пронирована.
Pes plano valgus обычно гибкий, что означает подвижность суставов стопы и голеностопного сустава. Относительно необычная форма pes plano valgus может быть вызвана тарзальной коалицией и не является очень гибкой или мобильной (дополнительную информацию см. В документе отделения хирургии стопы и голеностопного сустава Kaiser Permanente Santa Rosa о тарзальных коалициях).
Обычно родители не замечают pes plano valgus у своего ребенка, пока не начнут ходить, или даже позже.Имейте в виду, что большинство детей не формируют полностью дугу до 3–5 лет. С другой стороны, есть два необычных состояния, которые являются врожденными (присутствуют при рождении) и обычно выявляются при рождении — вертикальная таранная кость (не гибкая) и пяточно-вальгусная (гибкая). Поскольку эти последние состояния выявляются при рождении и лечатся иначе, чем более распространенное pes plano valgus, здесь они обсуждаться не будут.
Хотя есть некоторые редкие причины плоского вальгусного сустава у детей и подростков, а также другие частые причины у взрослых, причиной плоского вальгусного сустава у большинства детей и подростков являются наследственные факторы, такие как выравнивание костей и суставов, слабость связок. (сверхгибкие суставы) или напряженная икроножная мышца.Хотя лишний вес не обязательно вызывает вальгусную болезнь стопы, он может способствовать появлению симптомов (болезненности) стопы.
(сверхгибкие суставы) или напряженная икроножная мышца.Хотя лишний вес не обязательно вызывает вальгусную болезнь стопы, он может способствовать появлению симптомов (болезненности) стопы.
Pes plano valgus не всегда бывает симптоматическим (болезненным). Однако pes plano valgus часто сопровождается некоторыми симптомами. У детей младшего возраста родственными жалобами могут быть усталость ступней или ног, желание удерживать на ногах после кратковременного нахождения на ногах или нежелание играть или быть активными на ногах. У детей старшего возраста и подростков могут возникать жалобы на связанные со спортом боли в коленях, голенях, пятках, лодыжках или сводах стопы.У пациентов с плоской вальгусной стопой возможно преждевременное развитие бурсита (отводящего пальца большого пальца) или молоткообразного пальца (дополнительную информацию см. В документации отделения хирургии стопы и голеностопного сустава Kaiser Permanente Santa Rosa о костном мозге (отводящем пальце) и голеностопном суставе).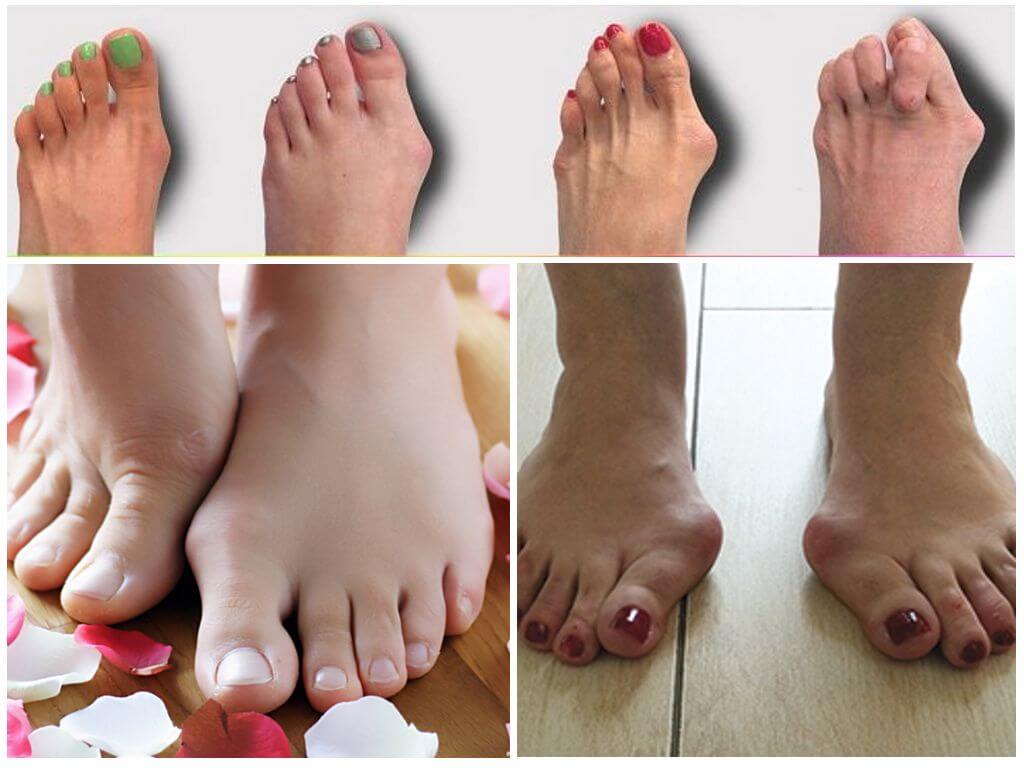
Отделение хирургии стопы и голеностопного сустава Kaiser Permanente Santa Rosa часто рекомендует начать безоперационные меры лечения у ребенка, который
а) имеет симптоматическую (болезненную) pes plano valgus
б) в случаях, когда симптомы могут быть незначительными или отсутствовать, но нарушение выравнивания стопы является значительным.Хирургическое вмешательство обычно не рекомендуется и часто предназначено для детей старше 5 лет или подростков, у которых сохраняются симптомы (боли), несмотря на программу нехирургического лечения.
Следует иметь в виду, что целями безоперационного лечения pes plano valgus являются: а) устранение и / или профилактика симптомов и б) повышение уровня активности (функциональной способности). Не следует ожидать, что нехирургические меры, даже нестандартные ортезы стопы (специальные опоры для свода стопы), приведут к постоянной структурной коррекции стопы.
Варианты первичного нехирургического лечения:
- Соответствующая обувь: обувь должна быть поддерживающей.
 Выбирайте обувь с прочным каблуком. Высокие туфли и ботинки обеспечивают даже большую поддержку, чем стандартная обувь. Избегайте сандалий и босиком. Замените обувь с признаками поломки подошвы или пятки.
Выбирайте обувь с прочным каблуком. Высокие туфли и ботинки обеспечивают даже большую поддержку, чем стандартная обувь. Избегайте сандалий и босиком. Замените обувь с признаками поломки подошвы или пятки. - Ортезы: замените стельки, поставляемые с обувью, на ортопедическую вставку, обеспечивающую превосходную поддержку свода стопы. Из-за быстрого роста и связанной с этим дороговизны индивидуальных ортезов для стопы сборные ортезы рекомендуются как первоочередная помощь детям.Индивидуальные ортезы рекомендуются, если: а) удовлетворительный ответ не достигается при использовании готовых ортезов или б) когда стопы достигают зрелости скелета (около 14-16 лет). Имейте в виду, что ортезы для стоп не должны вызывать постоянную структурную коррекцию стопы, а вместо этого устраняют или предотвращают симптомы и повышают уровень активности. Варианты включают:
- Кидитотика. Это отличные сборные пластиковые ортопедические изделия, предназначенные для детей с размером обуви менее 2.

- Superfeet. Это также отличные сборные ортезы, предназначенные для детей и подростков с размером обуви 2 и выше.
- Ортезы для стопы на заказ. Изготовленные на заказ ортезы стопы не покрываются планом медицинского страхования Kaiser Permanente. Тем не менее, индивидуальные ортезы для стопы доступны в Отделении хирургии стопы и голеностопного сустава на платной основе. Индивидуальные ортезы для стопы могут быть прописаны, когда симптомы не устраняются с помощью готовых ортезов или у детей старшего возраста и подростков со значительными нарушениями выравнивания стопы.Текущая комиссия составляет 275 долларов.
- Кидитотика. Это отличные сборные пластиковые ортопедические изделия, предназначенные для детей с размером обуви менее 2.
- Выполняйте упражнения на растяжку икр в течение 30-60 секунд на каждую ногу не менее двух раз в день. Во многих случаях причиной может быть сжатие икроножных мышц. Техника: встаньте на расстоянии вытянутой руки от стены лицом к стене. Прислонитесь к стене, сделав шаг вперед одной ногой, оставив другую ногу отведенной назад. Остающаяся назад нога — это та, которую вытянули.
 Колено вытягиваемой ноги должно быть прямым (зафиксировано), а пальцы ног должны быть направлены прямо в стену.Потянитесь вперед, пока не почувствуете напряжение в икре. Удерживайте это положение, не подпрыгивая, на счет 30-60 секунд. Повторите растяжку для противоположной ноги.
Колено вытягиваемой ноги должно быть прямым (зафиксировано), а пальцы ног должны быть направлены прямо в стену.Потянитесь вперед, пока не почувствуете напряжение в икре. Удерживайте это положение, не подпрыгивая, на счет 30-60 секунд. Повторите растяжку для противоположной ноги. - Снижение веса при избыточном весе. Снижение веса может снизить нагрузку на стопы и уменьшить симптомы.
Варианты нехирургического лечения во время симптоматических (болезненных) периодов:
- Изменить действия. Уменьшите время, затрачиваемое на действия, которые создают дополнительную нагрузку на ноги (физкультура, спорт, игры). Превратите ударное упражнение в безударное — стационарная езда на велосипеде, плавание и бег в бассейне являются приемлемыми альтернативами.
- Используйте лед на болезненном участке в течение 15-20 минут, по крайней мере, 2-3 раза в день. Вариант А — Наполните пенополистирол или бумажный стакан водой и заморозьте. Перед нанесением отогните передний край чашки.
 Массируйте пораженный участок 15-20 минут. Вариант Б — приложите пакет со льдом на 15-20 минут. ВНИМАНИЕ: ИЗБЕГАЙТЕ ИСПОЛЬЗОВАНИЯ ЛЬДА ПРИ ПРОБЛЕМАХ ЦИРКУЛЯЦИИ ИЛИ СЕНСАЦИИ.
Массируйте пораженный участок 15-20 минут. Вариант Б — приложите пакет со льдом на 15-20 минут. ВНИМАНИЕ: ИЗБЕГАЙТЕ ИСПОЛЬЗОВАНИЯ ЛЬДА ПРИ ПРОБЛЕМАХ ЦИРКУЛЯЦИИ ИЛИ СЕНСАЦИИ. - Принимайте противовоспалительные препараты для приема внутрь. Мы рекомендуем ибупрофен, отпускаемый без рецепта. Принимайте ___ таблетку (ы) по 200 мг (или жидкий эквивалент) два раза в день во время еды.Чтобы получить должный противовоспалительный эффект, вы должны поддерживать этот режим дозирования не менее 10 дней. Прекратите прием лекарства, если отмечены какие-либо побочные эффекты, включая, помимо прочего: расстройство желудка, сыпь, отек или изменение цвета стула. ЕСЛИ ВЫ ПРИНИМАЕТЕ ЛЮБЫЕ ИЗ СЛЕДУЮЩИХ ЛЕКАРСТВЕННЫХ СРЕДСТВ, НЕ ПРИНИМАЙТЕ ИБУПРОФЕН: ДРУГИЕ ПРЕДПИСАННЫЕ ИЛИ ОТНОСЯЩИЕСЯ К ОРАЛЬНЫМ ПРОТИВОВоспалительные средства. ЕСЛИ У ВАС ЕСТЬ ЛЮБЫЕ ИЗ СЛЕДУЮЩИХ СОСТОЯНИЙ ЗДОРОВЬЯ, НЕ ПРИНИМАЙТЕ ИБУПРОФЕН: ЗАБОЛЕВАНИЕ ИЛИ ПОЧЕК, ЯЗВА ЖЕЛУДКА ИЛИ ДУОДЕНАЛЬНЫЙ ЯЗВ, сахарный диабет, расстройство кровотечения.

Варианты хирургического лечения:
- Операция по поводу плоской вальгусной мышцы у детей и подростков обычно предназначена для пациентов, у которых не удается добиться облегчения симптомов, несмотря на то, что они следуют программе безоперационного лечения. Эти пациенты обычно имеют значительные отклонения в положении стопы. Другие факторы, такие как серьезность семейного анамнеза проблемы или серьезность причинных факторов, таких как напряженная икроножная мышца, также могут играть роль в принятии решения о том, когда следует рассматривать операцию.Детям младше 5 лет хирургическое вмешательство редко рекомендуется, поскольку в некоторых случаях на формирование дуги может потребоваться много времени.
Существует множество различных хирургических процедур, которые можно использовать при хирургической коррекции плоско-вальгусной стопы. Процедуры варьируются от удлинения икроножных мышц до установки имплантата и подтяжки сухожилий, разрезания и репозиции кости до репозиции и сращения суставов. Точная комбинация процедур, которая будет выбрана, будет в основном зависеть от возраста пациента и источника нарушений выравнивания.
Точная комбинация процедур, которая будет выбрана, будет в основном зависеть от возраста пациента и источника нарушений выравнивания.
Операции подобного рода обычно требуют общей анестезии. Некоторым пациентам может потребоваться ночлег в больнице. Восстановление обычно занимает 4–12 месяцев. Риски хирургии плоской вальгусной мышцы включают, помимо прочего: инфекцию, повреждение или защемление нерва, длительное заживление / восстановление, проблемы с раной или шрамом, неполное облегчение боли, отсутствие облегчения боли, усиление боли, рецидивирующую боль, атрофию икр. , слабость, хромота, неполное восстановление дуги, неспособность заживить порезы или сращения костей, непереносимость имплантатов, жесткость и перенос боли на другие участки или суставы.Пациентам, перенесшим операцию по поводу плоской вальгусной стопы, иногда могут потребоваться ортезы для стопы, чтобы поддержать их положение после хирургической коррекции.
Лечение деформации Hallux Valgus с помощью 3D «Revolution»
Бурситы являются обычным явлением, от них страдают до 36 процентов населения.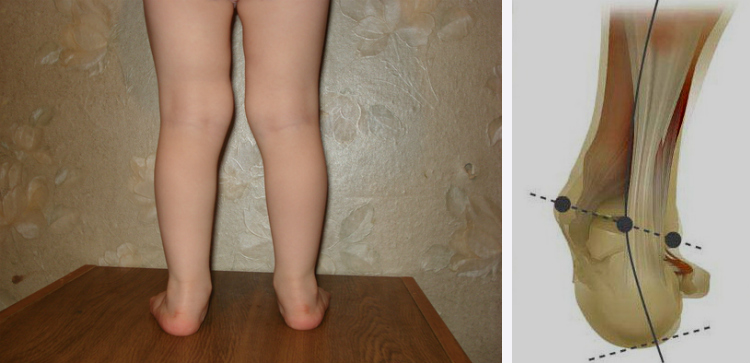 Тем не менее, хирургическое лечение вальгусной деформации большого пальца стопы на протяжении всей истории хирургии стопы и голеностопного сустава подвергалось критике. Негативное впечатление от операции на вальгусной деформации большого пальца стопы обусловлено исключительно высокой частотой рецидивов деформации после коррекции.Многочисленные исследования с использованием различных методов коррекции вальгусной деформации пальца стопы показали, что частота рецидивов колеблется от 30 до 78 процентов. То, как мы сюда попали, представляет собой интересный взгляд на то, как язык сбил нашу траекторию с курса.
Тем не менее, хирургическое лечение вальгусной деформации большого пальца стопы на протяжении всей истории хирургии стопы и голеностопного сустава подвергалось критике. Негативное впечатление от операции на вальгусной деформации большого пальца стопы обусловлено исключительно высокой частотой рецидивов деформации после коррекции.Многочисленные исследования с использованием различных методов коррекции вальгусной деформации пальца стопы показали, что частота рецидивов колеблется от 30 до 78 процентов. То, как мы сюда попали, представляет собой интересный взгляд на то, как язык сбил нашу траекторию с курса.
До 1870 года деформация большого пальца стопы называлась «бурсит», термин, означающий «шишка» или «опухоль». Ясно, что эта неверная характеристика была непониманием неправильного положения большого пальца стопы. Немецкому хирургу Карлу Хютеру чаще всего приписывают создание термина вальгусная деформация большого пальца, который продвинул наше медицинское понимание вперед и признал, что деформация большого пальца смещается в сторону. Хотя это был гигантский скачок вперед, деформация и ее патогенез остались плохо определенными. Уолтер Траслоу продолжил в 1925 году дополнительное понимание деформации, добавив термин metatarsus primus varus. Это добавило положение плюсневой кости как компонента деформации; однако именно тогда мы начинаем сбиваться с пути, поскольку большинство хирургов продолжают сосредотачиваться только на плюснефаланговом суставе (MTP), игнорируя призыв Траслоу смотреть на более проксимальные компоненты деформации.
Хотя это был гигантский скачок вперед, деформация и ее патогенез остались плохо определенными. Уолтер Траслоу продолжил в 1925 году дополнительное понимание деформации, добавив термин metatarsus primus varus. Это добавило положение плюсневой кости как компонента деформации; однако именно тогда мы начинаем сбиваться с пути, поскольку большинство хирургов продолжают сосредотачиваться только на плюснефаланговом суставе (MTP), игнорируя призыв Траслоу смотреть на более проксимальные компоненты деформации.
В течение почти следующих 100 лет и до настоящего времени вальгусная деформация большого пальца стопы остается доминирующим дескриптором деформации. Фокус только на MTP, игнорирование положения плюсневой кости и стабильности предплюсневого сустава (TMT), уводит нас от дальнейшего изучения патогенеза деформации. Были исключения — особенно Пол Лапидус, доктор медицины. В 1934 году доктор Лапидус разработал процедуру, носящую его имя. Его операция заключалась в стабилизации (артродезе) первого сустава TMT после коррекции поперечных угловых деформаций как MTP, так и TMT. Его показаниями были варусная плюсневая мышца и нестабильность средней части стопы. Операция была технически сложной, и, хотя она была широко известна, она применялась только для самых серьезных деформаций. Последний пункт был, вероятно, потому, что было действительно трудно выполнить в основном методы угловой коррекции «от руки»; Скорее всего, хирурги просто выбрали более простые методы.
Его показаниями были варусная плюсневая мышца и нестабильность средней части стопы. Операция была технически сложной, и, хотя она была широко известна, она применялась только для самых серьезных деформаций. Последний пункт был, вероятно, потому, что было действительно трудно выполнить в основном методы угловой коррекции «от руки»; Скорее всего, хирурги просто выбрали более простые методы.
В 1989 году Сангеорзан и Хансен описали свою модификацию оригинальной техники Лапидуса. Достижения включают эволюцию коррекции от одноплоскостной коррекции в поперечной плоскости к бипланарной коррекции, включающей сагиттальную плоскость.Также добавили современную фиксацию с жестким компрессионным артродезом с лаг-винтом. Оригинальная методика и ее последующая модификация остались единственными двумя операциями по поводу вальгусной деформации большого пальца стопы, направленными на устранение деформации в центре вращения и ангуляции (CORA). К сожалению, было технически сложно достичь последовательных и воспроизводимых результатов, поэтому модифицированная техника Лапидуса по-прежнему относилась только к наиболее серьезным деформациям или случаям «гипермобильности» суставов TMT. В результате подавляющее большинство случаев вальгусной деформации большого пальца стопы лечили с помощью остеотомии плюсневой кости — обратно к одноплоскостной технике, а не лечению в CORA.
В результате подавляющее большинство случаев вальгусной деформации большого пальца стопы лечили с помощью остеотомии плюсневой кости — обратно к одноплоскостной технике, а не лечению в CORA.
Большинство одноплоскостных остеотомий плюсневых костей и некоторые методы двуплоскостного артродеза TMT не работают, поскольку в большинстве случаев вальгусная деформация большого пальца стопы представляет собой трехмерные (3D) / трипланарные деформации. Это означает, что наблюдается не только расширение межплюсневого угла (поперечная плоскость) и часто повышение наклона первого луча (сагиттальная плоскость), но и ротационный компонент фронтальной (корональной) плоскости. При рутинной рентгенологической оценке не учитывается вращение коронарной плоскости. Стандартная рентгенологическая оценка с нагрузкой обычно включает в себя переднезаднюю, внутреннюю косую проекцию и вид сбоку.Эти виды не оценивают положение во фронтальной плоскости или возможное вращение первой плюсневой кости. Kim et al. , В 2015 году опубликовали 3D-исследование компьютерной томографии с опорой на вес, которое показало, что 87% случаев вальгусной деформации большого пальца руки имеют вращение во фронтальной плоскости. Dayton et al., Показали, что вращение происходит в среднем на 22 градуса. Без этого осознания мы можем неправильно описать патологию сесамоидов как смещенную в первое веб-пространство, но это не всегда так. И, что еще хуже, многие хирургические техники вальгусной деформации большого пальца стопы включают в себя процедуру «оттягивания» сесамоидов назад к медиальной части.Без коррекции ротации плюсневой кости положение плюсне-сесамовидного комплекса оставит вектор момента, который толкнет плюсневую кость обратно в варус, а большой палец — в вальгусную.
, В 2015 году опубликовали 3D-исследование компьютерной томографии с опорой на вес, которое показало, что 87% случаев вальгусной деформации большого пальца руки имеют вращение во фронтальной плоскости. Dayton et al., Показали, что вращение происходит в среднем на 22 градуса. Без этого осознания мы можем неправильно описать патологию сесамоидов как смещенную в первое веб-пространство, но это не всегда так. И, что еще хуже, многие хирургические техники вальгусной деформации большого пальца стопы включают в себя процедуру «оттягивания» сесамоидов назад к медиальной части.Без коррекции ротации плюсневой кости положение плюсне-сесамовидного комплекса оставит вектор момента, который толкнет плюсневую кость обратно в варус, а большой палец — в вальгусную.
Понимая это вращение всей плюсневой кости, нетрудно предположить, что патология вальгусной деформации большого пальца стопы в значительной степени является результатом нестабильности первого сустава TMT. Доказательства подтверждают это.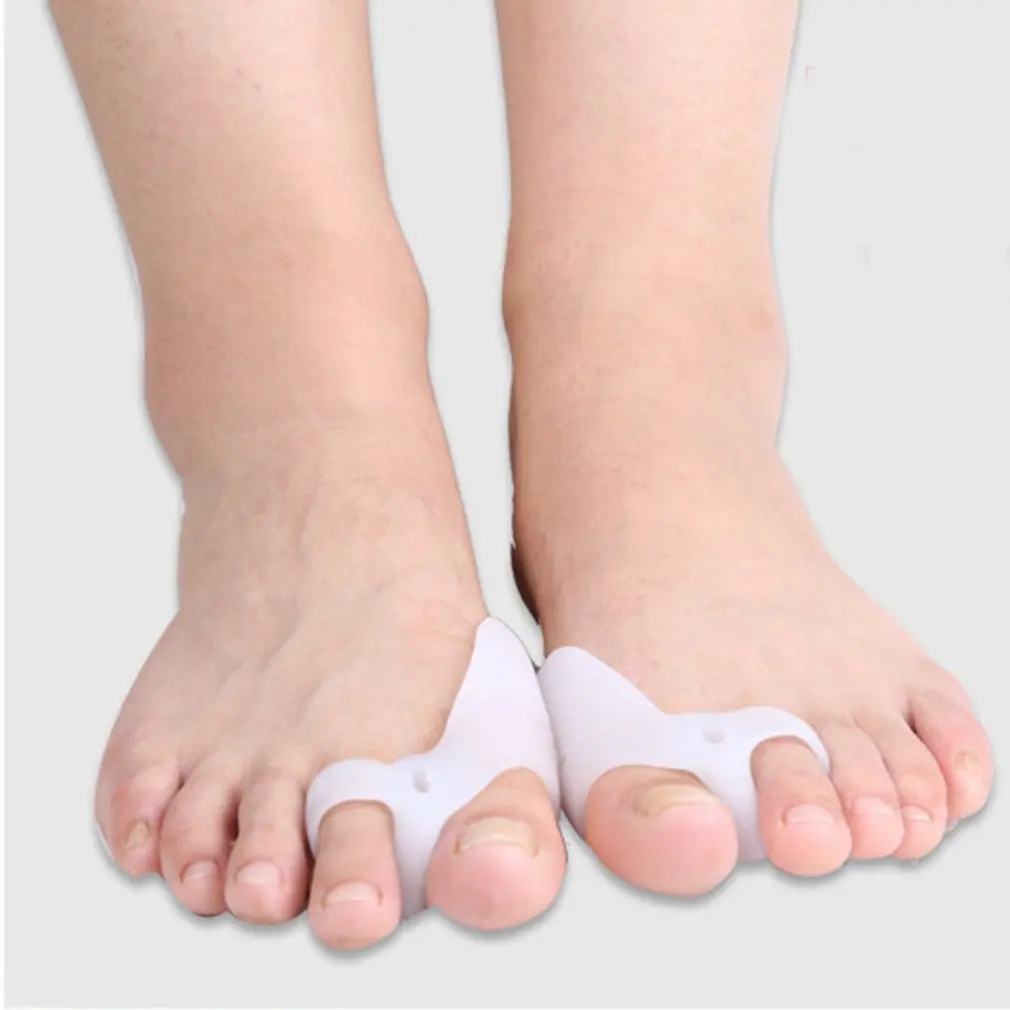 В 2012 году Mason et al. Показали, что действительно существуют морфологические различия в суставах TMT у пациентов с вальгусной деформацией большого пальца стопы и у тех, у кого нет.Пациенты с Hallux valgus имеют меньше граней в суставе TMT, что обеспечивает большую свободу движений и, возможно, большую нестабильность.
В 2012 году Mason et al. Показали, что действительно существуют морфологические различия в суставах TMT у пациентов с вальгусной деформацией большого пальца стопы и у тех, у кого нет.Пациенты с Hallux valgus имеют меньше граней в суставе TMT, что обеспечивает большую свободу движений и, возможно, большую нестабильность.
Где мы сегодня?
Сегодня почти все хирурги стопы и голеностопного сустава широко признают, что вальгусная деформация большого пальца стопы представляет собой трехмерную деформацию, в которой значительный вклад вносит вращение во фронтальной плоскости. Считается, что, приняв этот принцип и применив его в хирургии, поддержание коррекции может быть значительно улучшено.Кроме того, устраняя первую нестабильность TMT, вальгусную деформацию большого пальца стопы можно по-настоящему лечить не только на CORA, но и на провоцирующей патологии. Если бы в 1870 году мы назвали эту деформацию «нестабильностью среднего отдела стопы» вместо вальгусной деформации большого пальца стопы, наше внимание могло бы быть другим, и раньше могли бы появиться более эффективные методы.
Сегодня разработано третье поколение процедуры Lapidus: анатомический триплан, первый артродез TMT. Техника включает в себя гигантские шаги, достигнутые доктором.Lapidus, Sangeorzan и Hansen и добавляет следующее: коррекция вращения во фронтальной плоскости (трипланарная коррекция), прецизионные инструменты для воспроизводимости и мультипланарная фиксация. В этой мультипланарной фиксации, как было показано Институтом АО, она чрезвычайно устойчива, сродни тонкой проволочной раме для внешней фиксации, изменение фиксации пытается ускорить нагрузку. Поскольку эта часть стопы испытывает несколько векторов силы при нагрузке, требуется многоплоскостной контроль.В нашем исследовании почти немедленной нагрузки на вес после анатомического триплана первого артродеза TMT с использованием мультипланарной фиксации (Lapiplasty® 3D Bunion Correction, Treace Medical Concepts, Inc.®, Понте-Ведра-Бич, Флорида) через 13 месяцев наблюдения, мы показали, что коррекция сохраняется на уровне почти 97 процентов, а показатель несоюзной активности составляет менее 2 процентов.
Техника анатомического триплан-первого артродеза TMT с использованием системы Lapiplasty начинается с полного высвобождения мягких тканей сустава TMT и незначительного высвобождения латеральных контрактур сустава MTP.Этот метод «исправить перед разрезанием» защищает первый луч и позволяет хирургу увидеть полную коррекцию до того, как какая-либо кость будет разрезана или удалена. Инструменты для позиционирования кости и точный режущий шаблон используются для окончательной коррекции кости. Затем используются дополнительные инструменты для контроля выравнивания и сжатия. Завершающим этапом является нанесение фиксации. Конструкция из двух независимых фиксирующих пластин, расположенных под углом 90 градусов друг к другу дорсально и медиально, обеспечивает мультипланарный контроль и устойчивость.В послеоперационном периоде пациент передвигается в ботинке с управляемым движением лодыжки в течение шести недель.
Хотя система Lapiplasty — это запатентованная техника, набор инструментов и инструментов, некоторые принципы могут широко применяться для обеспечения хороших результатов всех коррекций TMT. Во-первых, это надлежащая предоперационная рентгенологическая оценка. Современный подход состоит в том, чтобы расширить стандартный набор рентгеновских снимков с нагрузкой, включив в него осевой сесамовидный снимок, который позволяет оценить вращение во фронтальной плоскости. Во-вторых, во время операции хирург должен помнить об основной цели этого трехмерного подхода — сконцентрироваться на приведении комплекса плюсне-сесамовидной кости в правильное биомеханическое положение.Большинство неудач связано с неспособностью выровнять сесамоиды под головкой плюсневой кости, что приводит к возникновению вектора момента с опорой на вес, который толкает головку плюсны кнутри, таким образом открывая межплюсневой угол. В-третьих, нужно знать о влиянии веса. Этот суставной артродез находится в особенном месте, которое видит несколько различных векторов силы при нагрузке. Если требуется немедленная нагрузка, конструкция фиксации должна быть совместимой, чтобы воспринимать эти изменяющиеся силы; в противном случае лучше всего использовать ограниченный вес.
Во-первых, это надлежащая предоперационная рентгенологическая оценка. Современный подход состоит в том, чтобы расширить стандартный набор рентгеновских снимков с нагрузкой, включив в него осевой сесамовидный снимок, который позволяет оценить вращение во фронтальной плоскости. Во-вторых, во время операции хирург должен помнить об основной цели этого трехмерного подхода — сконцентрироваться на приведении комплекса плюсне-сесамовидной кости в правильное биомеханическое положение.Большинство неудач связано с неспособностью выровнять сесамоиды под головкой плюсневой кости, что приводит к возникновению вектора момента с опорой на вес, который толкает головку плюсны кнутри, таким образом открывая межплюсневой угол. В-третьих, нужно знать о влиянии веса. Этот суставной артродез находится в особенном месте, которое видит несколько различных векторов силы при нагрузке. Если требуется немедленная нагрузка, конструкция фиксации должна быть совместимой, чтобы воспринимать эти изменяющиеся силы; в противном случае лучше всего использовать ограниченный вес.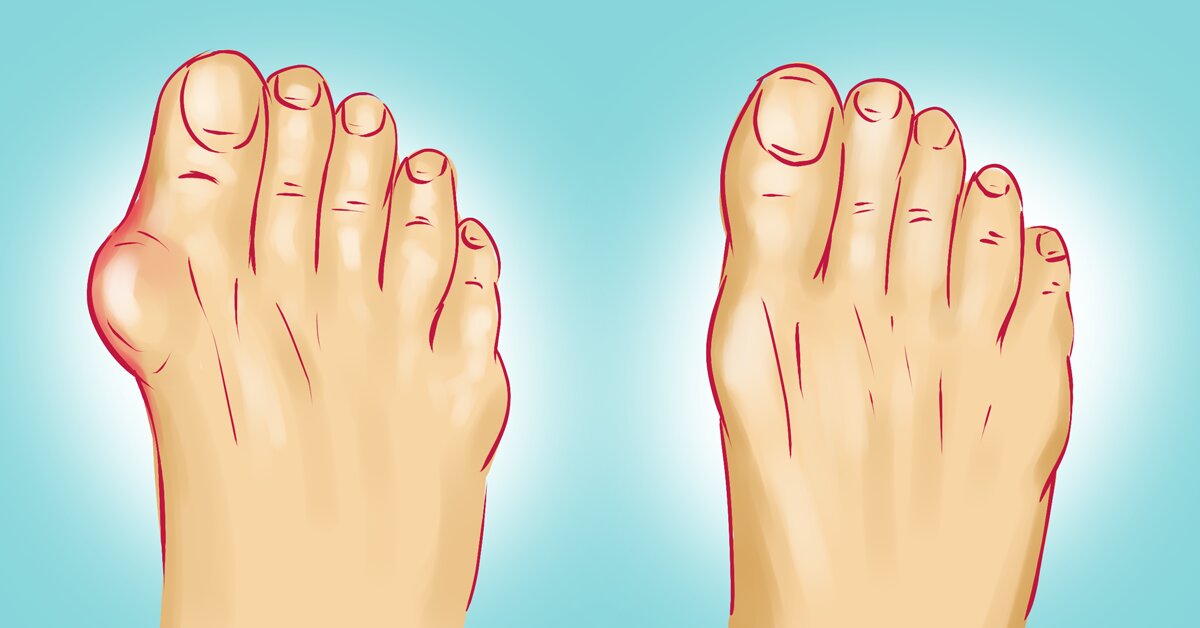 Наконец, каждый случай требует рассмотрения межклинной нестабильности. Это не редкость, и ее следует решать, если интраоперационный тест указывает на эту патологию.
Наконец, каждый случай требует рассмотрения межклинной нестабильности. Это не редкость, и ее следует решать, если интраоперационный тест указывает на эту патологию.
Современное понимание трехмерных аспектов вальгусной деформации большого пальца стопы и ее патологического вклада в аномальный сустав TMT может «революционизировать» возможности пациентов и хирургов в отношении устойчивых коррекций и получения косметически приятных результатов.
Роберт Д. Сантрок, доктор медицинских наук, FAAOS, является доцентом и руководителем отделения хирургии стопы и голеностопного сустава кафедры ортопедии Университета Западной Вирджинии.Он является консультантом, обладателем роялти и держателем патента на систему коррекции бурсита Lapiplasty® 3D — Treace Medical Concepts, Inc.®, Понте-Ведра-Бич, Флорида,
Список литературы
- Nix S, Smith M, Vicenzino B: Распространенность вальгусной деформации стопы в общей популяции: системный обзор и метаанализ.
 J Foot Ankle Res 2010; 27: 3: 21.
J Foot Ankle Res 2010; 27: 3: 21. - Бок С., Клюгер Р., Кристен К. Х. и др.: Остеотомия шарфа с минимально инвазивным боковым высвобождением для лечения вальгусной деформации большого пальца стопы: промежуточные и отдаленные результаты.J Bone Joint Surg Am 2015; 97: 1238-45.
- Jeuken RM, Schotanus MG, Kort NP, et al: Долгосрочное наблюдение за рандомизированным контролируемым исследованием, сравнивающим шарф и шевронную остеотомию при коррекции вальгусной деформации большого пальца. Foot Ankle Int 2016; 37: 687-95.
- Hueter C: Klinik der Genfenkkranheiren mit Einschlub der Orthopadie, 1870; 2: 10-11, Verlog Von FCW Vogel, Лейпциг.
- Truslow W: Metatarsus primus varus или hallux valgus. J Bone Joint Surg Am 1926; 7: 98-108.
- Lapidus PW: Оперативная коррекция первой плюсневой кости при вальгусной деформации большого пальца стопы.Surg Gynecol Obstet 1934; 58: 183.
- Sangeorzan BY, Hansen ST: Модифицированная процедура лапидуса при вальгусной деформации большого пальца стопы.
 Foot Ankle Int 1989; 9: 262-6.
Foot Ankle Int 1989; 9: 262-6. - Ким И., Ким Дж. С., Янг К. В. и др.: Новый метод измерения положения сесамовидной кости большеберцовой кости в вальгусной деформации большого пальца стопы по отношению к вращению коронки первой плюсневой кости при компьютерной томографии. Foot Ankle Int 2015; 36: 8: 944-52.
- Dayton P, Kauwe M, DiDomenico L, et al: Количественный анализ степени фронтальной ротации, необходимой для анатомического выравнивания первого плюсневого фалангового сустава во время модифицированного тарзально-плюсневого артродеза без балансировки капсулы.J Foot Ankle Surg 2016; 55: 2: 220-5.
- Mason LW, Tanaka, H: Первый тарзометатарзальный сустав и его связь с вальгусной деформацией большого пальца стопы. Bone Joint Res 2012; 1: 6.
- Ray JJ, Koay J, Dayton PD, et al: Многоцентровые ранние рентгенографические результаты трипланарного тарзометатарзального артродеза с ранним переносом веса. Foot Ankle Int 2019; 40: 8: 955-60.
На протяжении многих лет, во время тренировок, а затем и на практике, я всегда задавался вопросом, почему было так много операций по поводу «костного мозга». «Я заметил, что у большинства пациентов с этим заболеванием рентгенограммы продемонстрировали косой отрыв первой плюсневой кости от медиальной клинописи. Аномалия выглядела еще хуже, когда у пациента было то, что было классифицировано как metatarsus primus varus, при котором большой палец ноги принял значительный вальгусный поворот в первом пястно-фаланговом суставе, потому что первый и второй межплюсневый угол был очень большим. Я подумал, что это, наверное, основная причина деформации.
«Я заметил, что у большинства пациентов с этим заболеванием рентгенограммы продемонстрировали косой отрыв первой плюсневой кости от медиальной клинописи. Аномалия выглядела еще хуже, когда у пациента было то, что было классифицировано как metatarsus primus varus, при котором большой палец ноги принял значительный вальгусный поворот в первом пястно-фаланговом суставе, потому что первый и второй межплюсневый угол был очень большим. Я подумал, что это, наверное, основная причина деформации.
Я знал об операции Лапидуса, которая могла исправить этот наклонный взлет, и я выполнил несколько из них сам.Но как детский хирург-ортопед я не хотел сращивать здоровый сустав у человека с незрелым скелетом, поэтому я экспериментировал со всем множеством процедур, которые сейчас кажутся совершенно нелепыми. Эти процедуры направлены на устранение проблемы вдали от центра вращения ангуляции и игнорируют трехплоскостную деформацию: — это вальгусная деформация большого пальца стопы. Мое беспокойство по поводу косого отрыва в первом плюсне-клинописном суставе и ротационной деформации большого пальца ноги подтвердилось, когда я узнал о работе моего партнера Роберта Д.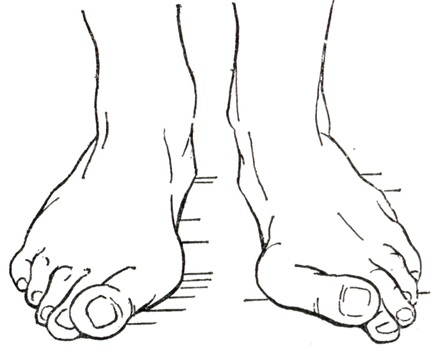 Сантрок, доктор медицины, FAAOS, и его коллеги по всей стране занимались этим, что в конечном итоге привело к разработке процедуры лапипластики. Далее следует что-то вроде истории veni, vidi, vici о «косточке большого пальца» и, в конечном счете, истинной трехплоскостной деформации большого пальца стопы. Лапипластика предполагает угловую и ротационную коррекцию первого луча. В большинстве случаев «шишка», подразумеваемая термином «бурсит», проходит, и этот термин отправляется в мусорную корзину.
Сантрок, доктор медицины, FAAOS, и его коллеги по всей стране занимались этим, что в конечном итоге привело к разработке процедуры лапипластики. Далее следует что-то вроде истории veni, vidi, vici о «косточке большого пальца» и, в конечном счете, истинной трехплоскостной деформации большого пальца стопы. Лапипластика предполагает угловую и ротационную коррекцию первого луча. В большинстве случаев «шишка», подразумеваемая термином «бурсит», проходит, и этот термин отправляется в мусорную корзину.
Этот тип процедуры может выполняться «от руки» или с другими типами инструментов, чтобы обеспечить коррекцию и стабилизацию анатомии до тех пор, пока не будет установлена внутренняя фиксация.Эти методы были продемонстрированы рядом авторов. Преимуществами системы Lapiplasty являются специальные инструменты, такие как режущий блок, которые помогают сделать операцию более точной и воспроизводимой.
Джон П. Любики, доктор медицины, FAAOS, FAAP, FAOA, профессор ортопедической хирургии и педиатрии Медицинского факультета Университета Западной Вирджинии и член редакционного совета AAOS Now.
Мы благодарим Роберта Д.Santrock, MD, FAAOS, за эту информативную статью. Поскольку у доктора Сантрока есть конфликт интересов из-за лицензионных отчислений за проприетарную систему, которую он описывает в своей статье, мы хотели бы включить несколько соображений. Редакторы AAOS Now не являются специалистами в области стопы и голеностопного сустава, и график нашей публикации не учитывал в данном случае типичный процесс обзора по узкой специальности. При этом нам сообщают, что:
- Существуют и другие запатентованные системы, направленные на устранение ротационной деформации при хирургии бурсита большого пальца стопы (например,g., PROMOTM Tri-planar Hallux Valgus System, Phantom® Intramedullary Nail и IncoreTM Lapidus System).
- Наш неофициальный опрос специалистов стопы и голеностопного сустава показал, что для ряда наблюдаемых деформаций заявленные в статье высокие показатели неудач и рецидивов традиционной коррекции вальгусной деформации большого пальца руки спорны.

Мы приветствуем любые комментарии или дальнейшие обсуждения от наших читателей.
Эрик Труумес, доктор медицины, FAAOS, является председателем редакционной коллегии AAOS Now; главный редактор AAOS Now; и хирург-ортопед в Остине, штат Техас, где он также является профессором ортопедии в Медицинской школе Делла Техасского университета.
Вальгусная деформация — обзор
КЛИНИЧЕСКАЯ БИОМЕХАНИКА
Опорная линия (WBL) нижней конечности определяется как линия, проведенная от центра головки бедренной кости через центр паза голеностопного сустава. В зависимости от того, где эта линия пересекает коленный сустав, общее положение конечности считается варусным (медиальнее центра колена), вальгусным (латеральнее центра колена) или нейтральным по отношению к центру колена. Основываясь на морфологических исследованиях нормальных субъектов с нейтральным общим выравниванием, Хсу и его коллеги 8 определили, что 75% сил, несущих вес, передаются через медиальный отдел колена в симулированной стойке с опорой на одну ногу.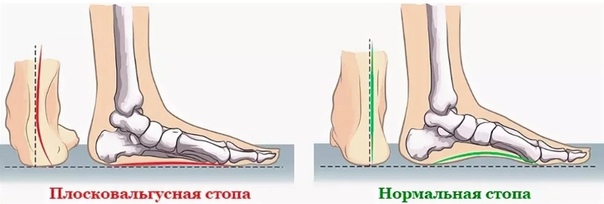 Другие исследования показали, что 60% нагрузки передается через медиальный отсек во время нагрузки. 1, 11 Изменения в общем выравнивании изменят эти силы и создадут неблагоприятную механическую среду, потенциально ведущую к травмам и дегенерации перенапряженного отсека, что может быть остановлено или замедлено своевременной коррекцией смещения. 13
Другие исследования показали, что 60% нагрузки передается через медиальный отсек во время нагрузки. 1, 11 Изменения в общем выравнивании изменят эти силы и создадут неблагоприятную механическую среду, потенциально ведущую к травмам и дегенерации перенапряженного отсека, что может быть остановлено или замедлено своевременной коррекцией смещения. 13
При вальгусной деформации механическая ось проходит через латеральный отсек колена (или сбоку от него), тем самым перегружая этот отсек и приводя к боли и развитию артрита.Дополнительные патологические признаки вальгусного колена включают прогрессирующие заднебоковые контрактуры мягких тканей, включая подвздошно-большеберцовый перевязь, подколенную мышцу, боковую коллатеральную связку, заднебоковую капсулу, латеральную головку икроножной мышцы, боковую межмышечную перегородку и длинную головку двуглавой мышцы. Кроме того, эти контрактуры могут привести к ослаблению медиальной коллатеральной связки и ослаблению медиальной капсулы.
Критические точки ОБЩИЕ ХАРАКТЕРИСТИКИ ВАЛЬГУСА КОЛЕНА
- •
Механическая ось проходит через боковую часть колена (или сбоку от нее).
- •
Заднебоковые контрактуры мягких тканей.
- •
Медиальная коллатеральная связка и слабость медиальной капсулы.
- •
Костные деформации дистального латерального мыщелка бедренной кости, обычно гипоплазия латерального мыщелка бедренной кости.
Костные деформации следует понимать в контексте «нормальной» анатомии и «физиологической» вальгуса. Kapandji 9 проиллюстрировал, что средний дистальный угол бедренной кости составляет от 7% до 9% вальгуса, а средний проксимальный угол большеберцовой кости составляет от 0% до 3% варуса, что дает общий тибиофеморальный угол от 5% до 7% вальгусной области, что с учетом смещения бедра приводит к механической оси конечности через центр колена.Костные деформации вальгусного колена обычно ограничиваются латеральным мыщелком бедренной кости, который обычно гипопластичен, что приводит к чрезмерной дистальной вальгусной области бедра.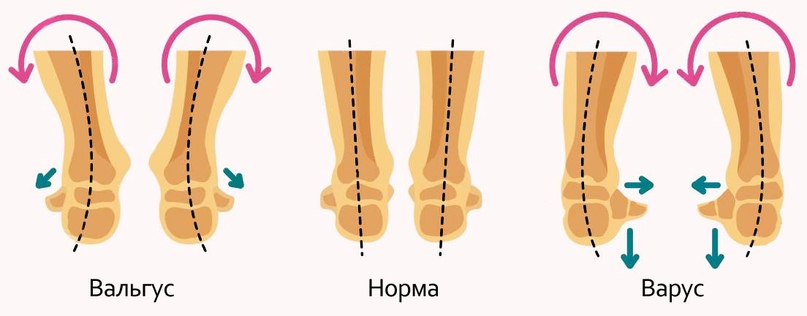 Наоборот, латеральное плато большеберцовой кости обычно хорошо сохраняется, за исключением случаев перелома.
Наоборот, латеральное плато большеберцовой кости обычно хорошо сохраняется, за исключением случаев перелома.
Важное различие состоит в том, что у большинства вальгусных колен деформация находится в дистальном отделе бедренной кости, а не в большеберцовой кости. В некоторых случаях этот чрезмерный дистальный вальгус бедренной кости может быть минимальным, но в других, более тяжелых случаях, дистальный угол бедренной кости может достигать 15-20% вальгуса.Хотя точная распространенность вальгусной деформации колена неизвестна, обычно она считается менее распространенной, чем варусная деформация в области колена. Кук и сотрудники 3 исследовали рентгенограммы в полный рост 167 белых пациентов с остеоартритом. Вальгусное выравнивание наблюдалось у 24%, а варусное — у 76%. Кроме того, вальгусная деформация чаще встречается у женщин, пациентов с воспалительным артритом, посттравматическим артритом и у пациентов с метаболическими аномалиями, такими как рахит или почечная остеодистрофия.
Обоснование DFO заключается в коррекции чрезмерного тибио-бедренного вальгуса путем смещения линии механической оси из латерального отсека в более срединное или даже медиальное положение. Исторически эта коррекция проводилась как выше, так и ниже уровня суставной линии. В первоначальных сообщениях о коррекции болезненной вальгусной деформации описывалась проксимальная большеберцовая варусная остеотомия. Тем не менее, Coventry 4 рекомендовал корректировать деформацию более 12% большеберцовой и бедренной вальгуса выше линии сустава, чтобы избежать чрезмерного перекоса линии сустава, который приводит к повышенным напряжениям сдвига в суставе, ослаблению связок и капсулы и последующему ослаблению. суставной подвывих.Общее правило заключается в том, что остеотомия должна выполняться на месте первичной деформации, которая у большинства пациентов с вальгусной деформацией лежит в дистальном отделе бедренной кости.
Pes Plano Valgus (Гибкое плоскостопие у детей)
Pes Plano Valgus (Гибкое плоскостопие у детей)
Анатомия
Почти четверть всех костей в человеческом теле находятся в ступнях.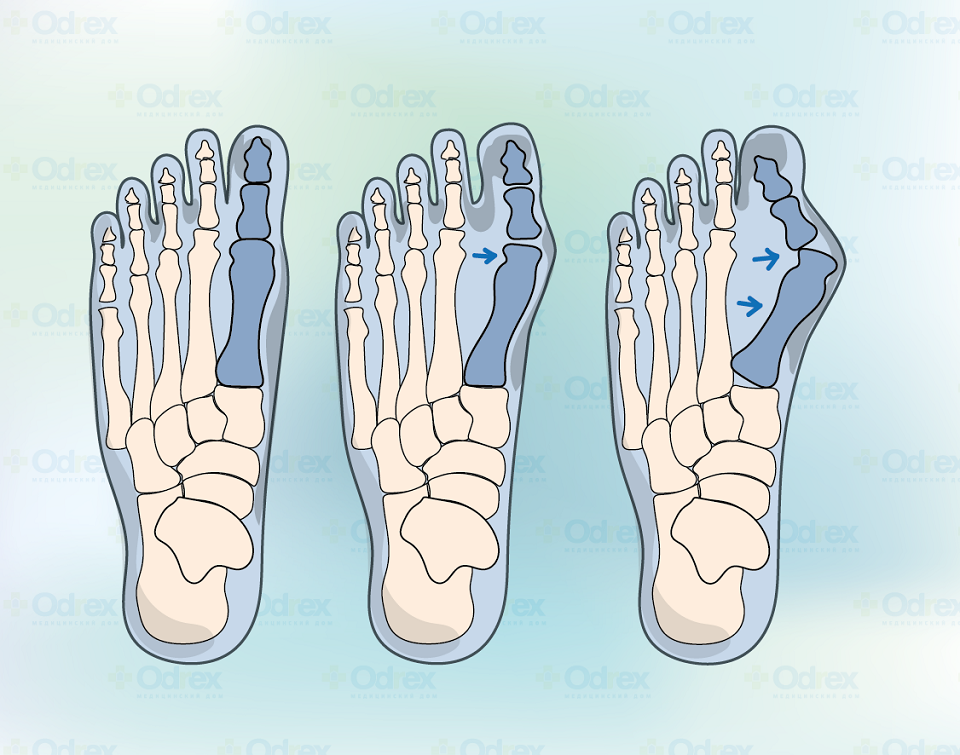 Стопа представляет собой сложную гибкую структуру, которая содержит кости, суставы и более 100 мышц, сухожилий и связок, работающих вместе, чтобы обеспечить движение и равновесие.Стопа делится на три части: переднюю, среднюю и заднюю. Середина стопы содержит группу костей пирамидальной формы, укрепленных сухожилиями, мышцами и связками, которые образуют три дуги или дуги (медиальный, латеральный и основной продольный) в основании стопы.
Стопа представляет собой сложную гибкую структуру, которая содержит кости, суставы и более 100 мышц, сухожилий и связок, работающих вместе, чтобы обеспечить движение и равновесие.Стопа делится на три части: переднюю, среднюю и заднюю. Середина стопы содержит группу костей пирамидальной формы, укрепленных сухожилиями, мышцами и связками, которые образуют три дуги или дуги (медиальный, латеральный и основной продольный) в основании стопы.
Большинство младенцев рождаются с очень маленьким сводом стопы. Когда ребенок растет и ходит, мягкие ткани на ступнях сжимаются, что постепенно формирует свод стопы.
Описание
Когда ребенок с гибким плоскостопием встает, свод стопы исчезает.Арка появляется снова, когда ребенок сидит или стоит на цыпочках. Хотя это состояние называется «гибким плоскостопием», оно всегда поражает обе стопы. Гибкое плоскостопие считается разновидностью нормальной стопы с нормально функционирующими мышцами и суставами. Дети с гибким плоскостопием часто не начинают развиваться до 5 лет и старше, а у некоторых никогда не появляется.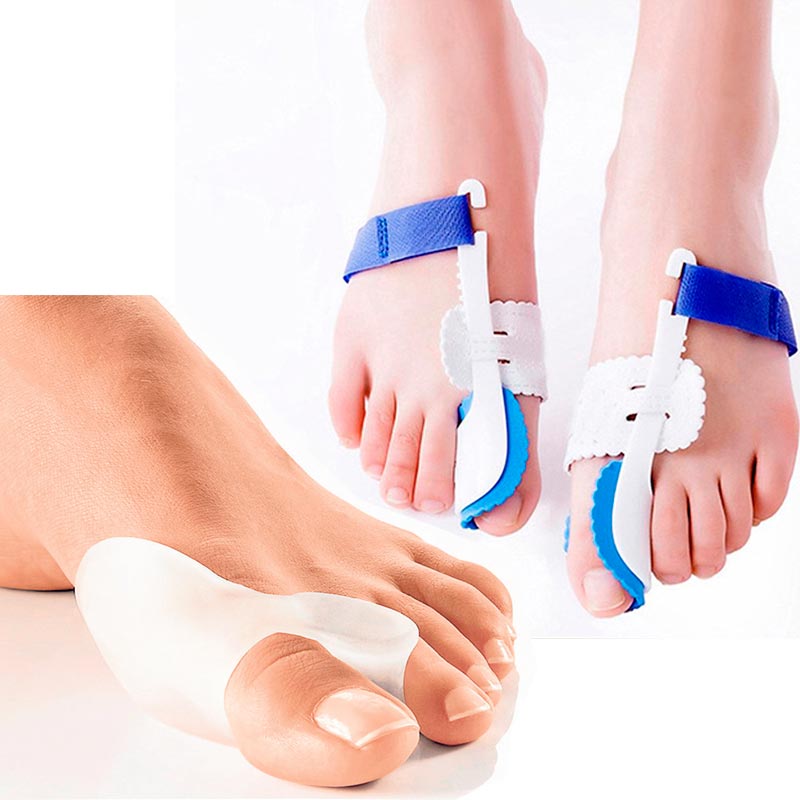
Нехирургическое лечение
Лечение гибкого плоскостопия требуется только в том случае, если ребенок испытывает дискомфорт от этого состояния.
- Упражнения на растяжку — Если у вашего ребенка связанная с физической нагрузкой боль или усталость в стопе, лодыжке или ноге, ваш врач может порекомендовать упражнения на растяжку пяточного шнура.
- Вкладыши для обуви —Если дискомфорт не исчезнет, врач может порекомендовать вкладыши для обуви. Формованные опоры для свода стопы, мягкие, твердые или твердые, могут использоваться для облегчения боли в ногах и усталости вашего ребенка, а также для продления срока службы детской обуви, которая в противном случае может изнашиваться неравномерно.
- Дополнительное лечение —Если у вашего ребенка гибкое плоскостопие с тугими пяточными шнурами, может быть назначена физиотерапия или гипсовые повязки.
Хирургия
Иногда, если подросток испытывает постоянную боль, может потребоваться хирургическое лечение.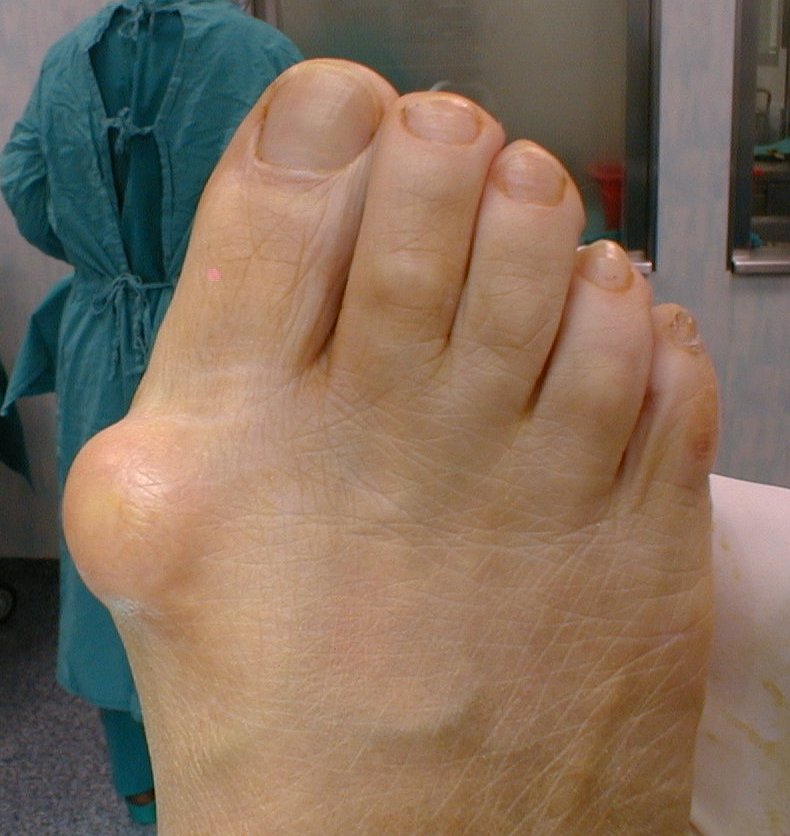 У небольшого числа детей гибкие плоскостопие становятся жесткими вместо того, чтобы исправляться по мере роста. В этих случаях может потребоваться дополнительное медицинское обследование.
У небольшого числа детей гибкие плоскостопие становятся жесткими вместо того, чтобы исправляться по мере роста. В этих случаях может потребоваться дополнительное медицинское обследование.
Любая операция сопряжена с определенными рисками, которые варьируются от человека к человеку.Осложнения обычно незначительны, поддаются лечению и вряд ли повлияют на окончательный результат. Ваш хирург-ортопед поговорит с вами до операции, чтобы объяснить любые потенциальные риски и осложнения, которые могут быть связаны с вашей процедурой.
.





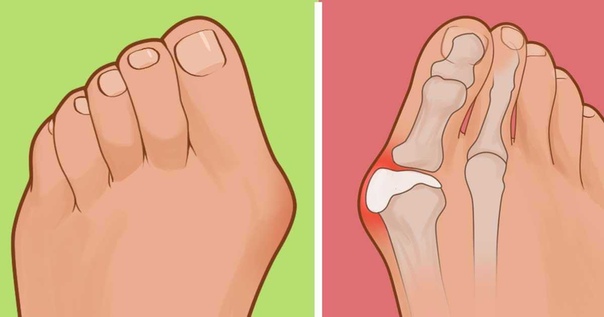
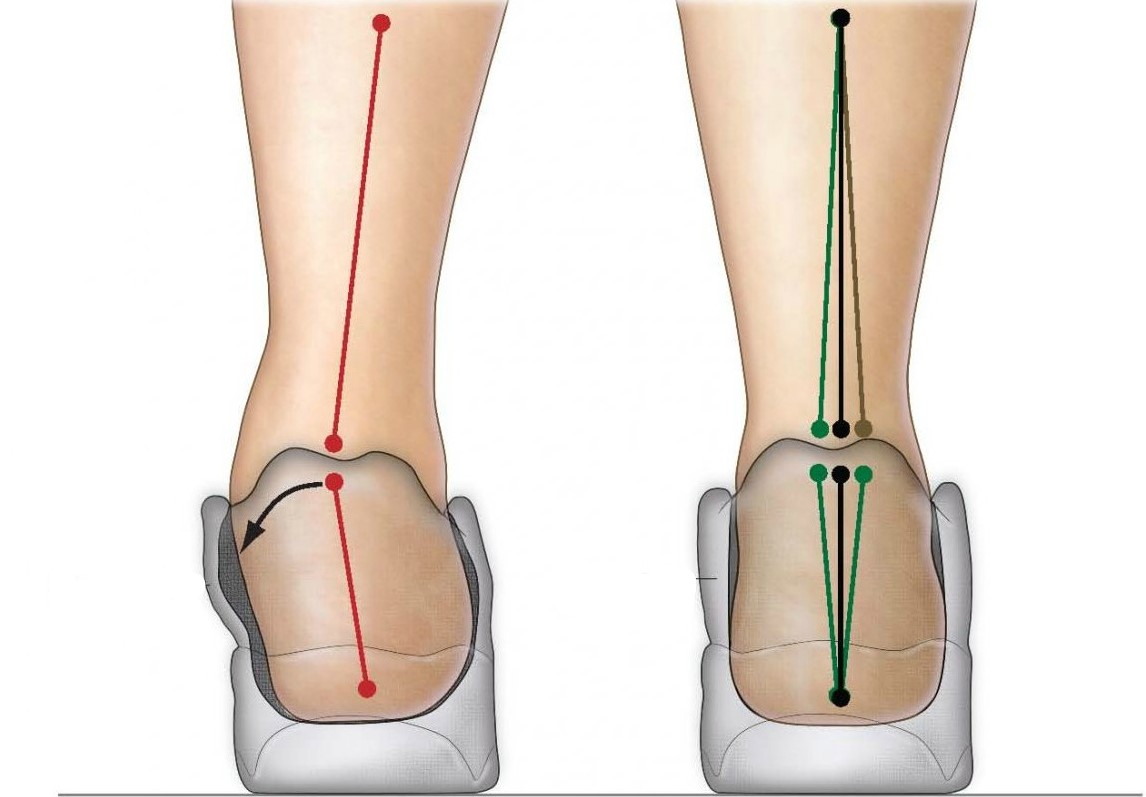
 Hallux valgus часто возникает из-за этой нестабильности.
Hallux valgus часто возникает из-за этой нестабильности.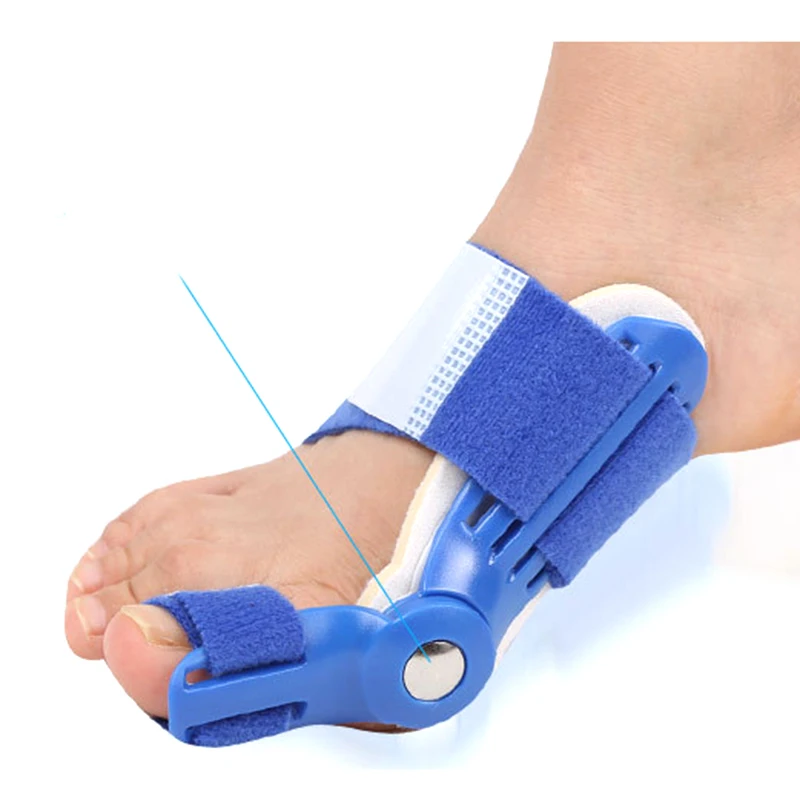 Их можно получить у хирурга или приобрести в аптеке.
Их можно получить у хирурга или приобрести в аптеке.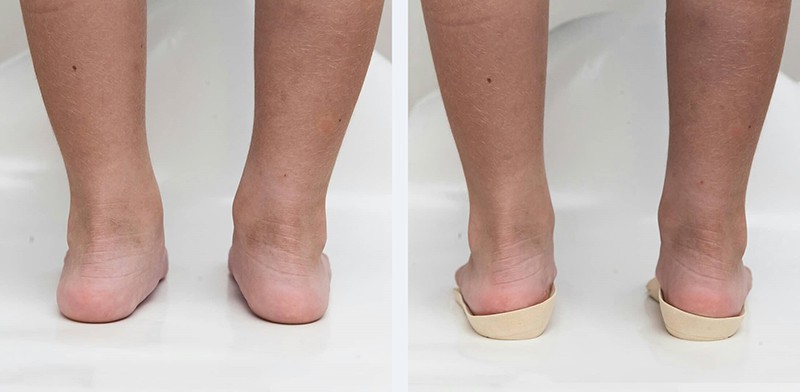
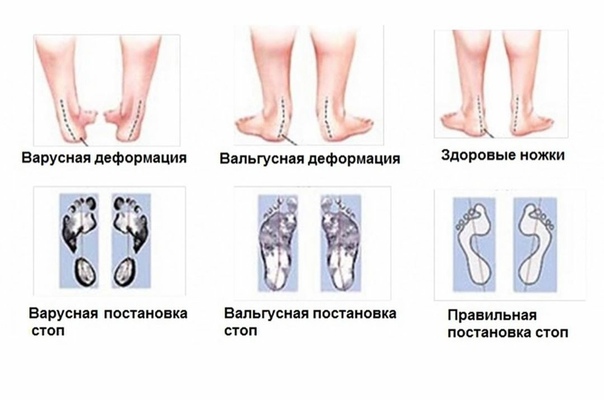 Выбирайте обувь с прочным каблуком. Высокие туфли и ботинки обеспечивают даже большую поддержку, чем стандартная обувь. Избегайте сандалий и босиком. Замените обувь с признаками поломки подошвы или пятки.
Выбирайте обувь с прочным каблуком. Высокие туфли и ботинки обеспечивают даже большую поддержку, чем стандартная обувь. Избегайте сандалий и босиком. Замените обувь с признаками поломки подошвы или пятки.
 Колено вытягиваемой ноги должно быть прямым (зафиксировано), а пальцы ног должны быть направлены прямо в стену.Потянитесь вперед, пока не почувствуете напряжение в икре. Удерживайте это положение, не подпрыгивая, на счет 30-60 секунд. Повторите растяжку для противоположной ноги.
Колено вытягиваемой ноги должно быть прямым (зафиксировано), а пальцы ног должны быть направлены прямо в стену.Потянитесь вперед, пока не почувствуете напряжение в икре. Удерживайте это положение, не подпрыгивая, на счет 30-60 секунд. Повторите растяжку для противоположной ноги. Массируйте пораженный участок 15-20 минут. Вариант Б — приложите пакет со льдом на 15-20 минут. ВНИМАНИЕ: ИЗБЕГАЙТЕ ИСПОЛЬЗОВАНИЯ ЛЬДА ПРИ ПРОБЛЕМАХ ЦИРКУЛЯЦИИ ИЛИ СЕНСАЦИИ.
Массируйте пораженный участок 15-20 минут. Вариант Б — приложите пакет со льдом на 15-20 минут. ВНИМАНИЕ: ИЗБЕГАЙТЕ ИСПОЛЬЗОВАНИЯ ЛЬДА ПРИ ПРОБЛЕМАХ ЦИРКУЛЯЦИИ ИЛИ СЕНСАЦИИ.
 J Foot Ankle Res 2010; 27: 3: 21.
J Foot Ankle Res 2010; 27: 3: 21.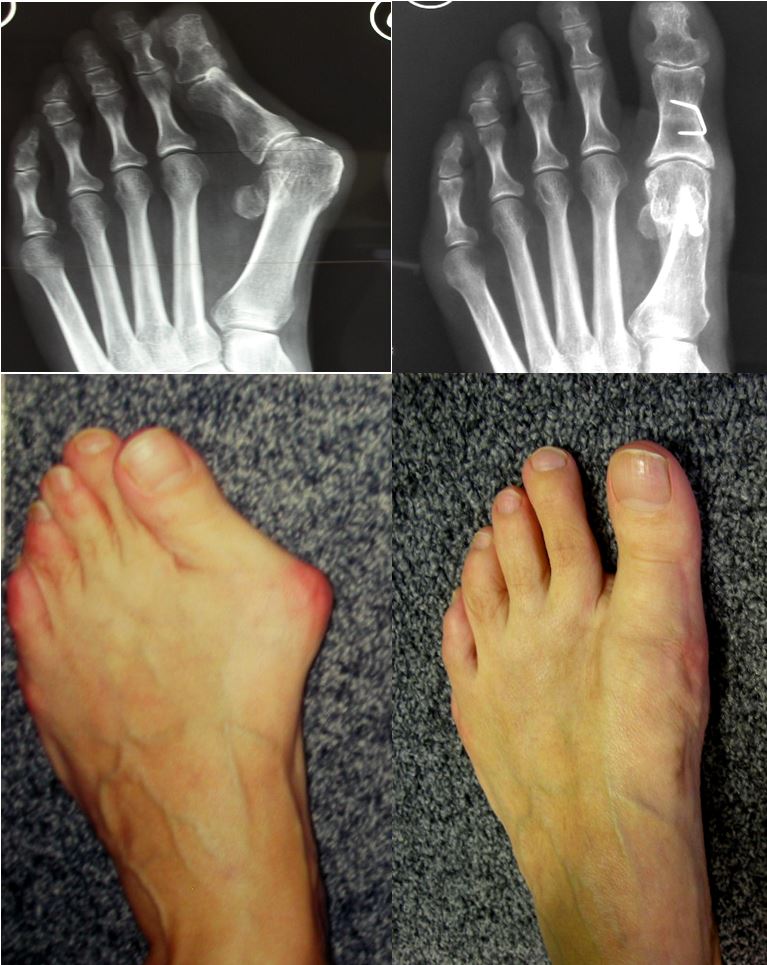 Foot Ankle Int 1989; 9: 262-6.
Foot Ankle Int 1989; 9: 262-6.