травмы, ушибы, растяжения, разрывы – Лечение и восстановление – Отделение травматологии – Государственная больница ЦКБ РАН
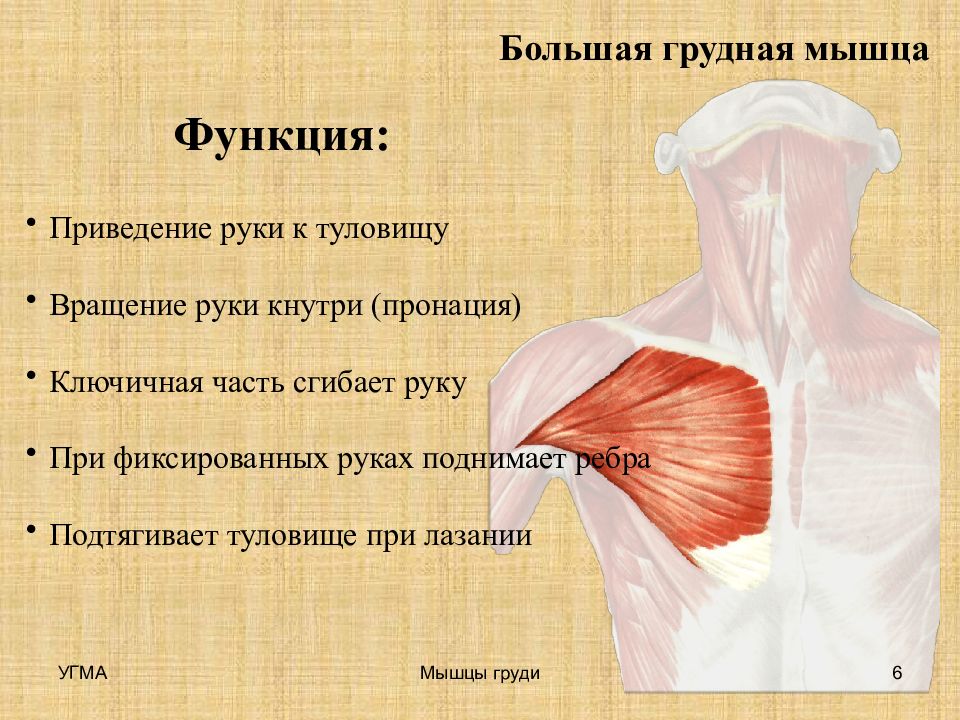
Большая грудная мышца составляет основной рельеф груди, она образована из самых крупных скоплений волокон. Это очень сильная и мощная мышца. Большая грудная мышца состоит из трех частей или пучков: грудино-реберной, ключичной и абдоминальной (брюшной).Все три ее части сливаются вместе и формируют одно короткое плоское сухожилие, которое к плечевой кости крепится чуть ниже большого бугорка. Она отвечает за способность производить движения рукой перед грудной клеткой (вращение руки внутрь, опускает поднятую руку, приводит плечо (руку) к телу), а также участвует в акте дыхания как дополнительная мышца. Повреждения большой грудной мышцы случаются крайне редко и обычно встречаются у спортсменов-тяжелоатлетов и людей, занимающихся тяжелым физическим трудом, как правило, мужчин.
Виды травм: ушибы, растяжения, разрывы
Классификация повреждений большой грудной мышцы:
- Ушиб или растяжение мышцы
- Частичный разрыв
- отрыв сухожилия от места прикрепления к плечевой кости
- разрыв в месте перехода мышцы в сухожилие
- разрыв самих мышечных волокон
- отрыв сухожилия большой грудной мышцы с костным блоком
- отрыв от места прикрепления к грудине, ребрам
Основные причины травматизации.

- Чрезмерные физические нагрузки (например, при занятиях спортом (работа с гантелями или штангой))
- Поднятие тяжестей, падения (при растяжениях)
- Прямой удар в область груди
- Прием стимулирующих препаратов (стероидов)
- Мышечная усталость и микротравмы
Симптомы травматизации.
- Появление боли, слабости и жжения
- Снижение подвижности плечевого пояса
- Возникает отечность, припухлость и гематома
- Характерный звук разрыва мышц – щелчок или хлопок (в момент травмы)
- Наблюдается деформация мышцы и нарушение ее естественных контуров (при полном разрыве)
Диагностика.
Диагностика травм сухожилий включает:
- Медосмотр у врача
- Рентгенографическое исследование
- Ультразвуковое исследование (УЗИ)
- Магнитно-резонансную томографию (МРТ)
Специалисты, к которым следует обратиться в случае появления указанных симптомов:
Лечение и восстановление.
При любом повреждении большой грудной мышцы необходимо обратиться в отделение травматологии за квалифицированной помощью.
При растяжении мышц применяется консервативное лечение. Больному необходимо обеспечить полный покой, прикладывать холод к травмированному месту, врач назначает прием обезболивающих средств и разогревающих мазей. Длительность реабилитации зависит от серьезности полученной травмы (от 3-х недель до 3-х месяцев). Во время восстановительного периода пациенту назначаются умеренные физические нагрузки, массаж, рефлексотерапия. При соблюдении всех рекомендаций наблюдается полное выздоровление.
Хирургическое лечение предпочтительнее при частичном и полном разрыве сухожилий. Выбор типа оперативного вмешательства зависит от расположения разрыва.Основная задача любой операции – соединение сухожилия с костью.
Реабилитация включает:
- применение фиксирующей повязки (иммобилизация плечевого сустава)
- криотерапия
- прием обезболивающих препаратов
- лечебная физкультура
- интенсивный массаж.

Записаться на прием к врачам в Москве можно в ЦКБ РАН.
Стоимость приема
//Разместить стоимости приема травматолога-ортопеда, ревматолога, хирурга
За квалифицированной врачебной помощью в Москве Вы можете обратиться в ЦКБ РАН.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАЗРЫВОВ БОЛЬШОЙ ГРУДНОЙ МЫШЦЫ И ЕЕ СУХОЖИЛИЯ. ОБЗОР ЛИТЕРАТУРЫ
статья в формате PDF
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
Кавалерский Г.М.,
Никифоров Д.А., Середа А.П., ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАЗРЫВОВ БОЛЬШОЙ ГРУДНОЙ МЫШЦЫ И ЕЕ
СУХОЖИЛИЯ. ОБЗОР ЛИТЕРАТУРЫ// Кафедра травматологии и
ортопедии. 2014.№ 3(11). с.13-18 [Kavalersky G.M., Nikifоrоv D.D., Sereda
A.P., // The Department of Traumatology and Orthopedics. 2014.№ 3(11).
p.13-18]
http://jkto.ru/id-3/id-2/3-11-2014-/id.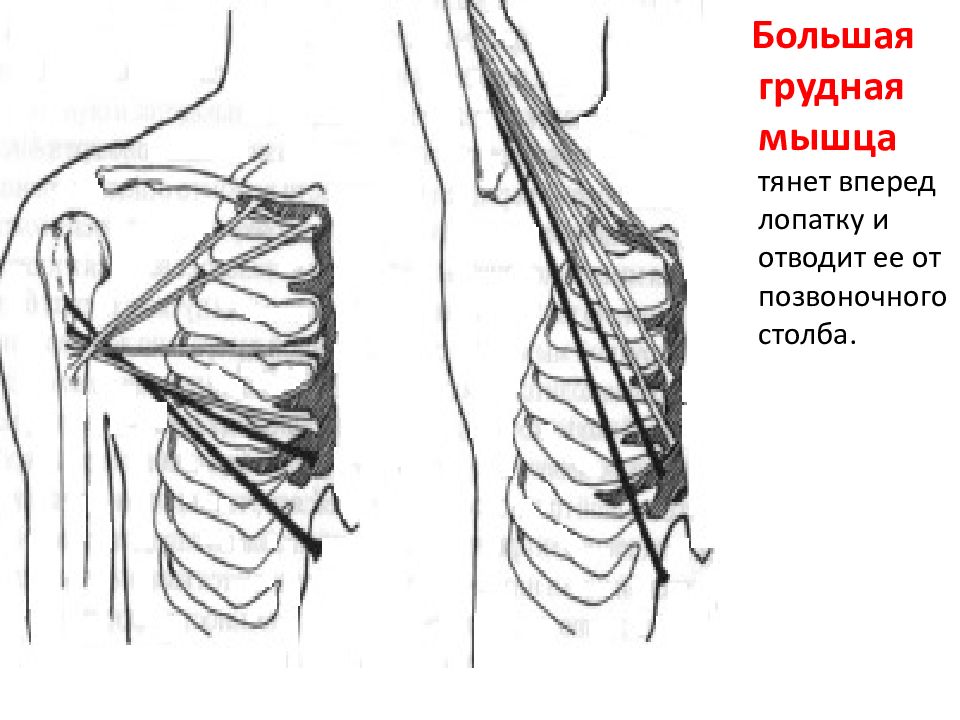
http://elibrary.ru/item.asp?id=24343036
Д. А. НИКИФОРОВ, Г. М. КАВАЛЕРСКИЙ, А. П. СЕРЕДА
ГБУ ВПО Первый Московский Государственный Медицинский Университет Имени И. М. Сеченова, Москва
Тема хирургического лечения
разрывов большой грудной мышцы и ее сухожилия практически не освещена в
отечественной литературе. По этой причине представляется актуальным провести
анализ существующих литературных источников с целью определения диагностического
алгоритма, показаний к оперативному лечению, хирургической тактики,
послеоперационного реабилитационного протокола, имеющихся послеоперационных
рисков. В статье приведена краткая историческая справка, выполнен обзор
анатомии и физиологии, диагностики, классификации, консервативного и
оперативного подхода в лечении разрывов большой грудной мышцы и ее сухожилия.
ключевые
слова:
Введение
Разрывы
сухожилия большой грудной мышцы − относительно редкая патология.
Наиболее характерной причиной этой травмы является эксцентрическое
сокращение максимально растянутой мышцы, например при выполнении жима штанги в
положении лежа. зачастую разрыв остается нераспознанным, что в дальнейшем
приводит к плохим функциональным результатам. чаще всего разрывы большой
грудной мышцы происходят в социально-экономически активном 20 Данную
группу населения характеризуют крайне высокие функциональные запросы.
большинство пациентов обращается за медицинской помощью, но оперативное
лечение бывает значительно отсрочено из-за неправильной диагностики или
отсутствия осведомленности о современных методах лечения у врача. Раннее (до 8
недель после травмы) выявление и оперативное лечение позволяет избежать
выраженной атрофии и рубцового перерождения поврежденной мышцы и ее
сухожилия. В дальнейшем это обеспечивает значительно более хороший
функциональный результат.
Данную
группу населения характеризуют крайне высокие функциональные запросы.
большинство пациентов обращается за медицинской помощью, но оперативное
лечение бывает значительно отсрочено из-за неправильной диагностики или
отсутствия осведомленности о современных методах лечения у врача. Раннее (до 8
недель после травмы) выявление и оперативное лечение позволяет избежать
выраженной атрофии и рубцового перерождения поврежденной мышцы и ее
сухожилия. В дальнейшем это обеспечивает значительно более хороший
функциональный результат.
История
Вопросы
диагностики и лечения разрыва сухожилия большой грудной мышцы недостаточно
освещены в литературе. Всего в различных источниках описано около 300 случаев.
Первый случай разрыва сухожилия большой грудной мышцы, описан французским
хирургом Patissier в 1822 году – разрыв произошел у крепкого, здорового
молодого человека, ученика мясника, когда тот снимал свиную полутушу с крюка
[1]. его история окончилась трагически он умер от нагноения образовавшейся
вследствие разрыва гематомы. Несколько последующих описанных случаев включали в
себя травмы, связанные с падением с лошади, или переездом верхней конечности
гужевой повозкой. До середины ХХ-го века травмы большой грудной мышцы были
в основном производственными. спортивная активность, в частности жим штанги из
положения лежа, набрала популярность во второй половине ХХ-го века, и сейчас
большинство травм большой грудной мышцы происходит при занятиях спортом.
Всего в различных источниках описано около 300 случаев.
Первый случай разрыва сухожилия большой грудной мышцы, описан французским
хирургом Patissier в 1822 году – разрыв произошел у крепкого, здорового
молодого человека, ученика мясника, когда тот снимал свиную полутушу с крюка
[1]. его история окончилась трагически он умер от нагноения образовавшейся
вследствие разрыва гематомы. Несколько последующих описанных случаев включали в
себя травмы, связанные с падением с лошади, или переездом верхней конечности
гужевой повозкой. До середины ХХ-го века травмы большой грудной мышцы были
в основном производственными. спортивная активность, в частности жим штанги из
положения лежа, набрала популярность во второй половине ХХ-го века, и сейчас
большинство травм большой грудной мышцы происходит при занятиях спортом.
Первая попытка хирургического лечения разрыва сухожилия большой грудной мышцы описана в 1928 году McKelvey [2]. его пациентом стал 19-летний боксер с частичным повреждением, и результаты лечения были расценены автором как отличные.
Изначально для реинсерции сухожилия большой грудной мышцы использовались трансоссальные швы [8]. Несмотря на развитие медицинских технологий, данный способ сохранил свою актуальность как наиболее дешевый, и не требующий использования имплантов. В настоящее время более популярным стало использование анкерных фиксаторов и пуговичных фиксаторов [13, 14, 15].
Анатомия и физиология
большая
грудная мышца имеет широкое основание, в ней выделяют 3 части − ключичную
часть, грудино-реберную часть, абдоминальную часть. От места прикрепления
мышечные волокна направляются латерально, где соединяются с плечевой костью
общим сухожилием. beloosesky y. [3] отмечает 3 отдельных пучка в толще
сухожилия большой грудной мышцы (рис. 1). Ключичная часть крепится к
плечевой кости более дистально и кпереди. грудинная часть крепится в средней
части сухожильного энтезиса. Нижние волокна, начинающиеся от V−VI ребер
и апоневроза наружной косой мышцы живота, перекрещиваются с волокнами
ключичной части и крепятся проксимально и кзади [5]. Таким образом, отдельные
сухожильные пучки веерообразно перекрещиваются непосредственно перед
прикреплением к плечевой кости. Все три пучка крепятся к гребню большого
бугорка кнаружи от борозды длинной головки бицепса.
От места прикрепления
мышечные волокна направляются латерально, где соединяются с плечевой костью
общим сухожилием. beloosesky y. [3] отмечает 3 отдельных пучка в толще
сухожилия большой грудной мышцы (рис. 1). Ключичная часть крепится к
плечевой кости более дистально и кпереди. грудинная часть крепится в средней
части сухожильного энтезиса. Нижние волокна, начинающиеся от V−VI ребер
и апоневроза наружной косой мышцы живота, перекрещиваются с волокнами
ключичной части и крепятся проксимально и кзади [5]. Таким образом, отдельные
сухожильные пучки веерообразно перекрещиваются непосредственно перед
прикреплением к плечевой кости. Все три пучка крепятся к гребню большого
бугорка кнаружи от борозды длинной головки бицепса. На секционных
исследованиях часто обнаруживается прикрепление пучка от абдоминальной части
непосредственно к капсуле плечевого сустава. Все три пучка крепятся к гребню
большого бугорка кнаружи от борозды длинной головки двуглавой мышцы плеча.
Кровоснабжение мышцы осуществляется ветвями торакоакромиальной
(a.toracoacromialis) и латеральной грудной артерий (a. thoracica
lateralis), а также перфорантными ветвями от межреберных артерий (a.
intercostalis). Иннервация осуществляется медиальным и латеральным грудными
нервами, которые являются ветвями плечевого сплетения (корешки с5−Т1).
На секционных
исследованиях часто обнаруживается прикрепление пучка от абдоминальной части
непосредственно к капсуле плечевого сустава. Все три пучка крепятся к гребню
большого бугорка кнаружи от борозды длинной головки двуглавой мышцы плеча.
Кровоснабжение мышцы осуществляется ветвями торакоакромиальной
(a.toracoacromialis) и латеральной грудной артерий (a. thoracica
lateralis), а также перфорантными ветвями от межреберных артерий (a.
intercostalis). Иннервация осуществляется медиальным и латеральным грудными
нервами, которые являются ветвями плечевого сплетения (корешки с5−Т1).
Основными
функциями большой грудной мышцы являются приведение и внутренняя ротация в
плечевом суставе, сгибание плеча из отведенного положения [7]. Ключичная часть
мышцы сгибает и приводит плечо к туловищу, грудино-реберная часть вращает плечо
внутрь и приводит его к туловищу. В обыденной жизни данные движения возможно
выполнять и без эксплуатации большой грудной мышцы, за счет других мышц
плечевого пояса: дельтовидной, подлопаточной, широчайшей мышцы спины,
надостной, подостной, большой и малой круглой мышц, но в случае спортивных
нагрузок полностью здоровая мышца позволяет развить максимальную силу. Наиболее
значима большая грудная мышца для выполнения силовых упражнений, игровых и
контактных видов спорта, единоборств [6].
Ключичная часть
мышцы сгибает и приводит плечо к туловищу, грудино-реберная часть вращает плечо
внутрь и приводит его к туловищу. В обыденной жизни данные движения возможно
выполнять и без эксплуатации большой грудной мышцы, за счет других мышц
плечевого пояса: дельтовидной, подлопаточной, широчайшей мышцы спины,
надостной, подостной, большой и малой круглой мышц, но в случае спортивных
нагрузок полностью здоровая мышца позволяет развить максимальную силу. Наиболее
значима большая грудная мышца для выполнения силовых упражнений, игровых и
контактных видов спорта, единоборств [6].
Диагностика
Чаще всего
разрывы большой грудной мышцы происходят у спортсменов, занимающихся тяжелой
атлетикой, пауэрлифтингом, дзюдо, вольной борьбой, армрестлингом, регби. В
случае острого повреждения практически всегда имеет место указание на
сверхнагрузку, вследствие которой появилась резкая, острая, жгучая боль в
месте разрыва. часто пациенты указывают на резкий «хруст» в области груди,
после которого появилась боль. При застарелых разрывах пациентов беспокоит
снижение пиковой силы, препятствующее возвращению к спортивной активности и
внешняя асимметрия больших грудных мышц.
В
случае острого повреждения практически всегда имеет место указание на
сверхнагрузку, вследствие которой появилась резкая, острая, жгучая боль в
месте разрыва. часто пациенты указывают на резкий «хруст» в области груди,
после которого появилась боль. При застарелых разрывах пациентов беспокоит
снижение пиковой силы, препятствующее возвращению к спортивной активности и
внешняя асимметрия больших грудных мышц.
Сразу после
травмы наблюдается ограничение амплитуды движений и снижение силы за счет
болевого синдрома различной степени выраженности. В течение нескольких часов
нарастает отек и появляется кровоподтек, распространяющийся главным образом на
плечо и переднебоковую поверхность грудной клетки.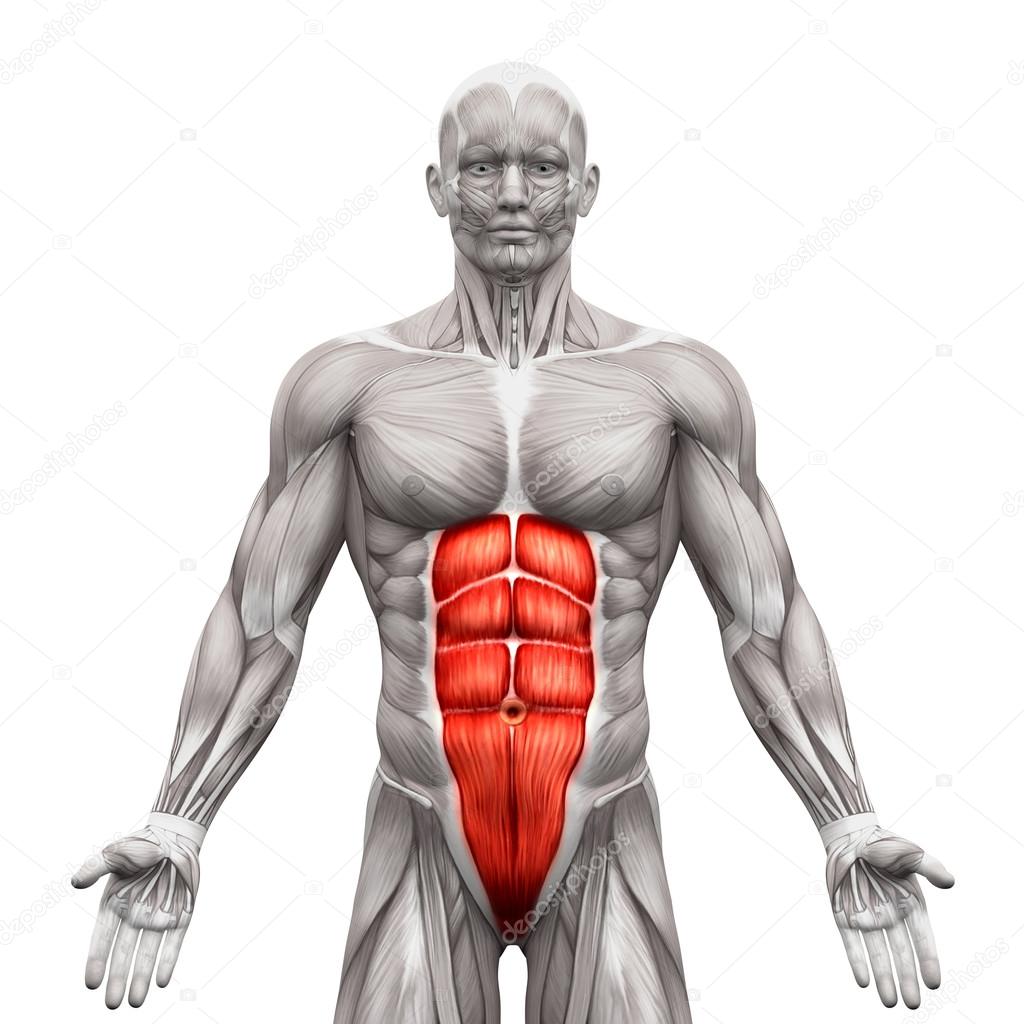
При пальпации в свежих случаях часто определяется дефект сухожилия. Пальпация непосредственно после разрыва бывает крайне болезненной, и полноценно оценить размер дефекта не всегда представляется возможным. При оценке силы приведения и внутренней ротации определяется усиление боли в месте повреждения, при этом иногда становится более заметным дефект сухожилия.
В случае
застарелых (более 8 недель) разрывов становится более выраженной асимметрия
больших грудных мышц, истончение передней стенки подмышечной впадины.
болевой синдром регрессирует, отек спадает, начинает восстанавливаться
амплитуда движений. сила приведения и внутренней ротации может восстановиться
до 60% по сравнению со здоровой стороной за счет гипертрофии мышц
синергистов.
зарубежные авторы указывают, что МРТ позволяет принять решение в тех ситуациях, когда надо определить степень повреждения при частичных разрывах. В случае застарелого разрыва на первый план выступает деформация, асимметрия сосковых линий, усугубляющиеся при напряжении мышцы, значительное снижение силы приведения и внутренней ротации по сравнению со здоровой рукой.
стандартное
рентгенологическое исследование не выявляет патологии за исключением крайне
редких случаев отрыва костного блока. Многие авторы [10, 11, 12] сходятся во
мнении, что МРТ обладает значительно большим диагностическим значением. Острые
разрывы сопровождаются отеком и кровоизлиянием, хорошо видными в Т1 режиме,
застарелые разрывы сопровождаются фиброзом и рубцеванием. МРТ может использоваться
для определения степени восстановления и зрелости регенерата, а также степени
восстановления самой мышцы при консервативном лечении. Так, john e. Zvijac и
соавт. [16] сообщают, что правильно выполненное и интерпретированное МРТ
позволяет отличить частичный малый разрыв (менее 50% толщины сухожилия) от
большого частичного (более 50% толщины сухожилия) (рис. 2) и от полного разрыва
(рис. 3), что, в конечном счете, влияет на тактику лечения, так как при
частичном разрыве менее 50% диаметра сухожилия (рис. 4) консервативные методы
лечения не уступают оперативным.
МРТ может использоваться
для определения степени восстановления и зрелости регенерата, а также степени
восстановления самой мышцы при консервативном лечении. Так, john e. Zvijac и
соавт. [16] сообщают, что правильно выполненное и интерпретированное МРТ
позволяет отличить частичный малый разрыв (менее 50% толщины сухожилия) от
большого частичного (более 50% толщины сухожилия) (рис. 2) и от полного разрыва
(рис. 3), что, в конечном счете, влияет на тактику лечения, так как при
частичном разрыве менее 50% диаметра сухожилия (рис. 4) консервативные методы
лечения не уступают оперативным.
Дифференциация
частичного и полного повреждения сопровождается высокой частотой
диагностических ошибок. Это связано с трехслойной структурой сухожилия,
когда отрыв двух порций маскируется интактной третьей, в случае застарелых
разрывов это связано с тем, что утолщенная и рубцовоизмененная фасция
расценивается как частично поврежденное сухожилие. При направлении пациента на
МРТ следует точно указать локализацию предполагаемого повреждения, так как у
оператора МРТ зачастую отсутствуют программы диагностики повреждений данной
локализации, также желательно, чтобы аппарат, на котором будет проводиться
исследование, был высокопольным. В качестве дополнительного метода исследования
так же может быть использовано ультразвуковое исследование (рис. 5).
Это связано с трехслойной структурой сухожилия,
когда отрыв двух порций маскируется интактной третьей, в случае застарелых
разрывов это связано с тем, что утолщенная и рубцовоизмененная фасция
расценивается как частично поврежденное сухожилие. При направлении пациента на
МРТ следует точно указать локализацию предполагаемого повреждения, так как у
оператора МРТ зачастую отсутствуют программы диагностики повреждений данной
локализации, также желательно, чтобы аппарат, на котором будет проводиться
исследование, был высокопольным. В качестве дополнительного метода исследования
так же может быть использовано ультразвуковое исследование (рис. 5).
учитывая
субъективность УЗ-исследования, желательно чтобы хирург собственноручно
выполнял его, или хотя бы присутствовал на исследовании, так как
чувствительность методики напрямую зависит от клинического опыта и глубокого
понимания топографо-анатомических взаимоотношений данной области.
Классификация
разрывов большой грудной мышцы и ее сухожилия. В настоящее время используется
система классификации по R. tietjen [4], которая описывает степень и
локализацию травмы большой грудной мышцы. ушиб или растяжение
классифицируется как тип I. частичный отрыв классифицируется как тип II и
полный отрыв как тип III. Тип III можно разделить на подклассы: IIIA − разрыв
в области основания мышцы , IIIb – разрыв брюшка мышцы, IIIc − разрыв
соединения мышцы и сухожилия, и IIID − разрыв сухожилия мышцы.
Дальнейшую подклассификацию предложили bak K. и соавт., для отрыва от кости в
месте крепления − IIIe и для разрыва тела сухожилия − IIIF. По
данным сравнительного анализа bak K. и соавт., разрывы типа IIIA и IIIb
случаются в 1% случаев, типа IIIc − в 27%, типа IIID − в 65%, а
типы IIIe и IIIF − соответственно в 5% и 1% случаев [17]. В зависимости
от срока прошедшего с момента травмы выделяют острые (до 8 недель) и застарелые
(более 8 недель) типы разрывов. Также в литературе встречаются упоминания об
одновременном повреждении антеромедиальной порции дельтовидной мышцы, малой
грудной мышцы, разрывах ротаторной манжеты.
и соавт., разрывы типа IIIA и IIIb
случаются в 1% случаев, типа IIIc − в 27%, типа IIID − в 65%, а
типы IIIe и IIIF − соответственно в 5% и 1% случаев [17]. В зависимости
от срока прошедшего с момента травмы выделяют острые (до 8 недель) и застарелые
(более 8 недель) типы разрывов. Также в литературе встречаются упоминания об
одновременном повреждении антеромедиальной порции дельтовидной мышцы, малой
грудной мышцы, разрывах ротаторной манжеты.
Консервативное лечение
Консервативное лечение заключается в иммобилизации на косыночной повязке, анальгетиках, местном холоде в первые 3 недели после травмы, с последующей лечебной физкультурой.
В течение
первых 8 недель проводится только пассивная лфК направленная на увеличение
объема движений, с 9 недели начинается активная лфК, резистивная гимнастика,
упражнения с плиоболом и гимнастической палкой.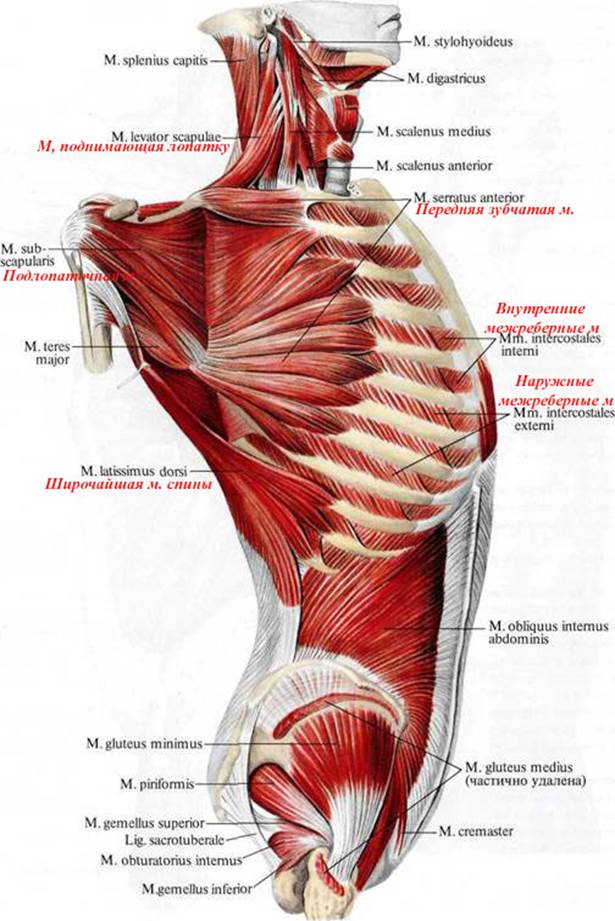 Начиная с 12 недели можно
начинать упражнения с малыми весами 2,5–5 кг. Тренировки с рабочим весом
следует отложить до 6 месяцев после травмы, полное восстановление
дооперационных нагрузок возможно только через 12 месяцев. По данным большинства
авторов консервативное лечение не может полностью восстановить силу внутренней
ротации и приведения, но позволяет получить полную амплитуду безболезненных
движений. При консервативном лечении во всех случаях полных разрывов
формируется выраженный косметический дефект, усиливающийся при напряжении
мускулатуры плечевого пояса. По данным разных литературных источников [9, 10,
12], хороший клинический результат после нехирургического лечения наблюдался
не более чем у 27−56% пациентов [17, 18].
Начиная с 12 недели можно
начинать упражнения с малыми весами 2,5–5 кг. Тренировки с рабочим весом
следует отложить до 6 месяцев после травмы, полное восстановление
дооперационных нагрузок возможно только через 12 месяцев. По данным большинства
авторов консервативное лечение не может полностью восстановить силу внутренней
ротации и приведения, но позволяет получить полную амплитуду безболезненных
движений. При консервативном лечении во всех случаях полных разрывов
формируется выраженный косметический дефект, усиливающийся при напряжении
мускулатуры плечевого пояса. По данным разных литературных источников [9, 10,
12], хороший клинический результат после нехирургического лечения наблюдался
не более чем у 27−56% пациентов [17, 18].
Реабилитационный протокол во многом базируется на клинических знаниях и предыдущих исследованиях в области заживления мягких тканей, например ахиллова сухожилия, так как существующие исследования биомеханики сшитого сухожилия большой грудной мышцы не обладают достаточной степенью доказательности. Так же, как и в случае с другими повреждениями, послеоперационный протокол при повреждениях большой грудной мышцы включает: сохранение структурной организации восстанавливаемых тканей, постепенное увеличение амплитуды движений, восстановление динамического контроля, возобновление полной физической нагрузки [6, 7].
Хирургическое
лечение. По данным большинства авторов активная оперативная тактика позволяет
получить 67−99% хороших и отличных функциональных результатов [10, 12,
15, 17, 18]. На данный момент используется несколько основных доступов и
хирургических техник. Наибольшее распространение получили передне-подмышечный
и дельтовиднопекторальный доступы [15], они обеспечивают хорошую визуализацию
и возможность миолиза пучков большой грудной мышцы на достаточном протяжении.
Описаны несколько способов реинсерции сухожилия большой грудной мышцы при ее
дистальном отрыве. Все они схожи в том, что используется область естественного
прикрепления мышцы, гребень большого бугорка, расположенный кнаружи от
сухожилия длинной головки бицепса, очищенная от надкостницы и обработанная при
помощи бура или долота кортикальная поверхность. В последующем выполняется
фиксация трансоссальными швами (рис. 6), анкерными фиксаторами, моноили
дикортикальными пуговчатыми фиксаторами.
На данный момент используется несколько основных доступов и
хирургических техник. Наибольшее распространение получили передне-подмышечный
и дельтовиднопекторальный доступы [15], они обеспечивают хорошую визуализацию
и возможность миолиза пучков большой грудной мышцы на достаточном протяжении.
Описаны несколько способов реинсерции сухожилия большой грудной мышцы при ее
дистальном отрыве. Все они схожи в том, что используется область естественного
прикрепления мышцы, гребень большого бугорка, расположенный кнаружи от
сухожилия длинной головки бицепса, очищенная от надкостницы и обработанная при
помощи бура или долота кортикальная поверхность. В последующем выполняется
фиксация трансоссальными швами (рис. 6), анкерными фиксаторами, моноили
дикортикальными пуговчатыми фиксаторами.
Y. Uchiyama [19] описывает методику двухкортикальной фиксации с погружением сухожилия в толщу первого кортикального слоя плечевой кости путем формирования в нем сквозного продольного отверстия и фиксацией при помощи пуговчатых фиксаторов ко второму кортикальному слою (рис. 7). Исследования показывают, что метод с просверливанием отверстий в кости часто приводит к очень хорошим или превосходным результатам, но способ с добавлением выемки обеспечивает наибольшую упругость трансплантата. К сожалению, при использовании данной методики образуется значительный дефект кортикальной кости, что, в конечном случае может привести к стресс-перелому плечевой кости [12].
Адаптация сухожилия к месту прикрепления не составляет трудностей, когда речь идет о свежих разрывах. Однако при застарелых разрывах оперировать гораздо сложнее: ввиду выраженной ретракции мышцы, формирования рубцовых спаек с окружающими мягкими тканями требуется широкая диссекция и теномиолиз, а адаптация зачастую невозможна без значительного натяжения, что увеличивает риск реруптуры. В редких случаях, когда даже после диссекции не удается садаптировать сухожилие к кости, можно прибегнуть к использованию различных синтетических материалов или аутотрансплантата из широчайшей фасции бедра, сухожилия полусухожильной или короткой малоберцовой мышцы. При этом широчайшая фасция обертывается вокруг культи мышцы по типу культи, а сухожилия полусухожильной или короткой малоберцовой мышцы вшиваются в область мышечно-сухожильного перехода большой грудной мышцы после дупликатурирования.
Необходимо отметить, что даже в случае крайне застарелых (более 5 лет с момента травмы) разрывов, хирургическое лечение может привести к увеличению силы и улучшению функции травмированной конечности.
При определении типа шва и его протяженности внимание должно быть уделено необходимой степени натяжения, которая может быть очень высокой. По этой причине предпочтение отдается механически прочным блокируемым якорным швам типа Краков или Мэйсон−Аллен.
Осложнения. локализация в непосредственной близости от подмышечной впадины, для которой характерна постоянно повышенная температура и влажность, значительно увеличивает риск инфекционных осложнений. упоминание об осложнениях встречается уже в первой публикации по поводу разрыва большой грудной мышцы, когда причиной смерти небезызвестного уже мясника послужил сепсис, развившийся из-за нагноения гематомы в области разрыва. В литературе есть указания еще на 3 случая сепсиса [20, 21], в 2 случаях повлекшего за собой летальный исход. Вторым важным осложнением является реруптура, чаще всего связанная с нарушением пациентом реабилитационного протокола, ошибками хирургической тактики, низким регенераторным потенциалом.
Результаты
Результаты лечения оцениваются как отличные в том случае, когда пациента боли не беспокоят вообще, наблюдается полная амплитуда движений, нет никаких косметических дефектов, при мануальной оценке нет существенных (<10%) отличий в силе приведения по сравнению со здоровой рукой, и нет ограничений в уровне физической активности. Хорошему соответствует незначительное снижение функции, отсутствие косметического дефекта, незначительное снижение силы приведения по сравнению со здоровой рукой (<20%). удовлетворительному результату сопутствует посредственный косметический результат и невозможность выполнения прежней физической активности, но при этом отсутствует болевой синдром. Плохой результат характеризуется ограничением объема движений, болью, выраженной асимметрией, значительным снижением силы (>20%). большинство авторов сходятся во мнении, что оперативное лечение сопровождается большим количеством хороших и отличных результатов [17, 18, 20].
Выводы
Основной причиной разрыва бгМ являются занятия спортом, чаще всего выполнение жима штанги в положении лежа с большим весом. Наиболее распространенным видом разрыва является отрыв от места прикрепления сухожилия к кости. Практически все пациенты обращаются за специализированной медицинской помощью несвоевременно. Подавляющее большинство пациентов после хирургического лечения демонстрировали значительное улучшение в виде снижения болевой симптоматики, увеличения силы и безболезненного объема движений, а также хороший косметический результат. Исходя из данных, полученных при анализе литературы, мы пришли к выводу, что существующие подходы к диагностике, хирургическому лечению, послеоперационной реабилитации обладают рядом недостатков и нуждаются в доработке. Не определены диагностические критерии и показания к хирургическому лечению. существующий хирургический доступ травматичен, сопровождается высоким риском последующих инфекционных и рубцово-спаечных осложнений. При лечении застарелых разрывов не решен вопрос пластического материала, из-за высокого натяжения при реинсерции имеется риск тендинита проксимального сухожилия длинной головки двуглавой мышцы, не подобран оптимальный сухожильный шов, который бы обеспечил возможность более ранней мобилизации. Разработанная реабилитационная программа не позволяет раннее возвращение пациента к спортивным нагрузкам.
Список литературы
1. Patissier P., Ramazzini B. traité des Maladies des Artisans, et de celles qui Résultent des Diverses Professions, d’après Ramazzini. Paris: j-b ballière, 1822. P. 162−164.
2. McKelvey D. subcutaneous rupture of the pectoralis major muscle // br. Med. j. 1928. Vol. 2. P. 611−614.
3. Beloosesky Y., Grinblat J., Weiss A. et al. Pectoralis major rupture in elderly patients // clin. orthop. Relat. Res. 2003. P. 164−169.
4. Tietjen R. closed injuries of the pectoralis major muscle // j. trauma. 1980. Vol. 20(3). P. 262–264.
5. McMastr P.E. tendon and Muscle Ruptures. clinical and experimental study, causes and location of subcutaneous ruptures // j. bone and joint sumrg. 1933. Vol. 15. P. 705−722.
6. Ralston H.J., Polissar M.J., Inman V.T., Close J.R. and Feinstein B. Dynamic Features of human Isolated Voluntary Muscle in Isometric and Free contractions // j. Appl. Physiol. 1949. Vol. 1. P. 526−533.
7. Steindler A. Kinesiology. spring eld, Illinois: chmurles c. omas, 1955. P. 56.
8. Butters A.G. traumatic Rupture of the Pectoralis Major // british Med. j. 1941. Vol. 2. P. 652−653.
9. Law W.B. closed Incomplete Rupture of Pectoralis Major // british Med. j. 1954. Vol. 2. P. 499.
10. Maermor Leonard, Bechtol C. and Hall C.B. Pectoralis Major Muscle. Function of sternal Portion and Mechanism of Rupture of normal Muscle: case Reports // j. bone and joint surg. 1961. Vol. 43-A. P. 81−87.
11. Ohashi K., El-Khoury G.Y., Albright J.P., Tearse D.S. MRI of complete rupture of the pectoralis major muscle // skeletal Radiol. 1996. Vol. 25. P. 625−628.
12. Kono M., Johnson E.E. Pectoralis major tendon avulsion in association with a proximal humerus fracture // j. orthop. trauma. 1996. Vol. 10. P. 508−510.
13. Chammout M.O., Skinner H.B. e clinical anatomy of commonly injured muscle bellies // j. trauma. 1986. Vol. 26. P. 549−552.
14. Carek P.J., Hawkins A. Rupture of pectoralis major during parallel bar dips: case report and review // Med. sci. sports exerc. 1998. Vol. 30. P. 335−338.
15. Delport H.P., Piper M.S. Pectoralis major rupture in athletes // Arch. orthop. trauma surg. 1982. Vol. 100. P. 135−137.
16. John E. Zvijac, Matthias R. Schurho , Keith S. Hechtman and John W. Uribe Pectoralis Major tears correlation of Magnetic Resonance Imaging and treatment strategies From uribe hechtman Zvijac sports Medicine Institute, coral gables, Florida.
17. Bak K., Cameron E.A., Henderson I.J. Rupture of the pectoralis major: a meta-analysis of 112 cases // Knee surg. sports traumatol. Arthrosc. 2000. Vol. 8(2). P. 113−119.
18. Hayes W.M. Rupture of the pectoralis major muscle: review of the literature and report of two cases // j. Int. coll. surg. 1950. Vol. 14(1). P. 82−88.
19. Yoshiyasu Uchiyama, Seiji Miyazaki, Tetsuro Tamaki, Eiji Shimpuku, Akiyoshi Handa, Hiroko Omi and Joji Mochida clinical results of a surgical technique using endobuttons for complete tendon tear of pectoralis major muscle: report of ve cases // sports Medicine, Arthroscopy, Rehabilitation, erapy & technology. 2011. Vol. 3. P. 2.
20. Moulonguet G. Rupture spontanée du grand pectoral chéz un vieillard. enorme hematome // Mort. bull Mem. soc. Anat. Paris. 1924. Vol. 94. P. 24−28.
21. Pai V.S., Simison A.J. A rare complication of pectoralis major rupture // Aust. nZj surg. 1995. Vol. 65. P. 694−695.
Сведения об авторах
Кавалерский Геннадий Михайлович – д.м.н, профессор, заведующий кафедрой травматологии, ортопедии и хирургии катастроф Первого МгМу им. И.М. сеченова.
Никифоров Дмитрий Александрович – аспирант кафедры травматологии, ортопедии и хирургии катастроф Первого МгМу имени И.М. сеченова, e-mail: [email protected], тел. 7 (926) 961-71-96.
Середа Андрей Петрович – к.м.н., преподаватель кафедры военно-полевой хирургии государственного института усовершенствования врачей МО Рф.
SURGICAL TREATMENT OF FRACTURES OF THE PECTORALIS MAJOR MUSCLE AND TENDON. REVIEW OF THE LITERATURE
D. А. NIКIFОRОV, G. М. КАVАLЕESКIY, А. P. SЕRЕDА
Sechenov First Moscow State Medical University, Moscow
Information about the authors:
Каvаlеrskiy Gеnnаdy – MD, professor, head of the department of traumatology, orthopedics and surgery disasters in sechenov First Moscow state Medical university.
Nikifоrоv Dmitry – graduate student of the department of traumatology, orthopedics and surgery disasters in sechenov First Moscow state Medical university, e-mail: [email protected], тел. 7 (926) 961-71-96.
Sеrеdа Аndrew – PhD, Lecturer, Department of military surgery state Institute of Postgraduate Medical Defense Ministry of Russian Federation.
subject surgical treatment breaks the pectoralis major muscle and tendon hardly covered in our literature. For this reason, it seems urgent to undertake an analysis of the literature to determine the diagnostic algorithm, indications for surgery, surgical treatment, postoperative rehabilitation protocol available postoperative risks. e article provides a brief historical background, gives an overview of the anatomy and physiology, diagnosis, classi cation, conservative and surgical approach in the treatment of fractures of the pectoralis major muscle and its tendon.
keywords: pectoralis major muscle rupture, surgical and conservative treatment.
Травма грудной мышцы — Sportivnoe.ru
Сегодня разговор пойдет о не столь редкой травме, которая случается, как правило, у спортсменов, и в подавляющем большинстве случаев страдают этим недугом мужчины.
Для нас наибольший интерес представляют большая и малая грудные мышцы. Причем львиная доля травм приходится именно на большую грудную мышцу.
Причин для возникновения травмы может быть много, поговорим об основных.
- Отсутствие правильной техники или плохая разминка перед упражнениями с большим весом. Особенно это актуально для жима лежа и отжиманий на брусьях.
Сюда можно отнести слишком большой шаг в увеличении веса снаряда от подхода к подходу. - Общая усталость и перегруженность мышцы избыточными тренировками.Частые и изнурительные нагрузки могут приводить к развитию воспалительных процессов и снижению прочности соединительной и мышечной ткани. В таких ситуациях травма возникает на фоне усталости.
- Сушка. Когда атлеты готовятся к соревнованиям или стараются радикально снизить свой вес, то сгонка жидкости из организма ведет заметному снижению эластичности мышц. Они становятся жесткими и натянутыми как струна. Поэтому любое неосторожное движение во время упражнения способно привести к травмоопасной ситуации.
Исключение этих ошибок из своего тренировочного процесса поможет существенно снизить вероятность получения травмы. Необходимо с умом подойти к построению тренировочной программы и выбору нагрузок.
Возможные варианты травм
- Отрыв сухожилия от места прикрепления к плечевой кости(самый частый)
- Разрыв в месте перехода мышцы в сухожилие
- Разрыв самих мышечных волокон
- Отрыв сухожилия большой грудной мышцы с костным фрагментом
- Отрыв от места прикрепления к грудине,ребрам.
Как лечить?
В момент получения травмы спортсмен может слышать характерный звук, похожий на треск рвущейся ткани. После этого присоединяется болевой синдром. Спустя некоторое время добавляется отек, возможно формирование гематомы(синяка), развивается асимметрия мышц.
Первым делом необходимо приложить холод и обеспечить покой. Никакого продолжения работы, массажа и т.д. В выяснении подробностей может помочь только травматолог или спортивный врач. Именно он должен назначить необходимые методы обследования(УЗИ,КТ,МРТ)
Если речь идет о случае, не угрожающем жизни и здоровью атлета, то выбирают консервативную терапию, так как операцию в рамках ОМС почти не проводят. Если вы настроены на операцию, то времени , чтобы найти хирурга не так много.
Операция выполняется либо сразу после травмы(1-2 дня), либо по снижению отечного процесса(10-20 дней).Если не провести операцию в указанные сроки, то травмированная мышца будет атрофироваться и становиться короче.
Реабилитация проходит по индивидуальной программе и может длиться до года. Поэтому всегда лучше заниматься профилактикой недуга, чем его лечением. Если вы не профессиональный спортсмен, то занимайтесь без фанатизма, для себя.
Вашим друзьям будет интересна статья? Поделитесь ею
ABC-медицина
Стенокардия (грудная жаба) представляет собой резкую боль или ощущение дискомфорта в области груди. Причиной этого является недостаток кровоснабжения в определенных участках сердца. Стенокардия отмечается как ведущий симптом при ишемической болезни сердца (ИБС), которая развивается из-за закупорки или сужения сосудов сердца. Все пациенты испытывают примерно одни и те же ощущения – давящая или сжимающая боль за грудной клеткой, которая зачастую отдает в руку, плечо, челюсть или шею. Обычно боль не длится более 5 минут и исчезает после приема определенных медикаментов или снятия напряжения. Однако длительность приступа сугубо индивидуальна, у некоторых пациентов отмечались боли от 30 секунд до 30 минут.
Симптомы
При возникновении стенокардии боль, как правило, интенсивная и купируется приемом нитроглицерина вкупе с прекращением физической нагрузки. У данных болевых ощущений имеются характерные признаки: ярко выраженное время наступления и прекращения (характер приступа), возникновение в определенных обстоятельствах.
Среди наиболее распространенных условий появления приступа стенокардии напряжения можно выделить активную ходьбу (ускорение движения, подъем в гору, затруднение в виде резкого встречного ветра, тяжелая ноша). Также иные физические усилия и значительное эмоциональное напряжение могут вызвать симптомы стенокардии. Для определения боли, возникающей от физического усилия, достаточно остановить напряжение. И дискомфорт утихнет в течение 5 минут. Полному устранению симптомов грудной жабы способствует прием нитроглицерина. Как правило, для постановки диагноза достаточно учесть названные выше симптомы и признаки: нарастание боли при физической нагрузке, благоприятная реакция на нитроглицерин и характер приступа.
Причины
Основной феномен, характеризующий симптомы стенокардии, – дисбаланс между необходимостью сердца в кислороде и прямым его поступлением. Из-за недостатка питания мышцы может развиваться ее омертвение.
Так, среди причин недостатка снабжения сердца кислородом зачастую выделяют локальное нарушение кровотока. Оно может быть спровоцировано хроническим сужением просвета артерии, питающей сердце, из-за атеросклеротической бляшки. Также стенокардия возникает из-за резкого и длительного спазма сосудов сердца. Как результат, одна из частей сердца получает меньше кислорода, чем ей требуется для нормального функционирования. Во время физической нагрузки этот недостаток ощущается особенно сильно. Именно это является причиной, по которой подавляющее большинство острых приступов стенокардии являются следствием выполнения изнурительной и тяжелой работы или стресса.
Последствия
По сравнению с инфарктом миокарда, когда нарушение кровообращения в сердечной мышце имеет необратимый и катастрофический характер, стенокардия представляет собой не столь явное расстройство циркуляции крови, которое быстро восстанавливается после устранения причины приступа. Поэтому не происходит обширных повреждений тканей сердца. При этом стоит учитывать, что превышение порога выживаемости сердечной мышцы грозит тем, что приступ стенокардии перерастет в инфаркт.
Диагностика
Далеко не всякая боль в области груди или сердца может быть названа стенокардией. Если она длится менее 30–40 секунд и ликвидируется посредством глубокого вдоха или смены положения тела, не стоит переживать по поводу стенокардии. Чтобы поставить такой диагноз, врач должен проанализировать Ваши жалобы, выяснить симптомы и обстоятельства их проявления. С целью исключить сопутствующие заболевания при диагностике стенокардии осуществляется ряд медицинских проверок, в том числе электрокардиограмма (ЭКГ) в двух состояниях (покоя и нагрузки), тест на стрессовое состояние, измерение давления и рентген коронарных артерий.
Благодаря ЭКГ доктор может определить электрические импульсы сердца, а вместе с ними и симптомы стенокардии. Они показывают отсутствие или наличие ишемии (недостаточности кровоснабжения), характеристики изменений сердечного ритма и некоторые другие параметры. Чтобы получить полную картину сердечной деятельности, специалист сравнивает показания ЭКГ после нагрузки и в состоянии покоя, а затем принимает решение о необходимости лечения стенокардии.
Комплексный стресс-тест дает возможность диагностики стенокардии и оценки тока крови в сердечной мышце. Применяется малое количество радиоизотопа (как правило, таллия), который вводится в вену микроинъекциями при физической нагрузке. При помощи специального прибора врач наблюдает за распределением таллия в сердце. Неодинаковая концентрация или отсутствие данного элемента в той или иной части мышцы выявляет участки недостаточного кровоснабжения.
Наиболее точным способом определения стенокардии (грудной жабы) является ангиограмма, или рентген коронарной артерии. Катетер помещается в артерию, находящуюся в паху или в области предплечья, и затем он двигается по путь кровотока вплоть до одной из сердечных артерий. Далее производится впрыскивание рентгеноконтрастной жидкости, позволяющей наблюдать за изменениями исследуемых артерий, проводя диагностику стенокардии.
Лечение
Успешное лечение стенокардии, как правило, связано со снижением факторов риска, которые могут вызвать сердечно-сосудистые нарушения. К ним относят: высокое артериальное давление, избыточный уровень холестерина, лишний вес, курение. Врач назначит Вам все необходимые лекарства для приведения давления в норму, предложит правильную диету и поможет сформировать программу физических упражнений для лечения грудной жабы.
В настоящее время для купирования симптомов грудной жабы используются мононитраты, динитраты и тринитраты. Механизм их действия – расширение сосудов сердца, что позволяет увеличить приток кислорода и снизить напряжение стенки миокарда. Среди нежелательных эффектов нитратов при лечении стенокардии можно выделить головную боль, снижение артериального давления, покраснение лица, головокружение и появление нечувствительности к определенным дозам препарата. Также применяются бета-блокаторы, снижающие силу и частоту сердцебиения, и блокаторы кальциевых каналов, которые препятствуют спазму сосудов.
В том случае, когда симптомы стенокардии имеют тяжелый характер и лекарства не способны помочь, назначается хирургическое вмешательство (в виде коронарного шунтирования) и баллонная ангиопластика. Коронарное шунтирование представляет собой вживление кровеносного сосуда в блокированный отрезок коронарной артерии. Таким образом восстанавливается кровоток в данной части сердца с помощью обходного пути. Ангиопластика – операция по лечению стенокардии с использованием катетера, имеющего маленький баллон на конце. Его вводят в подмышечную или бедренную артерию, а затем продвигают к месту сужения коронарного сосуда. Здесь он быстро надувается или растягивается, устраняя спазм.
В особенно пристальном внимании нуждается лечение нестабильной стенокардии, которая может возникать даже при отсутствии напряжения. Такая грудная боль не имеет предсказуемых границ наступления, в отличие от стабильной стенокардии, и не нуждается в причине для появления.
Профилактика
Основные методы профилактики и лечения стенокардии:
- абсолютный отказ от курения и алкоголя;
- длительные прогулки в спокойном режиме, физическая активность в разумных пределах в соответствии с назначениями врача;
- контроль над артериальным давлением;
- следует соблюдать предписанную врачом диету, ограничить употребление животных жиров и соли, увеличить в рационе использование овощей, растительных жиров и фруктов;
- обнаружение и соответствующее лечение сахарного диабета, контроль над уровнем содержания глюкозы в крови;
- отсутствие излишних эмоциональных нагрузок.
Если Вас беспокоят регулярные боли в области грудной клетки при физических нагрузках, возможно, это проявления стабильной или нестабильной стенокардии, лечением которой занимаются специалисты наших поликлиник. Вам следует обратиться к врачу, так как каждый приступ стенокардии неизбежно ухудшает состояние сердечной мышцы. Получить профессиональную помощь Вы можете в одной из наших поликлиник в Москве. Запишитесь к нам на прием по телефону +7 (495) 223-38-83.
Боль в мышцах груди
Боль в области спины, груди в медицине определяется общим понятием – дорсалгия. Дорсалгия считается одним из самых распространенных синдромов, с которым работают врачи различных специализаций – от хирурга, невропатолога до гастроэнтеролога, вертебролога и других направлений. Болевой симптом в зоне грудной клетки, в том числе боль в мышцах груди назван торакалгией и отмечается у 85-90% людей вне зависимости от возраста или социального статуса. Такой синдром имеет разные причины и не является самостоятельной нозологической единицей. Для того, чтобы классифицировать боль в мышцах груди требуется сложная, комплексная диагностика, включающая специфические анатомические, топографические обозначения локализации боли. Торакалгия в свою очередь так же распространена, как и абдоминалгия – боль в животе, в отличие от острых болевых абдоминальных симптомов боль в груди в 25-30% случаев обусловлена не с патологией внутренних органов, а с поражением скелетных мышц, следовательно, с миалгией.
Причины боли в мышцах груди
Причины торакалгии так же, как и причины боли в мышцах груди могут быть связаны как с вертеброгенными патологиями, обусловлены конкретно мышечными поражениями, так и нейрогенными факторами, а также заболеваниями сердца и желудочно-кишечного тракта. Собственно торакалгические синдромы – это ущемление, раздражение или сдавление межреберных нервов, результатом которого является мышечный спазм и боль различного характера, локализации и длительности. Таким образом, любая причина торакалгии в той или иной степени может быть фактором, провоцирующим боль в мышцах груди.
Существует несколько хорошо изученных клинических форм торакалгии вертеброгенного характера, которые диагностируются в 65-70% случаев:
- Функциональная торакалгия, обусловленная дегенеративными изменениями позвоночника в нижне-шейном отделе. Боль в груди, в нервных окончаниях и мышцах локализуется в верхней зоне и иррадиирует в шею, плечо, часто в руку. Симптом напрямую связан с состоянием позвоночника и может усиливаться при различных движениях, физической нагрузке.
- Торакалгия, вызванная дегенеративными процессами в верхне-грудном отделе позвоночного столба. Синдром отличается диффузной болью в загрудинном пространстве, между лопатками, зависит от глубины дыхания, но совершенно не меняется при движениях в силу малоподвижности.
- Боль в груди, в спине, связанная с поражением лопаточной зоны. Боль характерна колющими, острыми, режущими ощущениями, зависит от глубины дыхания, частично от движений и иррадиирует в сторону направления межреберных нервных окончаний.
- Торакалгия, обусловленная поражением, сдавлением передней части груди. Боль ноющая, длительная, локализована в середине или нижней части грудной клетки, зависит от двигательной активности
Следует отметить, что причины боли в мышцах груди могут быть как вертеброгенного, так и невертеброгенного характера:
- Остеохондроз.
- Кифосколиоз.
- Ксифоидалгия.
- Травмы позвоночника (грудной отдел).
- Синдром Титце.
- Инфекционные заболевания (герпес).
- Грыжи, ущемления, протрузии дисков.
- Вертебро-мышечный коронарный синдром.
- Миалгия, связанная с перенапряжением, подъемом или перемещением тяжестей.
- Миофасциальный болевой синдром – скелетно-мышечная торакалгия.
Почему болят мышцы груди
Каков патогенетический механизм синдрома, почему болят мышца груди?
Любой из этиологических, провоцирующих торакалгию факторов приводит к раздражению, ущемлению, сдавливанию нервных окончаний, которые окружены связками, фасциями и мышцами. Раздражение может вызвать воспаление и отек нерва, может его повредить – надрыв нерва, может возникнуть и компрессия, сдавление нервного окончания. Поврежденный нерв уже не выполняет свою функцию, он может только транслировать болевой сигнал в близлежайшие мягкие ткани, чаще всего в мышцы.
Причинами, объясняющими почему болят мышцы груди, могут быть миофасциальные проявления – скелетно-мышечная торакалгия. Миофасцильный болевой синдром в грудной клетке напрямую связан с длительным физическим напряжением определенной группы мышц, симптом усиливается и активизируется неловкими поворотами, движениями. Но наиболее полно боль проявляется при пальпации так называемых триггерных зон, диагностически важных и определяющих собственно МФБС. Мышечное раздражение в триггерных зонах сопровождается либо четко локализованной, либо отраженной болью, которая может растекаться за пределы триггерной точки. Среди причин МФБС могут быть не только сугубо физические факторы, миофасциальные боли в груди часто обусловлены скрытыми ревматическими заболеваниями, остеохондритом, радикулопатией, неврогенными патологиями, нарушением метаболических процессов.
В любом случае, чем бы не провоцировался болевой симптом в мышцах груди, существует одна патогенетическая причина – это поражение нерва, которое может привести к его отеку, надрыву или компрессии. От вида повреждения нервного окончания зависит характер, локализация и длительность боли, то есть собственно симптомы.
Почему болит мышца под грудью
Если болит мышца под грудью, это может означать множество не связанных с сугубо мышечным синдромом проблем.
- Синдром Титце или перихондрит, реберный хондрит, синдром передней грудной стенки и другие варианты названий. Судя по многообразию определений синдрома его этиология до сих пор неуточнена, однако клинические проявления изучены достаточно хорошо. Согласно версии автора, впервые детально описавшего синдром в начале прошлого века, заболевание связано с алиментарно-дистрофическим, пищевым фактором, то есть с нарушением обмена веществ и дегенерацией хрящевой структуры. Также существуют теории, объясняющие хондрит постоянной травматизацией, инфекционными и аллергическими заболеваниями. Синдром Титце характерен острой, стреляющей болью в области прикрепления грудины к реберным хрящам, чаще в зоне II-IV-го ребра. Воспаленные хрящи провоцируют болевой симптом, похожий на приступ стенокардии, то есть боль левосторонняя. Однако, нередко отмечаются и жалобы на то, что болит мышца под грудью справа, также часто встречается симптоматика, напоминающая признаки холецистита, гастрита, панкреатита.
- Хроническая форма синдрома Титце называется ксифоидитом или ксифоид-синдромом, когда боль локализована в зоне мечевидного отростка, реже – в нижней части груди (под грудью). Боль иррадиирует в эпигастрий, в зону между лопатками, усиливается в движении, особенно при наклонах вперед. Характерным симптом ксифоидита является усиление болевого ощущения при переедании, переполнении желудка. В отличие от желудочно-кишечных болей ксифоидит проявляется клинически в положении сидя, полусидя.
- Грыжа пищевода(диафрагмы) часто провоцирует боли, схожие с мышечными спазмами внизу груди. Боль ощущается как колика, локализована в загрудинном пространстве, но может переместиться в зону под грудью или в бок, порой напоминая приступ стенокардии. Симптом зависит от положения тела, усиливается в горизонтальной позе и стихает в вертикальной, что помогает отличить его от стенокардических признаков.
- Абдоминальная форма скелетно-мышечных болей в области груди может свидетельствовать о нетипичном развитии инфаркта миокарда. Боль локализуется в верхней части живота, под грудью, сопровождается ощущением тошноты, вздутием живота. Клиника такого синдрома очень схожа с признаками непроходимости кишечника, что значительно затрудняет и диагностику, и своевременность оказания помощи.
В целом, если болит мышца под грудью, внизу груди, пациенту необходимо немедленно обратиться к врачу, поскольку чаще всего такие признаки свидетельствуют о серьезных, порой угрожающих жизни состояниях. Крайне редко локализация мышечных болей под грудью касается миофасциального синдрома.
Симптомы боли в мышцах груди
Основные признаки торакалгии, включая симптомы боли в мышцах груди:
- Болевое ощущение, локализованное справа или слева в груди. Боль носит постоянный характер, ощущается как опоясывающая, простреливающая, приступообразная. Боль может распространяться по направлению межреберных нервных окончаний, зависит от многих видов движения – поворотов, наклонов, кашля, чихания, дыхания.
- Боль жгучего характера, сопровождающаяся онемением, иррадиирующая в область лопатки, в сердце, реже – в поясницу. Ощущение жжения может распространяться по направлению нервных ветвей. Часто такой симптом характерен для межреберной невралгии.
- Боль, связанная с мышцами плечевого пояса, мышцами-разгибателями спины, мышцами лопатки. Такой симптом не связан со сдавливанием или компрессией нерва, скорее он обусловлен гипертонусом мышечной ткани, спровоцированным перенапряжением как динамическим, так и статическим. Боль ощущается как нарастающая, ноющая, усиливается при нагрузке на поврежденную растяжением мышцу (повороты, наклоны, подъем тяжести).
- Истинную торакалгию необходимо дифференцировать с межреберной невралгией, что является частой диагностической проблемой. Кроме того, симптомы боли в груди очень схожи с болевыми признаками других синдромов – цервикалгии (боль в шее) и торакобрахиалгии (боль в плече, руке).
- Межреберная невралгия характерна острой, пронзающей болью, чаще всего локализованной в передней зоне груди.
- Торакобрахиалгия характерна иррадиирующими в руку болями.
- Цервикалгия специфична началом болевого симптома непосредственно в шее, если боль растекается в грудную зону, ее характеризуют как цервикоторакалгия.
Для определения точного синдрома при скелетно-мышечных грудинных болей пользуются такой схемой:
Определение синдрома
Зона локализации триггерных точек, определяется пальпацией
Ощущение и характер боли
Грудинный синдром
Зона груди, синхондроза
Боль ощущается в глубине, в загрудинном пространстве
Реберно-грудинный синдром
Межреберные мышцы (зона II III-го ребра), а также реберно-грудинные сочленения, чаще слева
Боль постоянного, ноющего характера, симптом зависит от многих движений – поворотов, наклонов, от кашля, чихания
Ксифоидалгия
Зона мечевидного отростка
Боль, которая зависит от положения тела. Усиливается в сгибании и разгибании тела, в приседании, положении тела – полусидя, зависит от обильной пищи (большого объема)
Передний реберный синдром
Зона VIII-X-го ребра, область края хряща
Сильная, острая боль внизу груди, в прекардиальной зоне, усиливается в движении, при поворотах
Синдром Титце
Зона II-III-го реберного сочленения, пальпируется гипертрофированный хрящ
Боль длительная, ноющая, не стихает в покое, в области уплотненных хрящей
Миофасциальный синдром – это наиболее распространенная причина болевого симптома в области груди, не связанного с вертеброгенной патологией.
Миофасциальные дисфункции отличаются хроническим течением, могут локализоваться в различных зонах, но редко мигрируют за пределы определенных диагностических триггерных точек. Именно такие точки являются патогномоничными критериями, определяющими МФБС – миофасциальный болевой синдром. При пальпации в триггерных зонах выявляется болезненное уплотнение, мышечный тяж размером от 2- до 5-6 миллиметров. Если на болевую точку оказывается механическое давление как с внешней стороны, так и из-за движений тела, боль усиливается и может отражаться в близлежащие мягкие ткани. Характерные признаки МФБС, определяющие симптом – болят мышцы груди:
- Симптом отражения — «прыжка», когда при надавливании на уплотненную мышцу боль усиливается и нарастает.
- Боль может усиливаться спонтанно при нагрузке на пораженную мышцу (активная триггерная точка) при нагрузке, надавливании.
- Ощущение скованности, ноющих болей характерно для латентных триггерных точек. Болевой симптом ограничивает объем движения мышцы груди.
- Боль при МФБС часто угнетает функцию мышцы, провоцирует ее слабость.
- Миофасциальная боль может сопровождаться нейроваскуляторными симптомами, характерными для компрессионных синдромов, если между триггерными точками располагается нерв, сосудисто-нервный пучок.
Причины, по которым развивается МФБС и болят мышцы груди, могут быть такими:
- Острая перегрузка мышцы, растяжение, обусловленное физической нагрузкой.
- Статичная поза, длительное сохранение антифизиологического положения тела.
- Переохлаждение.
- Врожденная анатомическая скелетная аномалия (асимметрия таза, разная длина ног, асимметрия строения ребер и так далее).
- Метаболические нарушения.
- Вирусные, инфекционные заболевания, при которых МФБС является вторичным синдромом.
- Редко – психогенные факторы (депрессия, фобии).
Следует отметить, что наиболее распространена жалоба «болят мышцы груди» у тех, кто начинает заниматься спортом, тренировками, особенно это касается силовых видов – бодибилдинга, то есть физической перегрузкой позвоночного столба и окружающих его мышц. К сожалению остальные причины болевого симптома в груди часто остаются недиагностированными своевременно, боль становится хронической, неспецифичной, что затрудняет выявление истинной причины и назначение адекватного лечения.
Диагностика боли в мышцах груди
Боль в мышечной ткани груди может свидетельствовать о разных заболеваниях, в том числе об угрожающих жизни состояниях. Поэтому диагностика боли в мышцах груди должна быть не только своевременной, но и максимально дифференциальной, точной, что довольно непросто, учитывая полисимптомность и вариативность ощущений такого характера. По статистике скелетно-мышечные боли в груди являются результатом таких патологий:
- Кардиалгия – 18-22%.
- Остеохондроз и другие вертеброгенные патологии – 20-25%.
- Заболевания пищеварительной системы – 22%.
- Истинные доброкачественные мышечные заболевания, чаще МФБС (миофасциальный болевой синдром) — 28-30%.
- Травмы – 2-3%.
- Психогенные факторы, депрессия – 3-8%.
Для того, что быстро дифференцировать сугубо мышечные патологии от коронарной кардиалгии и других серьезных заболеваний врач проводит и назначает следующие виды обследования:
- Сбор анамнеза, в том числе наследственного, определение объективной причины боли, ее связи с приемом пищи, неврогенным фактором, положением тела и так далее.
- Исключение или подтверждение типичных признаков стенокардии.
- Электрокардиограмма.
- Возможны пробы с применением антиангиальных препаратов.
- Выявление симптомов возможных вертебральных заболеваний. Визуально определяется деформация позвоночника, его биомеханические нарушения, с помощью пальпации выявляются мышечные зажимы в триггерных точках. Кроме того определяется ограничение движений, наличие участков гиперестезии.
- Исключение или подтверждение дегенеративных изменений в позвоночнике с помощью рентгена.
- Проведение мануального обследования мышечной ткани.
Если определяется предварительно МФБС (миофасциальный болевой синдром), по локализации боли можно определить пораженную мышцу и составить более точную терапевтическую стратегию.
Зона болевого симптома
Мышцы
Передняя часть грудной клетки
Большая, малая, лестничная, грудинно-подключичная, грудинно-ключичная (сосцевидная) мышцы
Задняя зона грудины, верхняя часть
Трапециевидная, а также поднимающая лопатку мышцы
Средняя часть груди, середина
Ромбовидная мышца и широчайшая мышц спины, задняя верхняя зубчатая мышца, а также передняя зубчатая и трапециевидная мышцы
Задняя поверхность груди, нижняя зона
Подвздошно-реберная и задняя нижняя зубчатая мышцы
Кроме того, диагностика боли в мышцах груди учитывает такие состояния и признаки:
- Связь боли с положением и позой тела больного, а также с движениями рук.
- Отсутствие или наличие рентгенологических признаков вертеброгенного синдрома, или же мышечно-тонических проявлений.
- Наличие сопутствующей симптоматики, в том числе чувства тревоги, страха.
- Отсутствие или наличие остеофиброзных участков в верхней части груди.
- Отсутствие или наличие явно выраженных отклонений на ЭКГ.
- Реакция на применение антикоагулянтов и нитроглицерина.
- Зависимость боли от массажа, биомеханической коррекции.
Обобщая, можно отметить, что опытный врач всегда помнит о так называемых «красных флажках» в процессе диагностики дорсалгии в целом и торакалгии в частности. Это позволяет быстро исключить или подтвердить серьезные патологии и начать адекватные терапевтические мероприятия.
Лечение боли в мышцах груди
Если выявлена вертеброгенная природа болей в мышцах груди, лечение направлено на основной, провоцирующий фактор. Боль купируется либо инъекционными блокадами с применением кортикостероидов либо назначением противовоспалительных средств в таблетированной форме, все зависит от характера боли. Стадия ремиссии предполагает иглорефлексотерапию, тракционную терапию, массаж, лечебную физкультуру.
Синдром Титце лечат с помощью согревающих процедур и мазей, содержащих НПВП. Если боль интенсивная назначается инфильтрация местными анальгезирующими препаратами, чаще – новокаином, реже кортикостероидами.
Реберно-грудинный синдром лечится блокадой межреберных нервных окончаний, далее по состоянию больного – массаж, ЛФК.
Лечение боли в мышцах груди при грудинно-ключичном синдроме (гиперостозе) заключается в применении противовоспалительных нестероидных препаратов, как в таблетированной форме, так и в виде мазей. Также показаны согревающие компрессы, физиотерапия и упражнения на укрепление мышечной ткани.
Миофасциальный синдром лечится комплексно, так как воздействовать необходимо на все многочисленные звенья процесса. Назначаются обезболивающие средства, препараты НПВП, антидепрессанты, миелорелаксанты, массаж и растяжение пораженных мышц, тепловые процедуры, электростимуляция и даже инъекции ботулотоксина. Эффективны местные аппликации с димексидом и лидокаином, постизометрическая релаксация, мануальная щадящая терапия.
В целом лечение боли в мышцах груди – это грамотное сочетание медикаментозной терапии и немедикаментозных методов, позволяющее не только купировать болевой симптом, но и значительно снизить риск рецидивов синдрома.
Профилактика боли в мышцах груди
На сегодняшний день, к сожалению, не существует специальных, общепринятых рекомендаций для предотвращения боли в мышцах груди. Это связано с полисимптоматикой и разнообразием причин, провоцирующим болевой синдром.
Очевидно, что правила, позволяющих избежать травматизации, болезней в течение жизни, касаются соблюдения норм здорового образа жизни. Однако даже те, кто постоянно заботится о своем здоровье, не застрахован от тех или иных болевых ощущений в мышцах тела, в том числе в области груди. Тем не менее, учитывая, что большая часть факторов, провоцирующих миалгию, связаны с дегенерацией позвоночника и перенапряжением, растяжением мышц, можно предложить такие советы:
- Необходимо вести активный образ жизни с учетом тотальной гиподинамии, свойственной нашему веку высоких технологий. Сидячий, малоподвижный образ жизни – верный путь к развитию всех видов остеохондроза, соответственно и к болям в мышцах.
- Если боли в мышцах груди диагностированы, установлена причина и пройдено лечение, необходимо в дальнейшем соблюдать все врачебные рекомендации для исключения возможности рецидивов.
- Учитывая тесную связь миалгии и состояния респираторной, пищеварительной системы, следует придерживаться правил здорового питания, отказаться от вредных привычек – злоупотребления алкоголем, курения.
- В занятиях спортом следует соблюдать правило разумного распределения нагрузки и соотношения собственных возможностей с поставленной спортивной задачей.
- Учитывая тесную взаимосвязь всех видов миалгии с состоянием нервной системы и тем, что около 15% ее причин обусловлены психогенными факторами, необходимо не только беречь нервы, но регулярно заниматься аутогенной тренировкой, знать и выполнять антистрессовые, релаксационные упражнения.
- При первых тревожных болевых ощущениях следует обращаться к врачу, обследоваться, так как порой именно своевременная диагностика и лечение помогают избежать не только развития болевого симптома, но и серьезных, угрожающих жизни состояний.
Боли в мышцах груди не являются специфическим симптом, указывающим на конкретную проблему, заболевание, поэтому самолечение может лишь перевести острый характер боли в хронический. Постоянный дискомфорт в области груди мешает полноценной работе, снижает качество жизни, в то время как вовремя вылеченное заболевание помогает в полной мере ощутить все преимущества выздоровления, то есть возвращенного здоровья.
Все новости Предыдущая Следующая
Редкие варианты аномалий большой грудной мышцы человека Текст научной статьи по специальности «Биологические науки»
ОРИГИНАЛЬНЫЕ РАБОТЫ
SUMMARY
V. A. Ivanov
Comparison of morphometric parameters of the hearts in subjects with and without cardiovascular pathology
The study was carried out on autopsy material (the hearts) from 460 subjects with and without cardiovascular pathology.
Comparison of the morphometric parameters of different structures of the hearts showed that thichness indices of the interatrial and interventricular septa were greater in the subjects with cardiovascular pathology.
Key words: heart, interatrial septum, interventricular septum.
© В. Н. Ильичёва, Д. А. Соколов, С. Н. Семёнов, 2011 г. УДК 611.735.1-007
B. Н. Ильичёва, Д. А. Соколов,
C. Н. Семёнов
РЕДКИЕ ВАРИАНТЫ АНОМАЛИЙ БОЛЬШОЙ ГРУДНОЙ МЫШЦЫ ЧЕЛОВЕКА
Кафедра нормальной анатомии человека Воронежской государственной медицинской академии имени Н. Н. Бурденко
Целью исследования явилось описание обнаруженных нами вариантов аномалий большой грудной мышцы человека, а также определение их типов в соответствии с существующей классификацией вариантов аномалий мышечной системы [4]. При учебном препарировании мышц на двух трупах мужского пола, фиксированных 10 %-м раствором формалина, нами были выявлены два варианта аномалий большой грудной мышцы человека, обозначаемые в дальнейшем как варианты I и II, которые представляли собой ее удвоение с образованием поверхностного и глубокого слоев. Визуально определяли места начала и прикрепления обоих слоев мышцы. С помощью штангенциркуля производилось измерение линейных параметров мышечной и сухожильной частей (длины, ширины, толщины) глубокого слоя в различных отделах.
Линейные размеры глубоких слоев больших грудных мышц соответствовали следующим параметрам. В первом исследуемом нами варианте общая длина мышечной и сухожильной частей вдоль верхнего края мышцы составляла 23,80 см; вдоль нижнего края — 21,60 см; вдоль средней части — 21,41 см. Длина мышечной части вдоль верхнего края равнялась 21,40 см; вдоль нижнего края -18,35 см; в среднем отделе — 20,40 см. Длина сухожильной части вдоль верхнего края соответствовала 2,40 см; вдоль нижнего края — 2,74 см; в средней части — 1,01 см. Ширина мышцы в месте ее начала составляла 8,90 см; в месте прикрепления — 1,70 см; на границе мышечной и сухожильной частей — 2,00 см. Толщина мышечной части в области верхнего края не превышала 0,11 см; в области нижнего края -0,27 см. Толщина сухожилия в области верхнего края соответствовала 0,13 см; в области нижнего края — 0,25 см.
Во втором исследуемом варианте общая длина мышечной и сухожильной частей вдоль верхнего края мышцы со-ставляла20,23 см; вдоль нижнего края -19,01 см; вдоль средней части -18,42 см. Длина мышечной части вдоль верхнего края равнялась 16,60 см; вдоль нижнего края — 15,41 см; в среднем отделе -15,92 см. Длина сухожильной части вдоль верхнего края соответствовала 3,63 см; вдоль нижнего края — 3,60 см; в средней части — 2,50 см. Ширина мышцы в месте ее начала не превышала 10,01 см; в месте прикрепления — 4,60 см; на границе мышечной и сухожильной частей — 8,50 см. Толщина мышечной части в области верхнего края была равна 0,35 см; в области нижнего края — 0,42 см. Толщина сухожилия в области верхнего края составляла 0,18 см; в области нижнего края — 0,18 см.
По данным доступной литературы [1-3, 5-7], место начала глубокого слоя большой грудной мышцы соответствует хрящевым и костным частям 11-У ребер [2, 6, 7]. Также этот слой мышцы начинается глубокими мышечными пучками от наружной поверхности хрящей 11-У1 ребер. В обнаруженных нами случаях глубокие слои большой грудной мышцы отличались отсутствием ключичных частей. Они широко начинались от апоневроза наружной косой мышцы живота, а также от наружной поверхности хрящевой и костной частей II-1У ребер (I вариант) и ГУ-У! ребер (II вариант).
В I случае поверхностный и глубокий слои большой грудной мышцы прикреплялись к гребню большого бугорка плечевой кости. Во втором варианте сухожилие, которым прикреплялась мышца, было довольно широкое и веерообразно фиксировалось к гребню большого бугорка плечевой кости, а также самостоятельно к наружной поверхности тела плечевой кости.
Рассмотренные нами случаи удвоения большой грудной мышцы соответствуют классификации вариантов аномалий мышечной системы описываемой в [4]. Описанные нами варианты аномалий большой грудной мышцы необходимо учитывать при оперативных вмешательствах на верхних конечностях, а также при изучении строения большой грудной мышцы человека.
ЛИТЕРАТУРА
1. Анатомия человека : в 2 т. Т. 1 / под. ред. М. Р. Сапина. — М. : Медицина, 1978. — 288 с.
2. Иванов, Г. Ф. Основы нормальной анатомии человека : в 2 т. Т. 1 / Г. Ф. Иванов. — М. : Медгиз, 1949. — 795 с.
УЧЕНЫЕ ЗАПИСКИ СПбГМУ ИМ. АКАД. И. П. ПАВЛОВА • ТОМ XVIII • N02 • 2011
3. Краев, А. В. Анатомия человека / А. В. Краев. — М. : Медицина, 1978. — 496 с.
4. Некоторые общие и частные вопросы вариантной анатомии мышечной системы человека / А. В. Петров [и др.] // Системный анализ и управление в биомедицинских системах. Спец. вып. : Однораловские морфологические чтения : научн. матер. Воро-нежск. госуд. мед. акад. им. Н. Н. Бурденко. 4-й вып. — 2004. — Т. 3. -№ 3. — С. 24-29.
5. Привес, М. Г. Анатомия человека / М. Г. Привес, Н. К. Лы-сенков, В. И. Бушкович. — 10-е изд., перераб. и доп. — СПб. : Гиппократ, 1997. — 684 с.
6. Eisler, P. Muskeln der Brust. Die Muskeln des Stammes / P. Eisler. — Jena : Gustav Fischer, 1912. — S. 455-496.
7. Testut, L. Traite d’anatomie humaine / L. Testut // Septieme edition revue. T. 1. — Paris, 1921. — 1036 p.
РЕЗЮМЕ
В. Н. Ильичёва, Д. А. Соколов, С. Н. Семёнов
Редкие варианты аномалий большой грудной мышцы человека
Приводится описание двух случаев аномалий большой грудной мышцы человека, в глубоком слое которых отсутствовала ключичная часть. Описаны места начала и прикрепления этих мышц и их линейные размеры.
Ключевые слова: большая грудная мышца, аномалия.
SUMMARY
V. N. Ilicheva, D. A. Sokolov, S. N. Semenov
Rare variants of human pectoralis major muscle’s aberrations
The paper covers two cases of human pectoralis major muscle aberrations with the absence of clavicular head in their deep layers. Places of the muscle origin and insert as well as their linear measures are also described.
Key words: pectoralis major muscle, aberration.
© И. В. Кабанова, 2011 г.
УДК 611.1
И. В. Кабанова
СРАВНЕНИЕ МЕТОДОВ МОР-ФОФУНКЦИОНАЛЬНОГО ИЗУЧЕНИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ IN VIVO И POST MORTEM
Научно-исследовательский институт урологии, Москва
Общеизвестно, что systema cardiovasculare является пластичной в морфофункциональном отношении, что подтверждается полиморфизмом ангиоархитектоники органов и различных частей тела. Несмотря на генетическую детерминированность, обусловленную видом, породой, возрастом животных, многие особенности структурного оформления сосудистой системы связаны с интеграционным влиянием на организм как экзо-, так и эндофакторов, что привело к формированию адаптивного фенотипа структурного состояния этой важной интегрирующей системы.
Ранее знания о полиморфности сосудов имели лишь теоретическое значение, в настоящее время знания этих особенностей и вариантов необходимо практикующим ветеринарным и гуманным врачам в клинической диагностике и оперативной хирургии. Возникает необходимость в изучении вариантов отхождения, положения, разветвления кровеносных сосудов у разных видов животных и человека.
Некоторые изменения сосудов на протяжении нескольких лет остаются незамеченными, пока постепенно не развивается недостаточность кровообращения, поэтому при оценке патологического состояния сердечно-сосу-
дистой системы врачам необходимы знания коллатерального кровоснабжения органов и областей тела. Исходя из этого, в медицине стало актуально изучение структурного оформления сосудов при нормальных гемодинами-ческих условиях у животных и человека для дифференциации от аномалий кровоснабжения, возникших в результате патологического процесса.
Практическим примером может служить все чаще выявляемая у мелких пород собак врожденная аномалия печеночного кровотока. Портосистемные (портокавальные и портоазигональные) шунты могут быть внутри- и внепе-ченочными, единичными и множественными, соответственно для хирургической окклюзии необходимо точно знать локализацию и количество шунтов. Для этого на практике проводят рентген-контрастирование воротной вены. Обнаруживают приобретенные аномалии сосудистого оформления печени в результате патологии органа (цирроза), которая затрагивает гемодинамику и подключение анастомозов, то же выявляют портографией.
В диагностической практике больше стали приобретать популярность прогрессированные ультразвуковые технологии (допплерографии, цветного картинирования, «энергетического допплера» и др.). Для идентификации анатомических структур и особенностей кровообращения в норме и при патологии необходимы точные знания гемодинамики и оформления сосудов с учетом видовых, породных, возрастных особенностей и знания вариантов.
Так, при сравнении методов изучения сердечно-сосудистой системы выявлены отличия ангиографии сосудов живого организма от посмертной ангиографии. Инъекция кровеносных сосудов при посмертной ангиографии зависит от диаметра кровеносных сосудов, качества контрастного вещества и давления, приложенного при инъекции. Препарирование сосудов изменяет их топографию, и они легко могут быть повреждены или быть незамеченными. Артериограмма, сделанная посмертно, воспро-
Синдром малой грудной мышцы – причина болезненности, онемения и отека
Доктор Власенко А.А.
Автор статьи: Власенко Александр Адольфович Главный врач, невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Ставропольский государственный медицинский университет
Специализация: лечение мышечно-скелетных болей, миофасциального болевого синдрома, заболеваний позвоночника и суставов, в том числе грыжи диска, протрузии, сколиоза, кифоза, артроза; последствий травм позвоночника и опорно-двигательной системы в целом, последствий травм головы и головного мозга.
Синдром малой грудной мышцы заключается в том, что эта мышца ущемляет нервы и сосуды, расположенные рядом с ней.
Синдром малой грудной мышцы также называют — синдром Райта, синдром Райта-Мендловича или гиперабдукционный синдром. Он был описан в 1945 г. двумя американскими врачами — Райтом и Мендловичем, независимо друг от друга. Слово «гиперабдукция» означает значительное отведение руки в сторону.
Малая грудная мышца расположена на рёбрах, чуть ниже ключицы. Она имеет форму вытянутого треугольника, вершина которого обращена к плечевому суставу, а основание – к грудине. Непосредственно под мышцей, точнее говоря, между мышцей и рёбрами, проходят нервы и сосуды.
Они идут от шейного отдела позвоночника на руку, чтобы обеспечить руке иннервацию и кровоснабжение. Такое расположение сосудисто-нервного пучка, когда он лежит на рёбрах, а сверху покрыт мышцей, напоминает тоннель.
При спазме или укорочении малой грудной мышцы, в этом тоннеле, между мышцей и рёбрами, возникает ущемление сосудисто-нервного пучка — это и есть синдром малой грудной мышцы или синдром Райта Мендловича. А по своей сути это — тоннельный синдром. Он может возникнуть при длительном отведении руки в сторону, когда мышца натягивается и прижимает пучок к рёбрам.
Такое возможно во время операции, капельницы, глубокого сна или при определённых видах работ, требующих этого положения руки. Значительное отведение руки – гиперабдукция — дало ещё одно название этому синдрому — гиперабдукционный синдром.
Симптомы синдрома малой грудной мышцы обусловлены двумя вещами — болью самой мышцы и сдавливанием нервов и сосудов, находящихся под мышцей. Разберём каждый по отдельности.
Симптомы синдрома малой грудной мышцы, обусловленные сдавливанием нервов и сосудов, проявляются онемением кисти, ощущением в ней «иголочек» и «мурашек»; побледнением и отечностью пальцев, снижением пульса на лучевой артерии.
Мышечные болевые симптомы синдрома малой грудной мышцы, чаще всего вызваны миофасциальным синдромом грудных мышц. Миофасциальный синдром — это патология, при которой в мышце появляются небольшие изменённые участки — триггерные точки.
Триггерные точки в малой грудной мышце могут длительное время существовать латентно — в спящем режиме. Но стоит их активировать, как тут же возникает боль.
Активировать триггерную точку может физическая перегрузка, резкое движение, неудобная поза, переохлаждение и стресс.
Для миофасциального синдрома грудных мышц характерна боль в области грудной клетки, плечевого сустава и по задней поверхности руки — иногда от плеча до пальцев кисти, включительно.
Эти болевые симптомы синдрома малой грудной мышцы часто путают с межрёберной невралгией, заболеванием молочных желёз и сердечным приступом. Отличить сердечный приступ от мышечной боли можно с помощью нитроглицерина. Он снимет сердечный приступ, но не мышечную боль.
Вполне достоверным способом диагностики синдрома Райта-Мендловича является проба Райта. Для этого ладонь необходимо положить на затылок, а локоть, максимально, отвести в сторону. Проба считается положительной, если спустя полминуты — минуту боль и другие симптомы усилятся.
Однако не забывайте, что любая самодиагностика и самолечение – это ненадёжно. Поэтому, лучше, доверьтесь профессионалам.
Лечение синдрома малой грудной мышцы подразделяют на основное и вспомогательное. Основным — является мягкая мануальная терапия. Она кардинально отличается от обычной мануальной терапии не только своей безопасностью и более высокой эффективностью.
Главное её достоинство в том, что она великолепно справляется с мышечными зажимами.
С помощью специальных мышечно-фасциальных приёмов мягкая мануальная терапия расслабляет напряжённые мышцы и устраняет не только симптомы, но и саму причину синдрома малой грудной мышцы.
Лечение синдрома малой грудной мышцы проводит мануальный терапевт. Лучше, если это будет мануальный терапевт–невролог. Он сможет более качественно и детально провести осмотр, диагностику и лечение вашей проблемы.
Тем более, что запущенные и хронические случаи могут потребовать дополнительного назначения лекарств, физиотерапии или ЛФК.
В общем, тактика лечения и сроки выздоровления, во многом, зависят от того, имеем мы дело со «свежим» или хроническим случаем синдрома малой грудной мышцы. Имейте это в виду, не запускайте и берегите себя.
Как проявляется синдром малой грудной мышцы, его лечение
Причины появления синдрома малой грудной мышцы: при максимальном подъеме руки вверх натягиваются волокна малой грудной мышцы, при этом артерии, вены и нервы плеча пережимаются.
Рефлекторно в ответ возникает спазм периферических (отдаленных) сосудов верхней конечности и раздражение стволов нервного сплетения.
Если это повторяется многократно, то в мышечной ткани появляются микронадрывы, которые в дальнейшем ухудшают растяжимость, эластичность мышцы.
Подвержены такому нарушению маляры, а особенно люди, впервые занимающиеся ремонтными или другими работами, требующими длительного подъема руки.
Проявления болезни у них нарастают к концу рабочего дня.
Также симптоматика бывает связана с предшествующей травмой, неудобным положением тела во сне (рука поднята вверх и заведена за голову), на операционном столе.
Нарушения кровообращения и иннервации появляются при длительном нахождении в постели после инсульта, иммобилизации при переломах плеча.
Симптомы синдрома Райта Мендловича: локализованы на передней поверхности тела в районе 3-4 ребра; ломящие или жгучие; отдают в лопатку, кисть, плечо и предплечье; становятся сильнее при движениях рукой, особенно при поднимании вверх согнутой в локте, могут нарастать по ночам; сопровождаются покалыванием и онемением кисти, внутренней части предплечья.
Третий и четвертый палец слабеет, кисть становится бледной и отечной, холодной на ощупь. Тяжелые формы болезни могут вызывать трофические нарушения из-за недостаточного поступления крови – сухость, посинение кожи, шелушение, дерматит.
Диагностика: осмотр врача (в подмышечной области можно обнаружить увеличенную, уплотненную, напряженную малую грудную мышцу, боль вызывает и пальпация мест прикрепления ее к ребрам).
Для уточнения диагноза может применяться новокаиновая блокада. При выведении 2% раствора новокаина в объеме 5-10 мл через 10 минут прекращается боль, онемение, восстанавливается полный объем движений.
Дополнительные обследования: УЗИ плечевого сустава; рентгенография и КТ плечелопаточной области; МРТ плечевого сплетения; биохимический анализ крови на ревматический фактор, С-реактивный протеин.
Лечение синдрома Райта. Иногда достаточно исключить постоянную перегрузку малой грудной мышцы, рекомендуется отдых в положении лежа на животе с подложенными под плечевые суставы валиками или теннисными мячиками.
Если боль и онемение не прекращаются, усиливаются в ночное время, то показана комплексная терапия: обезболивающие – Диклофенак, Ревмоксикам; сосудорасширяющие – Дибазол, Трентал, Ксантинола никотинат; витамины – Мильгамма, Неуробекс; миостимуляторы (при мышечной слабости) – Галантамин, Прозерин; новокаиновые блокады или с добавлением гормонов; электрофореза новокаина, эуфиллина, лидокаина; ультразвук с гидрокортизоном; озокерит, парафин, гальваногрязь; магнитотерапия; лечебная гимнастика; массаж, рефлексотерапия.
При профессиональных заболеваниях рекомендуется перевод на другой вид работ.
При низкой результативности консервативной терапии на протяжении 3 месяцев необходима консультация хирурга для определения показаний к операции.
Хирургическое лечение также показано при: нарушении функции пальцев кисти, слабости верхней конечности, снижении объема движений, невозможности смены деятельности.
Читайте подробнее в нашей статье о синдроме малой грудной мышцы, его проявлениях и лечении.
Причины синдрома малой грудной мышцы
При максимальном подъеме руки вверх натягиваются волокна малой грудной мышцы. В таком положении артерии, вены и нервы плеча пережимаются. Рефлекторно в ответ возникает спазм периферических (отдаленных) сосудов верхней конечности и раздражение стволов нервного сплетения.
Если это повторяется многократно, то в мышечной ткани появляются микронадрывы, которые в дальнейшем ухудшают растяжимость, эластичность мышцы. Волокна при частых повреждениях уплотняются и увеличиваются (гипертрофируются), укорачиваются.
Подвержены такому нарушению маляры, а особенно люди, впервые занимающиеся ремонтными или другими работами, требующими длительного подъема руки.
Подобные профессиональные заболевания встречаются у шахтеров, докеров, художников, автослесарей.
У этой категории пациентов однообразные, повторяющиеся движения ведут к перегрузке мышцы, быстрому расходу запасов в ней энергетических соединений, что приводит к спазмам и уплотнению мышечных волокон.
Проявления болезни у них нарастают к концу рабочего дня.
Также симптоматика бывает связана с предшествующей травмой, неудобным положением тела во сне (рука поднята вверх и заведена за голову), на операционном столе. Нарушения кровообращения и иннервации появляются при длительном нахождении в постели после инсульта, иммобилизации при переломах плеча.
Рекомендуем прочитать статью о болях в сердце и невралгии. Из нее вы узнаете о проявлениях болей, вызванных сердечными недомоганиями и невралгией, других проблемах, маскирующихся под сердечные болезни, оказании помощи больному.
А здесь подробнее о чувстве нехватки воздуха.
Симптомы синдрома Райта Мендловича
В типичных случаях пациенты предъявляют жалобы на болевые ощущения. Их характеристика:
- локализованы на передней поверхности тела в районе 3-4 ребра;
- ломящие или жгучие;
- отдают в лопатку, кисть, плечо и предплечье;
- становятся сильнее при движениях рукой, особенно при поднимании вверх согнутой в локте, могут нарастать по ночам;
- сопровождаются покалыванием и онемением кисти, внутренней части предплечья.
Третий и четвертый палец слабеет, кисть становится бледной и отечной, холодной на ощупь. Тяжелые формы болезни могут вызывать трофические нарушения из-за недостаточного поступления крови – сухость, посинение кожи, шелушение, дерматит.
Диагностика
Для исследования тонуса мышцы врач просит пациента поднять руку вверх и завести ее за голову. В подмышечной области можно обнаружить увеличенную, уплотненную, напряженную малую грудную мышцу. Она имеет бугристую поверхность, при прощупывании отмечается болезненность. Также боль вызывает и пальпация мест прикрепления ее к ребрам.
Если в таком положении исследовать пульс на лучевой (запястной) артерии, то его наполненность существенно снижается, может не определяться. Это связно с тем, что кровь не поступает к кисти из-за сжатия подмышечной артерии. Под ключицей в это время можно услышать систолический шум.
Для уточнения диагноза может применяться новокаиновая блокада. При выведении 2% раствора новокаина в объеме 5-10 мл через 10 минут прекращается боль, онемение, восстанавливается полный объем движений.
Эти признаки указывают на наличие сдавление нервных и сосудистых путей, уменьшающегося при восстановлении кровотока.
Для исключения заболеваний с подобной симптоматикой и при неясной клинической картине, сомнительных результатах проб назначается дополнительное обследование:
- УЗИ плечевого сустава;
- рентгенография и КТ плечелопаточной области;
- МРТ плечевого сплетения;
- биохимический анализ крови на ревматический фактор, С-реактивный протеин.
Смотрите на видео о проявлениях синдрома малой грудной мышцы:
Лечение синдрома Райта
При незначительной симптоматике и самопроизвольном восстановлении кровообращения после опускания руки пациенту достаточно исключить постоянную перегрузку малой грудной мышцы. Для этого также рекомендуется отдых в положении лежа на животе с подложенными под плечевые суставы валиками или теннисными мячиками.
Если боль и онемение не прекращаются, усиливаются в ночное время, пациент страдает бессонницей от таких нарушений, то показана комплексная терапия:
- обезболивающие – Диклофенак, Ревмоксикам;
- сосудорасширяющие – Дибазол, Трентал, Ксантинола никотинат;
- витамины – Мильгамма, Неуробекс;
- миостимуляторы (при мышечной слабости) – Галантамин, Прозерин;
- новокаиновые блокады или с добавлением гормонов;
- электрофореза новокаина, эуфиллина, лидокаина;
- ультразвук с гидрокортизоном;
- озокерит, парафин, гальваногрязь;
- магнитотерапия;
- лечебная гимнастика;
- массаж, рефлексотерапия.
При профессиональных заболеваниях рекомендуется перевод на другой вид работ. При низкой результативности консервативной терапии на протяжении 3 месяцев необходима консультация хирурга для определения показаний к операции. Хирургическое лечение также показано при:
- нарушении функции пальцев кисти,
- слабости верхней конечности,
- снижении объема движений,
- невозможности смены деятельности.
При оперативном вмешательстве рассекают мышечное сухожилие, которое сдавливает сосуды и нервы.
Операция при синдроме малой грудной мышцы
В реабилитационном периоде необходимо предупредить развитие тугоподвижности плечевого сустава. Больными показан специальный комплекс лечебной физкультуры с постепенным увеличением нагрузок и массаж.
Прогноз для больных
Благоприятный исход болезни отмечается только при своевременном начале лечения. Длительное сдавление сосудов и нервов приводит к мышечной атрофии, ограниченной подвижности верхней конечности, нарушениям обменных процессов в тканях, расстройствам чувствительности. При запущенном процессе даже оперативное лечение не полностью восстанавливает утраченные функции.
Рекомендуем прочитать статью о болях в сердце, отдающих в левую руку. Из нее вы узнаете о болях, вызванных сердечными недугами и несвязанных с ишемией, последствиях, оказании себе помощи.
А здесь подробнее о синдроме Гудпасчера.
Развитие синдрома малой грудной мышцы связано с ущемлением сосудистого и нервного пучка в области плеча. Это бывает при физическом перенапряжении, травме, длительном подъеме руки вверх в период работы, сна, наркоза. Проявляется болью в верхней конечности, онемением, ограничением движений.
Для диагностики проводят функциональные пробы, при необходимости назначается дополнительное обследование. Лечение вначале консервативное, при неэффективности нужна операция.
Миозит грудной клетки
Миозит мышц грудной клетки — воспалительный процесс в мышцах груди, при котором возникают болезненные уплотнения (представляют собой очаги воспаления) и боли.
Грудная клетка — это анатомическое образование, которое состоит из грудины, ребер, позвоночника, а также связанных с ними мышц. Миозит — воспалительный процесс, который по определению затрагивает мышечную ткань.
Хотя, в некоторых случаях он может распространяться и в другие места, например, на плевру — пленку из соединительной ткани, выстилающую грудную клетку изнутри.
Почему возникает миозит грудных мышц?
К воспалительному процессу могут приводить разные заболевания. Основные причины:
- Инфекции, среди которых лидируют грипп и ОРВИ. В данном случае миозит рассматривают как осложнение инфекционного заболевания.
- Паразитозы. Паразиты, которые живут в организме, также могут стать причиной грудного миозита. Но это случается редко.
- Отравления некоторыми веществами. Еще одна достаточно редкая причина.
- Особенности профессии. Некоторые люди вынуждены подолгу находиться в позах, которые способствуют повреждению грудных мышц и развитию в них воспаления. К этой категории относятся скрипачи, пианисты, водители.
- Травмы мышц. Распространенные причины: механические травмы, частые судороги.
- Бактериальная инфекция. Вызывает самую тяжелую форму миозита, когда в мышечной ткани возникает очаг гнойного воспаления. Это проявляется сильными болями, повышением температуры, ухудшением состояния, недомоганием. Инфекция может перекинуться на плевру, легкие, другие органы. Заболевание может развиваться после ранений, несоблюдения правил асептики и антисептики во время медицинских процедур.
Когда беспокоят боли в груди — сложно сразу понять, в чем их причина. Часто в первую очередь подозрение падает не на миозит грудных мышц, а на проблемы с сердцем, позвоночником, межреберную невралгию. Опытный врач сможет разобраться, почему возникли симптомы, и назначит правильное лечение.
Какие бывают формы грудного миозита?
Миозит грудного отдела может протекать в острой или хронической форме. При острой форме заболевания беспокоят довольно сильные боли в груди. Если не лечиться, со временем течение патологии приобретает хронический характер.
Боль становится не такой сильной, и человек зачастую вообще перестает её замечать. Обострение происходит во время простуды, долгого пребывания в неудобной позе, смены погоды.Миозит грудной клетки может возникать слева или справа, или с двух сторон.
При левосторонней локализации он может имитировать болезни сердца.
Также существуют две специфические хронические формы заболевания, при которых поражаются разные группы мышц: полимиозит и дерматомиозит.
Лечение миозита грудной клетки
Врач-невролог назначает лечение болезни индивидуально для каждого пациента.В первую очередь нужно выявить и устранить причину. Если виноваты вирусы — как правило, специфического противовирусного лечения не требуется.
Проводят стандартные мероприятия при простуде, через некоторое время происходит выздоровление. С бактериями борются при помощи антибиотиков, с паразитами — при помощи противопаразитарных средств.
При хронической травматизации рекомендуют покой, затем — правильную организацию труда и отдыха.
Общие принципы лечения разных форм миозита грудной клетки:
- При острой форме болезни нужно обеспечить покой. Поврежденные мышцы необходимо держать в тепле, обычно грудную клетку оборачивают шерстяной тканью.
- Для облегчения болей применяют обезболивающие препараты из группы нестероидных противовоспалительных средств: такие как диклофенак, ибупрофен.
- При некоторых формах миозита хорошим эффектом обладает финалгон и другие разогревающие мази.
- При повышении температуры применяют жаропонижающие препараты.
- Также применяют физиотерапию, массаж, лечебную физкультуру.
При гнойной форме заболевания нередко приходится прибегать к хирургическому лечению: гнойник вскрывают и очищают.
Основные проявления миозита мышц грудной клетки — боль в пораженных мышцах и болезненные уплотнения, которые соответствуют очагам воспаления. Заболевание может протекать в двух формах:
- При остром миозите симптомы возникают быстро, внезапно, обычно во время инфекции, после длительного напряжения мышц, травмы.
- При хронической форме проявления нарастают постепенно, она может стать итогом нелеченого острого воспаления в мышцах.
Характерные симптомы миозита грудной клетки
Основной признак миозита грудной клетки — боль. Её интенсивность постепенно нарастает. Болевые ощущения усиливаются во время неловких движений, глубокого вдоха, длительного пребывания в напряженной неудобной позе. При ощупывании грудной клетки в области пораженных мышц отмечается болезненность.
Иногда в месте поражения можно обнаружить припухлость, отечность, покраснение кожи. Этот признак наиболее характерен для гнойного миозита. При этом больной чувствует слабость, недомогание, у него повышается температура тела.
- Возникает защитное напряжение мышц — оно помогает ограничить движения и уменьшить боль.
- Болевые ощущения в мышцах могут пройти на несколько дней, но затем происходит рецидив, чаще всего его провоцируют инфекции, переохлаждения, травмы, напряжение.
- Пораженные мышцы становятся слабыми, при хроническом течении со временем уменьшаются в размерах — развивается их атрофия.
Как проводится диагностика миозита грудной клетки?
Обычно в первую очередь пациент попадает на прием к терапевту, так как не знает, почему его стали беспокоить боли в груди и другие симптомы. Заподозрив неврологическую природу заболевания, врач направляет больного на консультацию к неврологу.
Врач-невролог расспросит вас о ваших симптомах, о том, когда и как они возникли, как изменялись со временем, чем вы болели в течение жизни, какими хроническими заболеваниями страдаете на данный момент. Будет проведен неврологический осмотр. Доктор нажмет на определенные точки на вашей груди, чтобы определить болезненность.
Далее для уточнения диагноза и исключения других заболеваний, будет назначено обследование, которое может включать следующие методы диагностики:
- Анализ крови на ферменты, повышение уровня которых свидетельствует о повреждении мышечной ткани.
- Магнитно-резонансная томография, компьютерная томография, рентген — помогают обнаружить очаги патологических изменений в мышцах, костях, органах груди.
- Электромиография — исследование, во время которого оценивают проведение электрических импульсов в мышцах.
- Биопсия мышц — врач забирает фрагмент подозрительной ткани и отправляет на анализ в лабораторию. Это помогает диагностировать отдельные формы миозита, например, дерматомиозит.
С какими болезнями проводят дифференциальную диагностику признаков миозита грудной клетки?Похожие боли в груди и прочие описанные выше симптомы могут возникать и при других заболеваниях, таких как:
- стенокардия и другие болезни сердца;
- болезни легких и плевры — пленки из соединительной ткани, которая их покрывает;
- межреберная невралгия;
- остеохондроз грудного отдела позвоночника.
Синдром малой грудной мышцы
Синдром обусловлен мышечно-тоническими, нейродистрофическими нарушениями в этой мышце и сдавлением проходящего под ней нервно-сосудистого пучка.
Малая грудная мышца — треугольной формы, залегает позади большой грудной. Начинается тремя-четырьмя зубцами между костной и хрящевой частями II-V ребер.
Поднимаясь косо кнаружи и кверху, она постепенно суживается и прикрепляется коротким сухожилием к клювовидному отростку лопатки. Иннервируется передними грудными нервами, исходящими из надключичной части плечевого сплетения. Нервно-сосудистый пучок на плече может придавливаться позади малой грудной мышцы под клювовидным отростком лопатки к головке плечевой кости.
При этом подключичная артерия компремируется в месте ее перехода в подмышечную: между мышцей и клювовидным отростком (см. рис. 5.8). Иногда там же может сдавливаться и вена. Компрессия этих образований может быть вызвана сильным отведением руки (гиперабдукция при наркозе, иммобилизации плечевой кости, во время сна с запрокинутой за голову рукой и пр.).
Отсюда еще одно название некоторых вариантов синдрома — гиперабдукционный. Не только при патологическом состоянии мышцы, но и у большинства здоровых людей пульс лучевой артерии исчезает или становится слабым при разведении рук в стороны и подъеме их вверх на 45-180° почти до упора в виски.
Считалось, что синдром малой грудной мышцы возникает вследствие макротравматизации, а также при микротравматизации из-за часто повторяемых движений, указанных выше (Wright P., 1945; Mendlowiz М., 1945; Lang Е., 1959; Hoff H., Tschabitcher, 1958).
При этом трофика в мышце нарушается, происходят и контрактурные изменения, что приводит к сдавлению стволов плечевого сплетения и подключичной артерии. Более всего страдает при этом латеральный вторичный ствол плечевого сплетения, который иннервирует малую грудную мышцу. Это обстоятельство еще более усиливает ее спазм.
Клиническая картина при трактовке данного синдрома как местного без учета других очагов, импульсация из которых вызывает напряжение мышцы, представлялась следующим образом.
Больные испытывают ломящие или жгучие боли в области данной мышцы, больше на уровне III-V ребер. Вегетативный оттенок их подтверждается и тем, что они нередко усиливаются ночью. Чаще все же боли испытываются при движениях, требующих сокращения или растяжения мышцы.
Последняя обнаруживает болезненность при пальпации: рука пациента приподнята над головой, врач II-IV пальцами обхватывает большую грудную мышцу и отодвигает ее из подмышечной области в медиальном направлении. При этом мышца определяется как напряженная, плотная, в ней иногда прощупываются болезненные узлы.
Ее можно прощупать и сквозь расслабленную большую грудную мышцу в момент глубокого вдоха. Для этого больной должен прижать руку к туловищу, отвести ее кзади и книзу. Щипковой пальпацией можно обследовать мышцу через подмышечную впадину, проводя свой большой палец под большую грудную мышцу до определения массы малой грудной.
Ее захватывают пальцами вместе с большой грудной мышцей. Болезненность определяется также и в месте прикрепления мышцы к клювовидному отростку, в области ее начала на границе между хрящевой и костной частями II-IV ребер. В месте наибольшей болезненности с диагностической и лечебной целью можно вводить 5-10 мл 0,25-2% раствора новокаина.
Инфильтрацию мышцы можно произвести как через подмышечную область, так и через толщу большой грудной мышцы. Эффект наступает через 5-7 минут: уменьшаются боли и парестезии, увеличивается объем движений в плечевом суставе.
Больных беспокоят парестезии в области передней грудной стенки и ульнарного края предплечья и кисти, слабость в руке, больше в дистальных отделах. Двигательные нарушения преобладают обычно в мышцах, иннервируемых срединным нервом. Гипоальгезия часто отмечается в зоне иннервации локтевого нерва. Повреждения верхних отделов мышцы при маммэктомии нередко сопровождаются грубыми явлениями выпадения со стороны всего локтевого нерва. Вегетативные нарушения выступают в форме побледнения и отечности кисти, а также изменений пульса, являющихся следствием не только компрессии подкрыльцевой артерии, но и раздражения ее симпатического сплетения. Признаком уменьшения просвета подкрыльцевой артерии является систолический шум во время отведения и поднимания руки.
Исследования, в том числе электромиографические, проведенные в нашей клинике И.П.Кипервасом (1975), Е.С.Заславским (1976), И.Б.Гордоном и соавт. (1971), а также М.А.Чоботасом (1973) и др.
, показали, что описанная картина редко выступает в изолированном виде и обычно сопровождается мышечно-тоническими, нейродистрофическими симптомами шейного остеохондроза или поражениями на грудном уровне и в других мышцах и зонах.
Отмечали сопутствующие симптомы со стороны передней лестничной мышцы, позвоночной артерии.
Травмы и другие местные поражения мышцы являются дополнительными и провоцирующими факторами, которые под влиянием импульсов из больного позвоночника или другого очага патологической импульсации превращают возможность синдрома в действительность. Все это обусловлено рефлекторным напряжением мышцы.
Что же касается случаев, когда нервно-сосудистый пучок сдавливается под клювовидным отростком лопатки сухожилием малой грудной мышцы во время чрезмерного отведения руки, то этот симптомокомплекс, характеризующийся больше субъективными нарушениями (боли и парестезии) и реже — легким парезом руки, преимущественно механического происхождения. Гиперабдукционным следует называть только данный вариант синдрома.
Плечевое сплетение может быть сдавлено не только передней лестничной и малой грудной, но в некоторых случаях также лопаточно-подъязычной мышцей. Сухожильная перемычка и, в большей степени, латеральная головка ее подключичной области располагаются над лестничными мышцами по линии, как бы пересекающей их (см. рис. 5.8).
Больные испытывают боли в плече и шее, особенно при отведении руки назад и головы в противоположную сторону. Боли и парестезии усиливаются при давлении на область гипертрофированного латерального брюшка, что соответствует зоне средней и передней лестничных мышц (Adson A., 1927; Fiske С, 1952; Sola A.E. et ai, 1955).
Больные испытывают боли в плече и шее, особенно при отведении головы в противоположную сторону, при давлении на латеральную головку мышцы (область передней и средней лестничных мышц).
О патологии данной мышцы следует помнить при дифференциации синдромов лестничных и грудных мышц с другими видами патологии, проявляющимися компрессией плечевого сплетения.
В какой мере синдром малой грудной мышцы связан с шейным остеохондрозом, сочетаясь с проявлениями шейной дистрофической патологии, можно судить по сочетанию его с плечелопаточным периартро-зом. Этот последний синдром характеризуется тоническим напряжением мышц, приводящих плечо, в том числе большой грудной мышцы.
Я.Ю. Попелянский
«Ковид — это сплошной спецэффект». Переболевшие рассказывают о необычных симптомах болезни
Озноб, одышка, потеря обоняния и вкуса, слабость — самые распространенные симптомы COVID-19. Но многие заболевшие сталкиваются с необычными проявлениями — от временной слепоты до фиолетовых пальцев на ногах. Ковид способен точечно бить по разным системам организма, и в каждом случае болезнь протекает индивидуально. Как это происходит, переболевшие рассказывают в соцсетях.
Переболевшие ковидом рассказывают о самых разных симптомах, которые испытывали во время болезни: странной хрипотце в голосе, вплоть до полной его потери, отеках и судорогах, выпадении волос, обильном потоотделении. В Роспотребнадзоре на днях назвали еще один новый необычный симптом — заложенность ушей.
По словам замдиректора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Натальи Пшеничной, ученые из Турции недавно опубликовали исследование, по которому из 172 пациентов заложенность ушей испытывал 31 человек (18%): 12% пациентов с легкой формой заболевания, при средне-тяжелой и тяжелой формах этот признак встречался примерно в 3% случаев.
Обо всех странных, необычных, редких симптомах переболевшие COVID-19 со всего мира делятся в специализированных группах в интернете. В одной из самых популярных — «Нетипичный коронавирус» в Фейсбуке — уже почти 18 тысяч участников. «Доктор Питер» изучил реальный опыт переболевших.Т
Тихая гипоксемия
Тихая, молчаливая или, как ее еще называют, «счастливая» гипоксия. Человек живет, как ни в чем не бывало — ни одышки, ни высокой температуры, только ощущение легкого недомогания, а сатурация уже 70, зафиксированы случаи, когда она падала до 50. Человек может прожить в таком состоянии, не чувствуя недостатка кислорода, 3-4 дня. Потом реанимация, интубация, высокий риск летального исхода.
Феномен тихой гипоксии ученые объясняют тем, что у некоторых может не накапливаться то же количество диоксида углерода, как у тех, кто испытывает проблемы с дыханием. А именно по уровню диоксида углерода в крови мозг понимает, что есть трудности с дыханием.
«Ковидные пятна», сыпь и зуд
Еще в апреле врачи отмечали, что у пациентов с подтвержденным COVID-19 появляются высыпания на руках и животе. «Мы видим у большинства поступивших к нам больных кожные проявления, о которых не так много писалось. Высыпания достаточно разнообразны», — говорил тогда главный врач больницы в Коммунарке Денис Проценко.
Обычно это красные пятна или точки на разных участках тела, похожие на крапивницу. Нередко высыпания сопровождаются зудом.
«Именно так у меня ковид протекал — в виде красных пятен. Пневмония была всего 10% поражения, зато ударил по коже», — рассказывает одна из переболевших.
«Мучилась, мазалась, загремела в больницу, — делится своим опытом другая пациентка. — Сыпь и зуд не снимались даже в стационаре. Врач сказал — просто жить и ждать, они пройдут, когда вирус закончит атаковать. Так и случилось: одним днем исчезла сыпь и пропал зуд, кожа довольно быстро очистилась».
До недавнего времени считалось, что «ковидные пальцы» синюшного цвета больше свойственны детям и подросткам и встречаются достаточно редко. Но с наступлением осени стало понятно, что проблема эта общая. У пациентов с COVID-19 наблюдается воспаление пальцев ног, похожее на обморожение. Пальцы приобретают фиолетовый цвет.
Такое состояние может длиться месяцами и обычно проходит само. На 29-м конгрессе Европейской академии дерматологии и венерологии этой теме было посвящено отдельное исследование, оказалось, что такое проявление вируса встречается как у тяжелых больных, так и у молодых пациентов с бессимптомным протеканием болезни.
Вероятно, оно связано с локальной воспалительной реакцией на инфекцию, либо с проявлением закупорки сосудов.
Паралич
Первые свидетельства того, что коронавирус может проявляться параличом, появились еще в марте. У кого-то парализует лицевые мышцы или дыхательную систему, у кого-то паралич доходит до нижних конечностей.
Потерю двигательных реакций врачи объясняют тем, что у некоторых пациентов антитела к коронавирусу начинают бороться против собственной ткани в оболочках нервов.
Это приводит к воспалению периферийных нервов и последующему параличу.
А вот что пишут люди, описывая «парализующие симптомы» ковида:
«Ноги не ходят, левая сторона тела немеет».
«Ох, это мой муж проходил. Он чашку не мог держать месяц. Рука онемела».
«Сковывает мышцы лица. Бывает тяжесть в ногах, скованность в коленях. Но день ото дня — по-разному. Слабость сильная сейчас в руках — тяжело поднимать сковородки и кастрюли. Помогают умеренные физические упражнения (йога), ходьба, витамины В в уколах, обезболивающие».
«Парализовало полностью, включая лицо. Помогло время. Но было страшно, отнимались руки, ноги, на лице словно глиняная маска, ночью парализовало полностью, спать невозможно было. Мышцы сильно сводило, пальцы скрюченные были. Невролог сказала, что воспаление центральной нервной системы».
«Мне невролог сказала, что у нее много таких пациентов (это во Франции). Особенно первая волна в марте-апреле вызвала такую побочку, а потом вирус немного мутировал».
Ковид плохо пахнет
Исследователи выяснили, что коронавирус вмешивается в центральную нервную систему и поражает нейроны обонятельных луковиц.
В результате чего в мозг поступает некорректная информация, когда человек начинает ощущать вкусы и запахи в извращенном варианте. Как правило, возвращается нормальное восприятие за несколько недель.
Люди описывают целую палитру самых экзотических ароматов. Кто-то даже называет это «запахом ковида».
«У меня обоняние вернулось, но в носу стоит стойкий запах гноя, как при гайморите».
«А у меня обоняние не пропадало, но вот этот противный то ли вкус, то ли запах, в глотке периодически появлялся. То ли химический, то ли тухлый. При ухудшении состояния обычно».
«У мужа периодически возникают обонятельные галлюцинации. Появляется запах затхлости в помещении. Или как он говорит: «запах деда». Это спустя 3 месяца после болезни. А во время болезни 2 дня подряд он просто задыхался от запаха якобы сдохших крыс».
«У меня тоже обоняние не пропадало, наоборот, остро чувствовала все запахи, с 5 утра все что с улицы шло, чувствовала и просыпалась. И тошнота. Поэтому до последнего думала, что не ковид. А оказался он».
Минздрав объяснил, как отличить COVID-19 от других инфекций, а ковидную сыпь — от крапивницы
Резкое ухудшение зрения, конъюнктивит
«Ковид — это сплошной спецэффект», — говорят те, у кого вирус стал причиной резкого ухудшения зрения. «Фокус стал расплывчатым и в глазах черные ворсинки появились, до этого проблем не было с глазами и зрением», — описывают свои ощущения очевидцы.
«Мой муж переболел где-то за полгода очень тяжело. Так он спустя месяц почти совсем ослеп. Один глаз полностью, другой наполовину. Путем долгих поисков, он оказался в неврологии и только там они нашли, что у него ушел витамин В12. Нет совсем. Стали колоть В12 и кортизон. Один глаз восстановился полностью, другой на 30%».
Кроме того, люди часто жалуются на яркие вспышки в глазах. «Сначала левый глаз начал «сверкать», особенно в темноте прямо как лазерная точка проскакивает при повороте головы влево, и одновременно появились мушки, бегающие перед глазом, причем правый глаз нормальный.
Сверкание ушло через пару дней, мушки погасли. Почти месяц спустя то же самое внезапно появилось и на правом глазу и начало проходить как и на левом. Всё это не отразилось на зрении: ни болей, ни рези, ничего.
Сейчас слабые мушки на обоих глазах, не обращаешь внимания — смотреть не мешают, считаю, что постепенно ослабляются».
Стоматит и увеличение лифмоузлов
Во время обострения почти любого вирусного заболевания лимфоузлы увеличиваются. Но вот увеличение челюстных и шейных узлов — одна из частых жалоб заболевших ковидом. Хотя об этом симптоме не упоминают в описании болезни.
Вот что рассказывают об этом симптоме сами переболевшие:
«На первой неделе болезни на шее больно было дотрагиваться и горло, как при фарингите. Была на капельницах 21 день. В конце 4-й недели все повторилось лимфоузлы + горло».
«В начале болезни один из симптомов — стоматит и увеличенные шейные лимфоузлы».
«Все происходило мгновенно: сегодня прекрасно, а завтра не могу повернуть шею, глотнуть — от боли звезды в глазах! Через день — даже следов нет никаких. Вот сегодня как раз второй день после очередной фазы воспаления — все чисто!».
«Пожар» в легких
Ощущения жжения по всему телу — у одних в руках, у других в легких, в районе солнечного сплетения, отмечает большинство постковидников. Для некоторых это был единственный симптом в начале болезни.
Свои ощущения люди сравнивают с «приливом кипятка», говоря, что по артериям словно «течет горячий воск». Однозначного объяснения этому симптому нет.
Пациентам остается делиться опытом друг с другом, гадая о причинах странного жжения.
«У меня было ощущение, что дышу очень горячим воздухом, это было в остром периоде, в марте-апреле».
«Очень сильное жжение было, спать ночами не могла. Терапевт сказал пить лекарство от изжоги, но это была не изжога. Два дня назад была у пульмонолога, сказал, что это воспаление альвеол в бронхах».
«У нас с мужем в марте были эти симптомы (у мужа подтверждённый ковид, у меня нет), жжение и давление в груди, как синяк, — нам объясняли, что это воспаление в мышечных тканях грудной клетки. Но это гипотеза, конечно же».
Острая боль в животе, диарея
Коронавирус часто сопровождается нарушением пищеварения. Бывает, боль в животе, диарея или, наоборот, запор какое-то время остаются единственными симптомами, вводя человека в заблуждение, который думает, что чем-то отравился или разыгралась язва желудка.
Об этом рассказывают и сами переболевшие ковидом:
«У меня ковид начался с живота и диареи. Температура повысилась через неделю».
«Началось все с температуры, рвоты, поноса, ужас какой-то, сутки лежала, боялась шевелиться, всё плыло и кружилось. Врач пришёл, ничего не понял, ковид не ковид, сказал, ещё два дня, и на КТ вам надо, если температура не спадёт. Оказалось, что 36% легких повреждено».
Считается, что нарушение стула происходит из-за того, что вирус влияет на микрофлору кишечника. Исследователи говорят о поражении вирусом клеток эпителия кишечника.
Ковид проникает внутрь при помощи ангиотензин-превращающего фермента 2 (АПФ 2), которого в клетках ЖКТ почти в 100 раз больше, чем в легких или носоглотке.
По данным китайских медиков из больницы Медицинского университета Биньчьжоу, организм людей с изначально слабым иммунитетом и кишечником хуже справляется с инфекцией, а люди с диареей и тошнотой выздоравливают дольше.
Ирина Фигурина
© Доктор Питер
Проект реализован на средства гранта Санкт-Петербурга
Мышцы грудной клетки — большие — второстепенные
Грудная область находится на передней грудной стенке. Он содержит четыре мышцы, которые воздействуют на верхнюю конечность: большая грудная, малая грудная, передняя зубчатая и подключичная.
В этой статье мы рассмотрим анатомию мышц грудной области — их прикрепления, действия и иннервацию.
Большая грудная мышца
Большая грудная мышца — самая поверхностная мышца грудной области.Она большая, веерообразная и состоит из головки грудины и ключичной головки:
- Прикрепления : Дистальные прикрепления обеих головок находятся в межбубной борозде плечевой кости.
- Головка ключицы — берет начало от передней поверхности медиальной ключицы.
- Грудинно-реберная головка — происходит от передней поверхности грудины, шести верхних реберных хрящей и апоневроза наружной косой мышцы.
- Функция : Приводит и вращает медиально верхнюю конечность и втягивает лопатку кпереди и снизу. Ключичная головка также действует индивидуально, сгибая верхнюю конечность.
- Иннервация: Боковые и медиальные грудные нервы.
Малая грудная мышца
Малая грудная мышца находится под своей более крупной грудной мышцей, большой грудной мышцей.Обе мышцы образуют часть передней стенки подмышечной области.
- Прикрепления: Берет начало от 3–5 ребер и входит в клювовидный отросток лопатки.
- Функция: Стабилизирует лопатку, прижимая ее передне-нижний к грудной стенке.
- Иннервация: Медиальный грудной нерв.
Serratus Anterior
Передняя зубчатая мышца расположена латеральнее грудной стенки и образует медиальную границу подмышечной области.
- Прикрепления: Мышца состоит из нескольких полос, которые отходят от боковых сторон 1-8 ребер. Они прикрепляются к реберной (реберной) поверхности медиального края лопатки.
- Функция: Вращает лопатку, позволяя поднимать руку более чем на 90 градусов. Он также прижимает лопатку к грудной клетке.
- Иннервация: Длинный грудной нерв.
Подключичный
Подключичная мышца — это небольшая мышца, которая расположена непосредственно под ключицей и проходит горизонтально. Он обеспечивает некоторую незначительную защиту нижележащих сосудисто-нервных структур (например, в случае перелома ключицы или другой травмы).
- Прикрепления : Возникает в месте соединения 1-го ребра и его реберного хряща, вставляясь в нижнюю поверхность средней трети ключицы.
- Функция : закрепляет и прижимает ключицу.
- Иннервация : Нерв, ведущий к подключичной коже.
[старт-клиника]
Клиническая значимость: крыло лопатки
Одно из действий serratus anterior — «прижимать» лопатку к грудной клетке. Если длинный грудной нерв поврежден (и, следовательно, парализована передняя зубчатая мышца), возникает специфический клинический признак.
В таких случаях лопатка больше не прижимается к грудной клетке и выступает из спины.Говорят, что он имеет «крылатый» вид .
Считается, что паралич длинного грудного нерва чаще всего возникает из тракционных травм , когда верхняя конечность сильно растягивается.
Рис. 3. Травма длинного грудного нерва вызывает крылатый вид [/ caption][окончание клинической]
Анатомия, плечо и верхняя конечность, грудные мышцы — StatPearls
Введение
Грудные мышцы — это группа скелетных мышц, которые соединяют верхние конечности с передней и боковой стенками грудной клетки.Эти мышцы, расположенные рядом с регионарной фасцией, отвечают за движение верхних конечностей в широком диапазоне движений. К ним относятся, помимо прочего, сгибание, приведение и внутреннее вращение плечевой кости, стабилизация лопатки, а также подъем и опускание костей грудной клетки. Основные мышцы, участвующие в этих действиях, включают большую грудную мышцу, малую грудную мышцу, переднюю зубчатую мышцу и подключичную мышцу [1].
Строение и функции
Большая грудная мышца составляет основную часть грудных мышц, лежащих под грудью.Он толстый, веерообразный и берет начало в нескольких местах вдоль медиальной и верхней части грудной клетки: передняя часть грудины, ключичная головка, грудной конец 6-го ребра, шесть верхних реберных хрящей и от апоневроза внешней косой мышцы. Все волокна сходятся и заканчиваются плоским сухожилием, входящим в латеральную губу двуглавой борозды плечевой кости. Действия большой грудной мышцы зависят от того, какие части мышцы активированы. Волокна, прикрепляющиеся к ключичной головке, позволяют сгибать плечевую кость, как при поднятии стакана для тоста.Однако мышечные волокна, прикрепляющиеся к головке грудинно-реберного отдела, позволяют выполнять горизонтальное и вертикальное приведение, разгибание и внутреннее вращение верхней конечности. Среди этих движений, характерных для плеча, сокращение мышцы одновременно снижает и отводит лопатку. [2] Существует фасциальное продолжение между фасцией большой грудной мышцы, плечевой фасцией до связок лучевых и сгибающих мышц локтя и запястья. Напряжение большой грудной мышцы может влиять на тонус и функцию мышечных частей верхней конечности и наоборот.
Малая грудная мышца по сравнению с большой грудной мышцей намного тоньше, имеет треугольную форму и расположена ниже большой. Он берет начало от краев третьего-пятого ребер, прилегающих к реберно-хрящевому соединению. Следовательно, волокна проходят вверх и латерально, чтобы войти в медиальную границу и верхнюю поверхность коракоидного отростка. Это имеет решающее значение для стабилизации лопатки за счет ее оттягивания вниз и кпереди от грудной стенки [1].
Передняя зубчатая мышца представляет собой тонкую мышечную пластинку, отходящую от внешней поверхности первого-восьмого ребер и затем переходящую в реберную часть медиального края лопатки.Все части мышцы помогают тянуть лопатку вперед вокруг грудной клетки, обеспечивая антеверсию верхней конечности. Например, когда кто-то наносит удар, иногда называя эту мышцу «большой маховой мышцей» или «мышцей боксера». [3]
Подключичная кость анатомически представляет собой крошечную треугольную мышцу, берущую свое начало от первого ребра и соответствующего переднего хряща. к реберно-ключичной связке. Затем он вставляется в подключичную борозду ключицы. Другими словами, нижняя поверхность средней трети кости.Мышца помогает опускать плечо, а также поднимать первое ребро. Эти действия инстинктивно помогают защитить проходящее под ним плечевое сплетение вместе с подключичными сосудами во время травмы от перелома ключицы [4].
Эмбриология
Ткань скелетных мышц происходит из мезодермы исходных трех зародышевых листков. Отсюда мезодерма затем развивается в параксиальную и латеральную пластинчатую мезодерму. Параксиальная мезодерма, а именно те, что расположены в стволе, разбросаны на отдельные тканевые блоки, известные как сомиты.Эти сомиты, которые сконцентрированы в большей степени, чем дорсолатерально, агрегируются в дерматомиотом и подвергаются индукции в миобласты. [2] Теоретически дифференциация мезодермы для перехода в конечные миобласты происходит за счет модификаций, используемых семейством основных факторов транскрипции Helix-Loop-Helix, в первую очередь через MyoD1. Непрерывная экспрессия факторов транскрипции MyoD необходима для генетической экспрессии генов, участвующих в развитии мышц. [5]
Клетки дерматомиотома подразделяются, и одна из образующихся структур является гипомерами.Гипомеры разделяются на три дополнительных слоя, представляющих внешние межреберные, внутренние межреберные, а также самые внутренние межреберные или поперечную грудную мышцу. Часть миобластов, происходящих из гипомеров, также дает начало грудным мышцам в передней части грудной клетки, включая большую грудную мышцу, малую грудную мышцу, переднюю зубчатую мышцу и подключичную мышцу [6].
Кровоснабжение и лимфатика
Кровоснабжение большой грудной мышцы
- Артериальное кровоснабжение большой грудной мышцы происходит из грудной ветви торакоакромиального ствола.[2]
Кровоснабжение малой грудной мышцы
- Артериальное кровоснабжение малой грудной мышцы также происходит из грудной ветви торакоакромиального ствола. [2]
Кровоснабжение передней зубчатой мышцы
- Артериальное кровоснабжение передней зубчатой мышцы включает боковую грудную артерию, верхнюю грудную артерию (верхнюю половину) и грудодорсальную артерию (нижнюю половину) [3].
Кровоснабжение подключичной кости
- Артериальное кровоснабжение подключичной кости от ключичной ветви торакоакромиального ствола.[7]
Нервы
Иннервация большой грудной мышцы
- Подача нервов большой грудной мышцы осуществляется через латеральный грудной нерв и медиальный грудной нерв. [2]
Иннервация малой грудной мышцы
- Снабжение малой грудной мышцы нервом является функцией бокового грудного нерва и медиального грудного нерва. [1]
Иннервация передней зубчатой мышцы
- Нервное питание передней зубчатой мышцы обеспечивается длинным грудным нервом, отходящим от корешков С5, С6 и С7 плечевого сплетения.[3]
Иннервация подключичной кости
- Подключичный нерв обеспечивает нервное питание подключичной кости. [7]
Мышцы
Мышцы, обсуждаемые в этом разделе, включают волокна, составляющие грудные мышцы:
Pectoralis major
Pectoralis minor
Serratus anterior
Subclavius
Варианты- 1.
- Тан А., Бордони Б. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, грудная клетка, мышцы. [PubMed: 30855905]
- 2.
- Солари Ф., Бернс Б. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 16 августа 2020 г. Анатомия, грудная клетка, большая грудная мышца.[PubMed: 30252247]
- 3.
- Лунг К., Сент-Люсия К., Луи Ф. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 14 ноября 2020 г. Анатомия, грудная клетка, передние зубчатые мышцы. [PubMed: 30285352] ,
- , 4. ,
- , Кавагиси К., Токумине Дж., Лефор А.К. Отношение подключичной мышцы к венозной канюляции ниже ключицы. Anesthesiol Res Pract. 2016; 2016: 6249483. [Бесплатная статья PMC: PMC4761380] [PubMed: 26966432]
- 5.
- Blum R, Dynlacht BD.Роль MyoD1 и модификаций гистонов в активации мышечных энхансеров. Эпигенетика. 2013 август; 8 (8): 778-84. [Бесплатная статья PMC: PMC3883780] [PubMed: 23880568]
- 6.
- Chal J, Pourquié O. Создание мышц: скелетный миогенез in vivo и in vitro . Разработка. 2017 июн 15; 144 (12): 2104-2122. [PubMed: 28634270]
- 7.
- Акита К., Ибукуро К., Ямагути К., Хейма С., Сато Т. Подключичная постикусная мышца: фактор сжатия артериального, венозного или плечевого сплетения? Хирург Радиол Анат.2000; 22 (2): 111-5. [PubMed: 10959678]
- 8.
- Маргаритондо Э., Стилло Ф. [О необычном варианте прикрепления большой грудной мышцы у человека]. Biol Lat. 1968 апрель-июнь; 21 (2): 163-9. [PubMed: 5739864]
- 9.
- Goldman E, Vasan C, Lopez-Cardona H, Vasan N. Односторонняя эктопическая вставка малой грудной мышцы: клиническое и функциональное значение. Морфология. 2016 Март; 100 (328): 41-4. [PubMed: 26525457]
- 10.
- Мартин Р.М., Вьяс Н.М., Седлмайр Дж. К., Виско Дж. Дж.Двусторонняя вариация подключичной мышцы, напоминающая subclavius posticus. Хирург Радиол Анат. Март 2008; 30 (2): 171-4. [PubMed: 18231702]
- 11.
- Сандерс Р.Дж. Рецидивирующий нейрогенный синдром грудной апертуры, подчеркивающий важность синдрома малой грудной мышцы. Эндоваскулярная хирургия Vasc. 2011 Янв; 45 (1): 33-8. [PubMed: 21193463]
- 12.
- Tafti D, Cecava ND. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 20 ноября 2020 г. Польский синдром. [PubMed: 30335292]
- Разрыв сухожилия от плечевой кости (наиболее часто)
- Разрыв на стыке мышцы и сухожилия (мышечно-сухожильное соединение)
- Разрыв в самой мышце живота
- Мышца, отрывающая грудину (очень редко)
- Глубокая инфекция = 10%
- Поверхностная инфекция = 10%
- Послеоперационная жесткость через 3 месяца = 12%
- Частота рецидивов = 20% в целом (выше с аллотрансплантатом и ревизиями)
- Гематома / кровотечение = 2%
anterior thoracic n.: от латерального канатика, снабжает грудные мышцы.
подмышечный №: , отходящий от заднего канатика, снабжает верхнюю часть руки, особенно дельтовидную и малую круглую.
плечевое сплетение: большой комплекс нервов от нижних шейных и верхних грудных (от C5 до T2) сегментов позвоночника. Это нервное сплетение включает:
Верхний, средний и нижний ствол
Передний и задний отдел
Медиальный, латеральный и задний канатики
Нижний и верхний подлопаточный нерв
Мышечный нервЛучевой нерв
Локтевой нерв
Дорсальный лопаточный нерв
Подмышечный нерв
Медиальный нерв
Срединный нерв
- Срединный нерв
- дорсальная лопатка n.: из корешка пятого нерва; снабжает ромбовидные тела.
длинное грудное число: от пятого, шестого и седьмого корня шейки матки; снабжает переднюю зубчатую мышцу. Также называется n. Белла.
нижняя лопатка №: от заднего канатика; питает нижнюю лопатку и большую круглую мышцу.
средний номер: от латерального и медиального канатика; снабжает сгибатели пальца и запястья, кроме четвертого и пятого глубоких мышц и локтевого сгибателя запястья, а также внутренние органы большого пальца, за исключением приводящей мышцы.
мышечно-кожный №: от латерального канатика, кровоснабжает двуглавую мышцу коракобрахиалис, плечевую мышцу и латеральный кожный нерв предплечья.
лучевой номер: от заднего канатика, снабжает трицепс, анконию, супинатор, а также разгибатели кисти и запястья.
suprascapular n .: от верхнего ствола, кровоснабжает надостной и подостной мышцами.
торакодорсальный n.: от заднего канатика, кровоснабжает широчайшую мышцу спины.
ulnar n .: от медиального канатика, снабжает четвертую и пятую глубокую мышцу и локтевой сгибатель запястья, а также внутренние компоненты кисти, включая приводящую мышцу большого пальца, но не другие внутренние компоненты большого пальца.
верхняя подлопаточная мышца: от заднего канатика, кровоснабжает подлопаточную мышцу.
Лечение разрыва грудной мышцы Avon
Грудная мышца — это большая мышца, которая расположена перед грудью и помогает двигать плечом вперед и поперек груди.Грудная мышца делится на большую и малую грудные мышцы. Большая грудная мышца — это более крупная мышца, которая помогает выдвигать руки вперед.
Большая грудная мышца или ее сухожилие, прикрепляющиеся к кости руки (плечевой кости), могут разорваться. Это известно как «разрыв грудной мышцы» или разрыв большой грудной мышцы. Это довольно редко и встречается только у мужчин в возрасте от 20 до 50 лет. Разрыв грудной мышцы может привести к частичному или полному разрыву мышцы.Частичные разрывы встречаются реже, а полный разрыв происходит, когда сухожилие прикрепления мышцы к кости разрывается.
Разрывы грудных мышц чаще всего возникают из-за силовых действий, таких как поднятие тяжестей, особенно во время упражнения на жим лежа. Состояние также может быть результатом таких видов спорта, как футбол, борьба, регби и других травм или несчастных случаев. Эти травмы чаще возникают у пациентов, принимающих стероидные препараты.
При разрыве грудной мышцы возникает внезапная сильная боль и ощущение разрываемости в груди. У вас также может быть боль в предплечье, слабость, синяк, ямочка или образование кармана над подмышечной впадиной.
Первоначальное лечение включает наложение льда и иммобилизацию плеча, руки и груди. Операция часто требуется при полном разрыве сухожилия грудной мышцы. Хирургическое вмешательство обычно не рассматривается при частичных разрывах, разрывах мышц, а также у пожилых пациентов и пациентов с низкой потребностью.Разорванное сухожилие восстанавливают в раннем периоде после травмы, чтобы минимизировать атрофию мышц и рубцевание. Пациенты, перенесшие хирургическое вмешательство, имеют хорошие шансы вернуться к занятиям спортом и активностью высокого уровня. Во время ремонта большие швы накладываются на разорванное сухожилие, а затем эти швы прикрепляются к кости руки с помощью отверстий в кости или анкеров, вставленных в кость.
Разрыв грудной мышцы можно предотвратить, соблюдая определенные инструкции по правильной технике жима лежа.Для правильной техники жима лежа важно ограничить расстояние, на которое опускается штанга, а также сузить хват руками до штанги.
Большая грудная мышца — Physiopedia
Большая грудная мышца — самая поверхностная мышца грудной области. Он большой и веерообразный, состоит из головки грудины и головки ключицы. [1] Большая грудная мышца активна при глубоком или форсированном вдохе, но не на выдохе. [2]
Pectoralis makor состоит из двух головок; ключичная и грудинно-реберная головка:
- Головка ключицы — берет начало от передней поверхности медиальной половины ключицы.
- Грунно-реберная головка — большая из двух головок и происходит от:
- Передняя поверхность рукоятки и тела грудины,
- Передняя поверхность шести верхних реберных хрящей.
- Верхний отдел апоневроза наружной косой мышцы. [2]
Верхние и нижние волокна большой грудной мышцы прикрепляются к гребню большого бугорка плечевой кости. Верхние волокна располагаются на гребне ближе кпереди и каудальнее, а задние волокна скручиваются сами по себе и располагаются более кзади и краниально, чем верхние волокна. [2]
Подача нервов к большой грудной мышце осуществляется из плечевого сплетения. Нерв верхних волокон: боковой грудной нерв, C5,6,7. Нервы к нижним волокнам: латеральный и медиальный грудной нерв, C6, 7,8, T1. [2]
Грудная ветвь торакоакромиальной артерии; перфорирующие ветви внутренней грудной артерии; верхняя и боковая грудные артерии. [3]
При фиксированной исходной точке большой аддукт грудной мышцы вращается медиально и поперечно аддукт руки в плечевом суставе.Он помогает сгибать руку (через ключичную головку) и помогает в разгибании руки (через грудинно-реберную головку) в плечевом суставе. Он опускает плечевой пояс в области ключично-ключичного и грудинно-ключичного суставов. С фиксированной вставкой это может помочь приподнять грудную клетку, как при форсированном вдохе. Считается вспомогательной мышцей вдохновения. При ходьбе с кранч или работе с параллельным брусом это помогает поддерживать вес тела. [2] [4]
Список клинических коррелированных [править | править источник]— синдром Польши [5]
— Chondro-epitrochlearis [6]
Слабость [править | править источник]Верхняя часть большой грудной мышцы :
Уменьшает способность тянуть руку в горизонтальном приведении поперек груди, что затрудняет прикосновение руки к противоположному плечу.Уменьшает силу сгибания плеча и медиального вращения.
Нижняя часть большой грудной мышцы :
Уменьшает силу приведения наклонно к противоположному бедру. Если из положения лежа на спине рука испытуемого расположена над головой по диагонали, будет трудно поднять руку со стола. Субъекту также будет трудно удерживать любой большой или тяжелый предмет обеими руками на уровне талии или около него. [2]
Краткость [редактировать | править источник]Верхняя часть большой грудной мышцы :
Диапазон движений при горизонтальном отведении и боковом вращении плеча уменьшен.Короткая грудная мышца удерживает плечевую кость в медиальном вращении и приведении и, во-вторых, приводит к отведению лопатки от позвоночника.
Нижняя часть большой грудной мышцы:
Углубление плечевого пояса вперед из-за натяжения большой грудной мышцы за плечевую кость часто сопровождается натяжением малой грудной мышцы за лопатку. Диапазон сгибания и отведения над головой ограничен. [2]
- Наблюдение за пациентом, лежащим на спине, положив руки на стол, положив ладони на нижнюю часть живота.Практик наблюдает с головы и отмечает, удерживается ли какое-либо плечо в переднем положении по отношению к грудной клетке. Если одно или оба плеча находятся впереди грудной клетки, грудные мышцы короткие
Триггерные точки
Триггерные точки в большой грудной мышце могут вызывать симптомы, почти идентичные боли, связанной с сердечным приступом или стенокардией. Отмеченная боль от этих триггерных точек ощущается в груди, передней части плеча, по внутренней стороне руки и по внутренней стороне локтя.Они также могут вызывать повышенную чувствительность груди и сосков. [7]
Тест на большую грудную мышцу [редактировать | править источник]Две головки большой грудной мышцы можно исследовать отдельно:
Ключичную головку большой грудной мышцы можно проверить, приведя руку в поперечном направлении к плечевому суставу, преодолевая сопротивление, во время чего ее можно увидеть и пальпировать.
Грудинно-реберную головку petoralis major можно проверить, приведя руку к плечевому суставу, преодолевая сопротивление, при этом ее можно увидеть и пальпировать. [4]
Мощность [редактировать | править источник]Верхняя (ключичная) часть большой грудной мышцы:
Положение: лежа на спине. Экзаменатор крепко держит противоположное плечо на столе. Трицепс удерживает локоть на разгибании. Тест: начиная с вытянутого локтя и плеча, согнутого на 90 градусов и легкого вращения медиально, плечевая кость сводится горизонтально к грудному концу ключицы. Давление: на предплечье в направлении горизонтального отведения.
Нижняя (стернальная) часть большой грудной мышцы:
Положение: лежа на спине. Экзаменатор кладет одну руку на противоположный гребень подвздошной кости, чтобы прочно удерживать таз на столе. Тест: начиная с вытянутого локтя и плеча в сгибании и небольшом вращении медиально, приведение руки наклонно к противоположному гребню подвздошной кости. Давление: на предплечье под углом, в боковом и краниальном направлениях. [2]
Длина [редактировать | править источник]Верхняя (ключичная) часть большой грудной мышцы:
Положение: лежа на спине, колени согнуты, поясница лежит на столе.Тест: Экзаменатор помещает руку испытуемого в горизонтальное отведение, локоть вытянут, а плечо вращается в сторону (ладонь вверх). Нормальная длина: полное горизонтальное отведение с боковым вращением, рука лежит на столе без вращения туловища. В этом положении сухожилие большой грудной мышцы у грудины не должно быть чрезмерно напряженным, даже при максимальном отведении руки, если только мышца короткая, короткая: вытянутая рука не опускается до уровня стола. Ограничения могут быть зарегистрированы как незначительные, умеренные или заметные; измеряется в градусах с помощью гониометра или в дюймах с помощью линейки, чтобы записать количество дюймов между столом и боковым надмыщелком.
Нижняя (стернальная) часть большой грудной мышцы:
Положение: лежа на спине, колени согнуты, поясница лежит на столе. Тест: Экзаменатор помещает руку испытуемого в положение примерно 135 градусов отведения (на уровне нижних волокон) с вытянутым локтем. Плечо будет вращаться в стороны. Нормальная длина: рука опускается на уровень стола, поясница остается плоской на столе. Короткость: выдвинутая рука не опускается до уровня стола. Ограничения могут быть зарегистрированы как незначительные, умеренные или заметные; измеряется в градусах с помощью гониометра или в дюймах с помощью линейки, чтобы записать количество дюймов между столом и боковым надмыщелком. [2]
Укрепление [править | править источник]
Растяжка [редактировать | править источник]
Мануальная терапия [редактировать | править источник]
Варианты большой грудной мышцы, по-видимому, в основном включают степень прикрепления к грудины и ребрам, различия в размерах частей живота, степень разделения грудинно-реберных и ключичных сегментов, слияние ключичных сегментов. волокна с дельтовидной и в перекрестке впереди грудины.Также видно отсутствие грудинно-реберных волокон в большей степени, чем ключичных. [8]
Иногда было замечено, что малая грудная мышца берет свое начало от второго ребра в дополнение к третьему-пятому ребрам. Присоединение сухожилия также может располагаться в направлении клювовидного отростка и в некоторых случаях достигать большего бугорка [9].
Варианты передней зубчатой мышцы включают прикрепление к десятому ребру, а также недостаточное прикрепление к первому ребру. Также были случаи, когда сообщалось, что передняя зубчатая мышца соединяется с поднимающей лопаткой, наружными межреберями или наружной косой мышцей.[3]
Сообщается, что подключичная кость иногда вставляется в клювовидный отросток, а не в ключицу, или даже в ключицы и клювовидный отросток одновременно. [10]
Редко можно найти грудную мышцу (пятое и шестое ребра в реберно-хрящевом соединении) между большой грудной мышцей и малой грудной мышцей; эта полоса мышцы сливается с малой грудной мышцей в вертикальном и латеральном направлении. Он может быть длиной 14 сантиметров и находиться только на одной стороне грудной клетки.У этой редкой разновидности нет названия. (DOI 10.7860 / JCDR / 2013 / 6033.3381.)
Sternalis мышца — это полоса передней и латеральной мышцы к грудины и латеральнее большой грудной мышцы, с ответной реакцией населения от 5 до 8%. Он вставляется на уровне рукно-грудинного сочленения и выходит из грудины руля и имеет миофасциальную связь с грудинно-ключично-сосцевидной мышцей. Его прикрепление довольно разнообразно и не всегда располагается по обе стороны от грудины.Он может иннервироваться боковыми грудными ветвями или межреберными нервами передних ветвей. Грудинная мышца может иметь длину около 9 сантиметров.
Хондрокоракоидная мышца или мышца Вуда — редкий вариант грудных мышц. Он рождается на стороне большой грудной мышцы (с шестого по восьмое ребра), обмениваясь волокнами с наружной косой мышцей и апоневрозом, и продолжается в брюшных мышцах, начиная с клювовидного отростка.
Полоска мышечной ткани, известная как подмышечная дуга, в подмышечной части может сливаться с большой грудной мышцей.
Подключичная мышца может отсутствовать (агенезия) с одной стороны тела. Подключичная мышца представляет собой изменение подключичной мышцы и возникает от первого ребра и движется к лопатке (верхний край), проходя под ключицей. Подключичная мышца также может встречаться нештатно.
Хирургические аспекты
Исходя из своего размера и расположения, большая грудная мышца заслуживает наиболее частого рассмотрения грудных мышц в хирургических ситуациях, чаще всего используется в качестве лоскута для реконструкции других систем из-за большого количества сосудов, приводящих к уменьшению случаи некроза после образования лоскутов.Он продемонстрировал свою эффективность при дефектах челюстно-лицевой области, перерезанных артериях, дефектах основания черепа, а также при глоточно-пищеводных аномалиях [2].
Малая грудная мышца в последнее время рассматривается как объект, представляющий интерес для пациентов, страдающих нейрогенным синдромом грудного выхода из-за компрессии нервного корешка плечевого сплетения, проходящего либо через шею, либо через межлестничный треугольник. Симптомы компрессии нерва у этих пациентов могут проявляться в субкоракоидном пространстве под малой грудной мышцей, что требует тенотомии малой грудной мышцы.Эта процедура влечет за собой отслоение сухожилия малой грудной мышцы для облегчения симптомов [11].
Некоторые хирурги используют полоски передней зубчатой мышцы для эстетического и функционального восстановления лица.
Клиническая значимость
Некоторые патологические процессы, состоящие из аномалий грудных мышц, заслуживают рассмотрения при обследовании пациентов с ограничениями опорно-двигательного аппарата. Среди них синдром Поланда, врожденный односторонний дефицит большой грудной мышцы.Хотя чаще всего возникает при косметических или эстетических жалобах, в некоторых случаях синдром Поланда проявляется сердечно-легочными проблемами, а также декстропозицией и грыжей легких. При физикальном обследовании пациенты также демонстрируют костные и хрящевые нарушения грудной клетки, отсутствие или гипоплазию сосков, асимметрию груди у женщин и сопутствующую гипоплазию малой грудной мышцы, передней зубчатой мышцы, широчайшей мышцы спины и трапециевидной мышцы. При необходимости хирургическое вмешательство может быть использовано для лечения тяжелых случаев; однако практически все случаи протекают бессимптомно, а инвазивные меры применяются только по косметическим показаниям.[12]
Мы должны помнить, что грудные мышцы влияют на подвижность и функциональность плеча. Дисфункция этих мышц может вызвать дефекты и боль в плече.
Малая грудная мышца создает проход между ребрами для прохождения сосудисто-нервной плечевой системы. Его ненормальное напряжение, а также отрицательное влияние на положение лопатки (вверх) и движение плеча может вызвать синдром грудной апертуры.
Прочие вопросы
При пальпации большой грудной мышцы мускулатура доступна рукой между подмышечной впадиной и соском.
При пальпаторном осмотре малую грудную мышцу можно пальпировать, поместив палец в подмышечную впадину и надавив на нее под углом к клювовидному отростку лопатки. Если он болит, мышца спазмирована.
Чтобы пальпировать подключичную мышцу, ищите угол между ключицей и грудиной; если он болит, то мышца может быть в спазме. Эта ситуация означает, что могут возникнуть проблемы с прохождением сосудистой системы и плечевой нервной системы, вызывающие синдром грудного выхода.
Повышение квалификации / Контрольные вопросы
Рисунок
Грудные мышцы. Изображение любезно предоставлено доктором Чайгасаме
Ссылки
Разрыв большой грудной мышцы | ShoulderDoc
Леннард Функ
Большая грудная мышца — очень мощная мышца, образующая грудную выпуклость и.Он перемещает плечо вперед и поперек груди. Она наиболее известна как мышца, которую вы развиваете с помощью упражнения для жима лежа.
Большая грудная клетка прикрепляется к плечевой кости (верхняя кость руки) и делится на две части. Верхняя часть известна как «ключичная головка», а нижняя часть — «стернальная головка», основываясь на том, что они происходят от ключичных и грудинных костей репсективно.
Разрывы большой грудной мышцы становятся все более частым явлением в связи с увеличением числа тренировок с отягощениями в силовых видах спорта.Чаще всего это происходит во время жима лежа и ощущается как болезненный щелчок в передней части плеча и груди. Затем мышца «сжимается» и деформируется. Синяки и отеки — обычное явление.
Большой разрыв левой грудной клетки. Обратите внимание на синяк и асимметричную грудную клетку
Разрыв грудной и ключичной частей большой грудной мышцы с втянутой мышцей, придающей внешнему виду « сгруппированную » поверхность
Большая грудная мышца может порваться / разорваться в следующих частях мышцы:
Лечение:
Большая грудная мышца не важна для нормальной повседневной функции плеча, но важна для активной деятельности.Пациенты, которые хотят вернуться к активным занятиям спортом и физическим упражнениям, скорее всего, выиграют от хирургического вмешательства.
Большой статистический обзор (метаанализ) 112 случаев разрыва большой грудной мышцы, пациенты, перенесшие хирургическое вмешательство, испытали меньшую боль, более высокий уровень силы до травмы и более высокий уровень восстановления активности, чем пациенты, лечившиеся консервативно [ Bak et al. ]. Исследования результатов, сравнивающие консервативное и хирургическое лечение
, показали, что хирургически восстановленные травмы восстановили 97% прочности неповрежденной руки по сравнению с56% у пациентов без операции [ Hanna et al .]
Чем раньше будет проведен ремонт, тем легче будет операция. Небольшие исследования показали, что результаты раннего первичного восстановления обычно превосходят результаты отложенного восстановления [Aarimaa et al. и Бак и др.]. Мои собственные результаты показали отсутствие разницы в результатах между ранним и отложенным прямым ремонтом. [ Shah et al. ЦЭС, 2009 ].
Однако важно помнить, что это необычная травма, и литература в основном основана на отчетах о случаях, небольших сериях и систематических обзорах этих небольших серий.Отсутствуют качественные убедительные доказательства в пользу хирургического и нехирургического лечения, а также раннего и отсроченного ремонта. Результаты в литературе также представлены неоднородно, поэтому их сложно сравнивать.
Если разрыв не подлежит прямому заживлению (т. Е. Массивный, с вовлечением мышечно-сухожильной ткани или хронический), может быть рассмотрена реконструкция. Это делается с помощью трансплантата сухожилия. Я считаю, что аллотрансплантат ахиллова сухожилия является самым прочным и надежным трансплантатом сухожилия, и надежно использую его с 2004 года.Для получения информации об аллотрансплантатах сухожилий щелкните здесь .
Решение о том, какой разрыв грудной клетки и когда нужно восстанавливать, зависит от типа разрыва, его возраста, степени втянутости, требований и требований пациента, а также опыта хирурга.
Обычно я вижу следующие типы:
Острый (<3 месяцев)
— Отрыв сухожилия = восстановление как можно скорее непосредственно до кости
— Мышечно-сухожильный разрыв = я предпочитаю дождаться консолидации рубцовой ткани, а затем укрепить ее. соединение мышцы и сухожилия с помощью специального высокопрочного шовного материала, способствующего заживлению (Orthocord).(Вы не можете восстановить мышцу напрямую, поэтому дождитесь появления фиброзной ткани по обе стороны от разрыва)
— Мышечный разрыв = крайне редко и почти невозможно восстановить, но можно сделать то же самое и укрепить с помощью аллотрансплантата ахиллова сухожилия.
Хронический (> примерно 3 месяцев):
— Отрыв сухожилия — если втягивается латеральнее линии сосков, обычно можно произвести прямое восстановление; если ретракция медиальнее соска требует реконструкции аллотрансплантата ахиллова сухожилия
— Мышечно-сухожильный и мышечный разрыв — восстановление рифов с использованием высокопрочного биологического шва, например, при грыже.
Результаты операции:
Исходя из моего опыта и аудита наших результатов через 12-18 месяцев после операции, результаты ремонта и реконструкции следующие:| Отрыв сухожилия (острый) | Непосредственный ремонт | 80% | 90% | 80% |
| Отрыв сухожилия (хронический) | Непосредственный ремонт | 80% | 90% | 70% |
| Отрыв сухожилия (хронический) | Аллотрансплантат | 50% | 70% | <10% |
| Musculotendon Разрыв (> 6 недель) | Непосредственный ремонт | 75% | 75% | 50% |
| Musculotendon Разрыв (> 6 недель) | Авто / Аллотрансплантат | 50% | 50% | <10% |
Осложнения большой хирургии грудной клетки
Хирургия разрыва большой грудной клетки
Для получения дополнительной информации об операции щелкните здесь (обратите внимание, что на странице есть хирургические фотографии, которые могут оскорбить некоторых зрителей)
Статьи по теме
См. Также:
Штамм большой грудной мышцы — Sports Clinic NQ
Чтобы уменьшить тяжесть травмы, рекомендуется немедленно прекратить участие в соревнованиях.Даже если у вас небольшой частичный разрыв, важно прекратить активность. Если вы продолжите участие и у вас будет полный разрыв, травма будет более серьезной, и, следовательно, на заживление уйдет больше времени. Критический период при лечении штамма большой грудной мышцы — первые 24–48 часов. Это когда кровотечение и отек вокруг травмированной мышцы наиболее активны. Хотя отек является необходимым этапом процесса заживления, слишком сильный отек может замедлить заживление и вызвать дальнейшее повреждение тканей.Чтобы контролировать объем отека и ограничить степень повреждения грудной мышцы, ее нужно как отдыхать, так и обледенять. Лед очень полезен на начальном этапе и помогает уменьшить отек. Обычно 10 минут, 10 минут отдыха, 10 минут каждые 2 часа эффективны и снижают вероятность повреждения нервов от ожога льдом.
В идеале его следует наносить с помощью колотого льда, завернутого во влажную ткань или полотенце. Вы должны продолжать это, пока не обратитесь к специалисту по спортивной медицине, что в идеале должно произойти как можно скорее после травмы (в течение первых двух дней).В первые несколько дней после большого напряжения грудной мышцы не следует заниматься деятельностью, которая увеличивает приток крови к травмированной мышце. К ним относятся горячий душ, растяжение грудных мышц, тепловые растирание, массаж, употребление алкоголя и чрезмерное использование рук. Это может продлить мышечное кровотечение и усилить отек, что приведет к дальнейшей боли и более длительному периоду восстановления. Большинство штаммов грудных мышц заживают без осложнений в течение нескольких недель. Однако часть травм может привести к более долгосрочным последствиям в зависимости от тяжести травмы и степени повреждения.Полные разрывы мышцы редко заживают сами по себе и могут потребовать хирургического вмешательства для воссоединения разорванных концов мышцы. Если полный разрыв не диагностируется и не устранен на ранней стадии, это может продлить ваше выздоровление. Аналогичным образом, при более мелких разрывах восстановление может продлиться, если разрыв не лечится должным образом. Это может привести к натянутой и слабой большой грудной мышце, которая может снова травмироваться, когда вы вернетесь к участию.