Что такое ЧСС? | Polar Россия
ЧСС — полезный инструмент, если вы хотите знать больше о своей производительности в спорте. Когда вы следите за ЧСС во время тренировок, вы можете контролировать их интенсивность.
ЧСС дает точное представление о ваших усилиях, но важно помнить, что на нее влияет множество факторов. Среди них:
Опыт тренировок
У спортсменов с большим опытом аэробных тренировок сердечные мышцы работают эффективнее. Пропускная способность левых желудочков сердца увеличена, сердечные мышцы более сильные, что выражается в повышенном ударном объеме. Повышенный ударный объем приводит к меньшей ЧСС в состоянии покоя, а также к меньшей ЧСС во время тренировки.
Температура
Когда температура повышается, увеличивается и необходимость в охлаждении организма, так что кровь распределяется ближе к поверхности кожи. Для ускорения циркуляции крови сердцу нужно биться быстрее, так что ваша ЧСС растет. Когда же температура воздуха падает, циркуляция крови на поверхности тела и в конечностях замедляется, и сердцу не приходится усиленно работать. И в этом случае ЧСС снижается.
Обезвоживание
Когда вы обезвожены, количество плазмы в крови уменьшается, и сердцу приходится качать кровь быстрее обычного, чтобы донести достаточное количество кислорода и питательных веществ мышцам рук и ног, а также для поддержания нужной температуры тела. Поэтому в случае обезвоживания ваша ЧСС увеличивается.
Измерение ЧСС с Polar
Есть два способа измерить ЧСС с Polar. Первый — использовать монитор сердечного ритма с нагрудным ремнем, который измеряет ЭКГ сердца. В этом случае измерение ЧСС означает отслеживание электрической активности сердца.
Второй — измерять ЧСС оптическим способом, считывая пульс артерий на запястье, с помощью, например, монитора измерения
ЧСС на запястье. В этом случае мы измеряем пульс, вызываемый ударами сердца, т. е. ЧСС.
В этом случае мы измеряем пульс, вызываемый ударами сердца, т. е. ЧСС.
Расчёт пульсовых зон «по науке»
Всё больше людей вовлекаются в спорт: бег, триатлон, плавание и другие виды. Кто-то тренируется для себя, в удовольствие, кто-то хочет достигнуть определенного результата: например, похудеть, повысить работоспособность и скоростно-силовые показатели. И каждый по-своему углубляется в тренировочный процесс.
Как провести время тренировки с максимальной пользой и достичь поставленных целей и задач?
Сейчас можно найти много полезной информации о том, как лучше тренироваться, в каких пульсовых зонах бегать, как питаться и так далее. Спортсмены-любители стали грамотнее в вопросах подготовки. Но в таком потоке информации нужно уметь фильтровать нужную информацию и находить ей применение на практике.
Заведующая отделением функциональной диагностики Клиники спортивной медицины “Лужники”, врач-кардиолог Виктория Гамеева рассказала о расчёте пульсовых зон для бега: что это, для чего они необходимы и как их контролировать.
Что такое пульсовые тренировочные зоны?
Это пределы значений частоты сердечных сокращений (ЧСС) – показателя количества ударов, которые совершает сердце за определенный промежуток времени (как правило, за минуту). Например, есть аэробная зона, в которой происходит сжигание жира – тренировки в её пределах принесут жиросжигающий эффект и грамотное снижение массы тела. Ещё определяют развивающие зоны, которые позволяют добиться увеличения скоростно-силовых показателей спортсмена.
фото: Клиника “Лужники”Расчет пульсовых тренировочных зон
В интернете можно найти таблицы и калькуляторы для расчета пульсовых зон. Сначала вычисляется максимальная ЧСС, затем, на её основании, рассчитываются зоны. Например, формула Робергса-Ландвера: ЧССmax=205.8—(0.685*возраст). Допустим, вам 25 лет, тогда ваш максимальный пульс = 187 ударов в минуту. Однако максимальная ЧСС может отличаться у спортсменов разного уровня.
Эта и подобные формулы номинальны, т.к. расчёт усреднён и не учитывает индивидуальные особенности человека. Ваша сердечно-сосудистая система может испытывать “дискомфорт” при тренировке в не “своих” пульсовых зонах.
Помните, что физическая нагрузка может принести не только пользу, но и вред, особенно если она подобрана неграмотно.
Именно с целью оздоровления, похудения, достижения высоких спортивных результатов необходим правильный расчет тренировочных пульсовых зон. Сделать это можно в медицинской спортивной клинике под контролем докторов: кардиолога и спортивного врача.
Как проводится диагностика?
Как рассчитать пульсовые тренировочные зоны “по науке”? Для этого применяется тредмилл-тестирование (или велоэргометрия) с газоанализом.
Тренировочные планы к марафону и полумарафону. Скачайте и начните подготовку сегодня.
Спортсмен бежит на беговой дорожке (или крутит педали велоэргометра) “до отказа”, т.е. по мере своих физических возможностей (в среднем 15-20 минут). При этом постепенно в ходе тестирования происходит увеличение скорости.
Во время тестирования обязательно мониторится ЭКГ (ЧСС) и непрерывно записывается газоанализ (газообмен). По газоанализу определяется физическая работоспособность спортсмена, его функциональные резервы, работа сердечно-сосудистой системы, момент “закисления” организма, и, конечно, все тренировочные пульсовые зоны спортсмена.
Расчет пульсовых зон определяется по пульсу анаэробного порога, а этот показатель индивидуальный у каждого спортсмена. Он позволяет точно определить значения пульса, в которых лучше тренироваться для увеличения выносливости, скоростно-силовых показателей, работоспособности, для снижения массы тела и жиросжигающего эффекта.
фото: Клиника “Лужники”5 основных тренировочных пульсовых зон
Разминочная зона
Цель разминки – увеличить температуру и кислотность тканей до уровня, оптимального для активности работы ферментов и для повышения тонуса мелких мышц, отвечающих за фиксацию суставов.
Для повышения температуры тела в разминку включайте аэробный бег (ЧСС 70-80% от АнП (анаэробный порог) уд/мин) длительностью 5-10 мин.
После разогрева необходимо направить кровь в ещё неоткрытые артериолы. Закисление основных мышечных групп поможет им раскрыться. Для этого применяются упражнения на растяжку мышц (динамический стретчинг).
Аэробные зоны 2 и 3 (ЧСС 80-95% от АнП уд/мин)
Тренировки в аэробной зоне увеличивают капиллярную сеть в мышечных волокнах и массу митохондриальной системы. Работа выполняется в аэробном режиме, а в качестве субстрата окисления используются в основном углеводы и жирные кислоты. То есть, аэробные зоны используются в качестве зон с жиросжигающим эффектом. Если спортсмен хочет снизить массу тела, жировую прослойку – необходимо подключение именно этих зон.
Упражнения в аэробной зоне в значительной мере интенсифицируют деятельность митохондриальной системы скелетных мыши (окислительных мышечных волокон) и сердечной мышцы, увеличивается их капилляризация, однако существенного прироста АнП, МПК (максимального потребления кислорода) и показателей физической работоспособности она не дает.
Во время тренировок в аэробной зоне главными задачами являются:
- совершенствование техники бега;
- поддержание аэробной мощности мышечных волокон работающих мышц и функциональных возможностей сердечно-сосудистой и дыхательной систем;
- поддержание базовой выносливости.
Развивающие зоны 4 и 5 (ЧСС 95-110% от АнП уд/мин)
Важнейшим фактором в достижении высокого спортивного результата в беге является способность сохранять скорость на последних метрах дистанции. Эта способность зависит от уровня аэробной подготовленности атлета. Увеличение массы митохондрий в мышечных волокнах способствует большему поглощению ионов водорода (молочной кислоты), которые образуются в ходе интенсивных физических нагрузок.
Для устранения ионов водорода (молочной кислоты) и увеличения продолжительности спринтерского упражнения выгодно увеличивать массу митохондрий в мышечных волокнах, подбирая пульсовые значения свыше уровня анаэробного порога.
Применение анаэробной интервальной тренировки три раза в неделю способствует повышению аэробных возможностей спринтеров, а также росту их скоростно-силовых показателей.
Так, точно определив свои индивидуальные тренировочные пульсовые зоны, вы достигнете своей спортивной цели без вреда для организма. Контроль пульса позволяет не только выполнять каждую тренировку в рамках оптимальной эффективности, но и отслеживать восстановление или перетренированность.
Читайте по теме:
Удаленные замеры физиологических параметров – влияние на жизнь и здоровье
Удаленные замеры физиологических параметров – влияние на жизнь и здоровье
1. Здоровье – это сложная система функций и параметров
В человеческом организме непрерывно происходят сложнейшие процессы, многие из которых неподвластны контролю. Но не следует забывать, что большинство неотложных состояний в медицине связано с нарушением функций жизненно важных органов, для выявления которых необходимо знать норму, и отслеживать такие важнейшие показатели жизнедеятельности, как ЭКГ (электрокардиограмма), АД (артериальное давление), ЧСС (частота сердечных сокращений), ПВ (протромбиновое время), ВСР (вариабельность сердечного ритма).
Как правило, типовые медицинские обследования подразумевают разовые замеры и сравнение данных лишь с предыдущими. К тому же, распространено мнение, что расшифровку медицинских показателей должен давать только узкий специалист, а пациентам нет необходимости разбираться в цифрах.
Это утверждение считалось бы обоснованным при отсутствии внезапных, и как будто бы беспричинных смертей: детей – на уроках физкультуры, призывников – во время забегов, спортсменов – на соревнованиях. Вот почему широкое внедрение в клиническую практику общедоступных анализаторов непрерывного домашнего мониторинга позволит получить из простых измерений больше информации, чем получает дипломированный врач, и спасти множество жизней.
В последнее время, помимо устройств для дистанционного мониторинга нейрофизиологических и кардиореспираторных параметров, набирают популярность гаджеты для биохимического контроля. К примеру, у пациентов с сахарным диабетом 1 и 2 типов диагностика порой затруднена, даже при частых замерах уровня глюкозы глюкометром, а, следовательно, адекватное лечение недоступно, что влечет за собой серьезные последствия высоких сахаров или пропущенных гипогликемий, вплоть до состояния комы и смерти.
2. Современные стандарты контроля за здоровьем
По этой причине современные международные стандарты подразумевают именно непрерывный мониторинг с помощью носимых устройств, оснащенных инновационными системами для контроля уровня глюкозы в крови в реальном времени. Приборы состоят из прикрепляемого к телу датчика, передаточного устройства и приемника. Данные замеров в виде графика, демонстрирующего тенденции к повышению или понижению гликемии, передаются через короткие промежутки времени с помощью специальной платформы всем заинтересованным лицам.
Это помогает пациенту действовать: перекусить, чтобы поднять уровень сахара в крови, или вколоть инсулин для избежания гипергликемии, а докторам отслеживать показания с течением времени, выявлять проблемы, вызывающие озабоченность, и своевременно изменять планы лечения.
Некоторые устройства, предназначенные для пациентов с множественной ежедневной инъекционной терапией, даже оснащены прямой интеграцией с инсулиновыми помпами, что в значительной степени облегчает жизнь пациенту и его родным.
Телемедицина, являясь прямым продолжением дистанционной диагностики, экономически целесообразна и доказала свою эффективность. Она обеспечивает возможность диалога на любом расстоянии между врачами ЛПУ и специализированными учреждениями здравоохранения, включая передачу и анализ статической и динамической информации о конкретном пациенте через телекоммуникационные каналы связи, а также дистанционное оказание помощи населению в целях ускорения лечебно-диагностического процесса.
Телемедицинские консультации представлены, в свою очередь, врачебной консультацией (когда специалист консультирует врача с пациентом или без него) и советами населению (предоставлением возможности удаленно консультироваться с врачом), и могут проводиться как в режиме реального времени, так и в «отложенном» режиме. Применение технологий телемедицины особенно оправданно в отношении социально значимых и трудно дифференцируемых заболеваний, диагностика, лечение и прогноз которых представляют значительные трудности, и зачастую сопровождаются ошибками.
3. Будущее телемедицины
Перспективное будущее телемедицины – фитнес-браслеты нового поколения, специально разработанные для персонального дистанционного мониторинга здоровья, пока не могут полноценно заменить врача, но позволяют существенно сократить количество приемов, так как максимально точно и непрерывно отслеживают важнейшие физиологические показатели и могут подать сигнал в случае отклонения от нормы.
Информация высвечивается на экране наручного циферблата, но настоящую функциональность можно получить вкупе со смартфоном, синхронизируясь с простым и понятным программным обеспечением, облачным сервисом и серверами медицинских организаций, обеспечивая тем самым связь и обмен данными с курирующими специалистами для своевременной диагностики, лечения и консультирования, а также со службами, оперативно реагирующими на тревожные сигналы.
Плюс ко всему, на основе анализа активности и показателей пользователя даются квалифицированные советы по оптимизации образа жизни. Таким образом, телемедицинские обследования позволяют не доводить ситуацию до критической, ведь даже живя с установленным диагнозом, можно держать свое здоровье под контролем, чтобы уже имеющееся или только возможное нарушение не застало врасплох в виде внезапного инфаркта.
Частотные характеристики ритма сердца у здоровых лиц по данным холтеровского мониторирования Текст научной статьи по специальности «Клиническая медицина»
УДК 616. 12-008.331.1
12-008.331.1
В. Э. Олейников, А. В. Кулюцин, М. В. Лукьянова, Ю. А. Томашевская
ЧАСТОТНЫЕ ХАРАКТЕРИСТИКИ РИТМА СЕРДЦА У ЗДОРОВЫХ ЛИЦ ПО ДАННЫМ ХОЛТЕРОВСКОГО МОНИТОРИРОВАНИЯ
Аннотация. На сегодня повышение частоты сердечных сокращений (ЧСС) является одним из основных факторов риска сердечно-сосудистой заболеваемости и смертности. Проведено исследование частотных характеристик сердечного ритма у здоровых пациентов с использованием холтеровского монитори-рования. У всех обследуемых определялись офисные и суточные (максимальные, минимальные, средние дневные и ночные) значения ЧСС. Обнаруженные половозрастные особенности сопоставимы с данными международных исследований. Получены достоверные корреляционные связи между офисными, максимальными и средними значениями ЧСС за сутки и возрастом пациентов, а также офисной ЧСС и показателями САД, ДАД и ПД.
Ключевые слова: ЧСС, холтеровское мониторирование ЭКГ, частотные характеристики сердечного ритма.
Abstract. At present, increase of the heart rate is one of the basic risk factors of cardiovascular morbidity and mortality. The authors have carried out an examination of heart rate frequency characteristics in healthy patients with 24-hours ECG monitoring. The examination results of all patients have determined the office and diurnal (maximum, minimum, average daily and average nighttime) heart rate values. The detected sex-age features are comparable with the results of international trials. The authors have obtained reliable correlations between office, maximum, and average values of heart rate for 24-hours and patients age, as well as between office heart rate and SBP, DBP, and PP values.
Key words: heart rate, Holter monitoring of ECG, frequency characteristics of heart rate.
Введение
На протяжении последних лет в медицинской литературе активно обсуждается вопрос о роли частоты сердечных сокращение (ЧСС) в развитии сердечно-сосудистой патологии. Оживление интереса к этому физикальному показателю связано как с появлением лекарственных средств, избирательно урежающих ЧСС (ивабрадин), так и накоплением значительного количества фактических данных о клиническом значении ЧСС, базирующихся на требованиях доказательной медицины. Еще Levine H. J. et al. в 50-е гг. прошлого столетия предположил, что общее число сердечных сокращений на протяжении всей жизни представителя любого биологического вида практически постоянно, а зависимость между частотой сердечных сокращений в покое и ожидаемой продолжительностью жизни носит обратный характер [1].
Большинство крупных рандомизированных клинических исследований двух последних десятилетий рассматривают увеличение ЧСС в состоянии покоя как независимый фактор риска развития сердечно-сосудистых заболеваний и смерти [2-4]. При этом обратная зависимость между частотой ритма сердца в покое и продолжительностью жизни наблюдается как у здоровых лиц обоих полов в различных возрастных группах, так и у пациентов с арте-
риальной гипертензией, метаболическим синдромом, ишемической болезнью сердца и сердечной недостаточностью [5-7]. По данным Фремингемского исследования, увеличение ЧСС в покое ассоциировано с повышением смертности от всех причин (коронарной, внезапной сердечно-сосудистой) вне связи с другими факторами кардиоваскулярного риска [8]. Установлено, что повышенная ЧСС является независимым фактором риска сердечно-сосудистой заболеваемости и смертности в общей популяции [9, 10], а также у пациентов с инфарктом миокарда (ИМ) [11]. Взаимосвязь между снижением ЧСС и смертностью установлена при терапии Р-блокаторами, в особенности у лиц, перенесших ИМ, и пациентов с сердечной недостаточностью [12-14].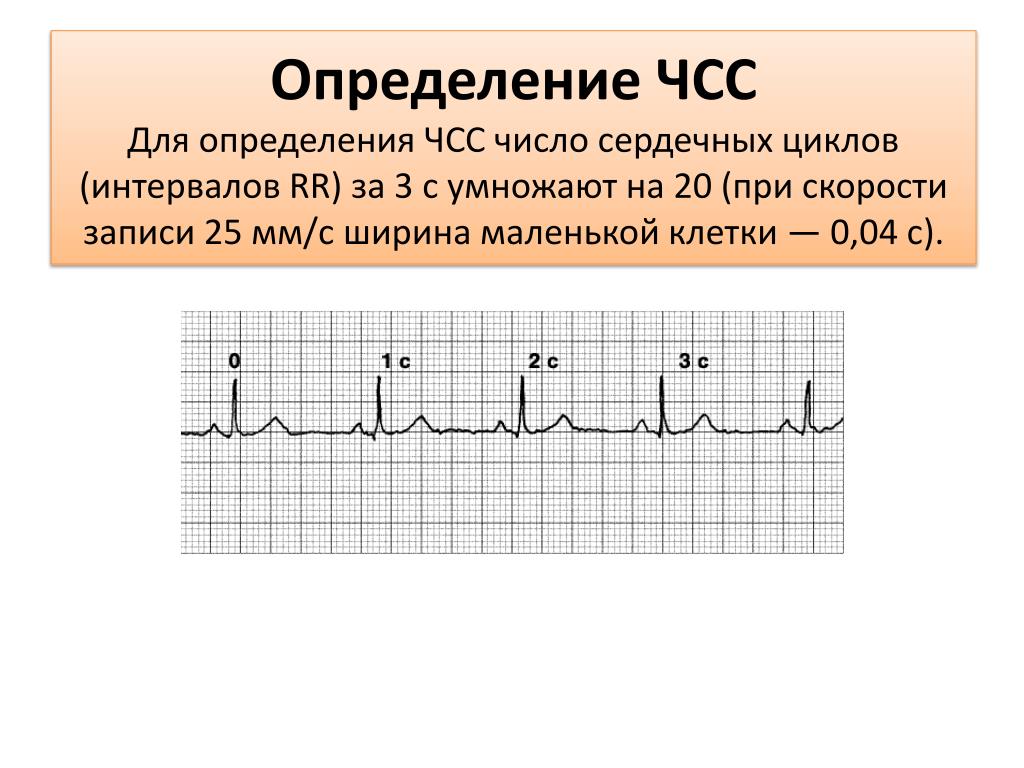
Результаты рандомизированных клинических исследований позволяют предположить, что стойкое повышение ЧСС может играть непосредственную роль в патогенезе коронарного атеросклероза, а данные, полученные в экспериментальных моделях на животных, подтверждают прямой антиатероген-ный эффект снижения ЧСС [15, 16]. Также ЧСС статистически значимо коррелирует с тяжестью и прогрессированием атеросклероза, что выяснилось в исследовании Регекі А. с соавт. при проведении коронарографии у мужчин, перенесших ИМ в молодом возрасте [17, 18]. При уже существующем атеросклерозе увеличение ЧСС приводит к повышению нагрузки на стенку артерии и может спровоцировать разрыв атеросклеротической бляшки [19].
Кроме того, высокая ЧСС коррелирует с частотой возникновения гипертрофии миокарда левого желудочка [20], связана со сниженной васкулярной растяжимостью, повышенной ригидностью артерий и скоростью пульсовой волны — характеристиками, ассоциированными с высоким риском ИМ и кардиальной смерти [21].
И, наконец, высокая ЧСС в покое может свидетельствовать о дисбалансе автономной нервной системы, являясь, в сущности, маркером симпатической гиперактивности [22, 23]. Экспериментально доказано, что колебания тонуса симпатической нервной системы способны привести к снижению порога фибрилляции желудочков и развитию жизнеугрожающих аритмий [24].
Исходя из актуальности клинического значения ЧСС, нами изучены половозрастные особенности частотных характеристик сердечного ритма, их корреляционные взаимосвязи со значимыми антропометрическими и гемоди-намическими показателями при 24-часовом холтеровском мониторировании (ХМ) в выборке здоровых лиц.
Материал и методы исследования
В исследование включено 103 добровольца, у которых отсутствовали жалобы и физикальные данные, указывающие на наличие сердечнососудистых заболеваний и поражение внутренних органов, все имели нормальные цифры артериального давления (АД) и нормальную ЭКГ покоя. Среди обследуемых было 36 (35 %) мужчин и 67 (65 %) женщин в возрасте от 19 до 69 лет, средний возраст в группе — 48 (31; 53) лет. Возраст мужчин не отличался от возраста женщин 43,5 (29; 51) и 48 (33; 53) лет соответственно (р = 0,21).
Среди обследуемых было 36 (35 %) мужчин и 67 (65 %) женщин в возрасте от 19 до 69 лет, средний возраст в группе — 48 (31; 53) лет. Возраст мужчин не отличался от возраста женщин 43,5 (29; 51) и 48 (33; 53) лет соответственно (р = 0,21).
Всем пациентам определяли офисные значения ЧСС и проводили суточное мониторирование ЭКГ с оценкой частотных характеристик сердечного ритма.
Офисные значения ЧСС в покое определяли путем мануального измерения пульса на лучевой артерии в течение 60 с у пациента, находящегося в сидячем положении после 10-минутного отдыха.
24-часовое ХМ выполняли амбулаторно в условиях обычной профессиональной активности. Режим дня не имел отклонений от привычного для каждого индивидуума. Потребление кофе, алкоголя и табака для курильщиков не должно было превышать привычные уровни. Обследуемые не принимали каких-либо лекарственных средств. Использовали систему ХМ «As-troсard Holtersystem Elite» («Медитек», Россия), анализируя записи в полуавтоматическом режиме с ручной обработкой результатов морфологической классификации комплексов QRS и артефактов. Не принимали к рассмотрению зашумленные записи, в которых число артефактов составляло более 5 % от общего количества детектированных сигналов, а также записи продолжительностью менее 20 ч. Окончательные результаты детально редактировали с коррекцией на уровне одиночного комплекса QRS, что позволяло использовать для анализа частотных характеристик ритма только интервалы RR, образованные нормальными желудочковыми комплексами синусового происхождения. По результатам ХМ у всех обследуемых отсутствовали признаки ишемии миокарда, желудочковая и суправентрикулярная эктопическая активность не превышала допустимых значений [25].
В результате анализа 24-часовых записей автоматически получали следующие показатели частоты синусового ритма: ЧССсутки — средняя частота синусового ритма за сутки; ЧСС^ — максимальная частота за 24 ч наблюдения, вычисленная по пяти смежным интервалам RR синусового ритма; ЧССщщ -соответственно минимальная частота синусового ритма за сутки, рассчитанная по пяти смежным интервалам NN. Производили расчет средних значений ЧСС в дневные (ЧССдень) и ночные часы (ЧССночь).
Производили расчет средних значений ЧСС в дневные (ЧССдень) и ночные часы (ЧССночь).
Для обработки полученных данных использовали программу Statistica 6.0 (США). При правильном распределении признака значения представлены в виде средних величин и их стандартных отклонений (М ± SD), для анализа применяли параметрический критерий t-тест Стьюдента. При неправильном распределении значения представлены медианой (Ме) и интерквартильным размахом в виде 25-го и 75-го процентилей (Q25 %; Q75 %). Сравнение групп проводили методами непараметрической статистики — рангового теста Манна-Уитни для связанных групп и критерия Вилкоксона для несвязанных групп. Для исследования корреляционных взаимосвязей применяли коэффициенты корреляции Спирмана и Пирсона [26]. При использовании любых статистических методов и средств анализа статистически значимыми принимали различия при значениях р < 0,05.
Результаты исследования
Оценка частотных характеристик ритма при ХМ включала анализ среднесуточных параметров, средних значений дневной и ночной ЧСС.
Оценка связи показателей ЧСС с возрастом пациентов. С целью определения возрастной зависимости частотных показателей исследуемая выборка здоровых пациентов подверглась делению на 5 групп с шагом в 10 лет. Группа 1 включала 21 пациента 19-30 лет, группа 2 — 17 пациентов 30-40 лет, группа 3 — 21 человека 40-50 лет, в группу 4 вошли 33 пациента 50-60 лет,
в группу 5 — 11 добровольцев старше 60 лет. В табл. 1 представлены частотные характеристики сердечного ритма при офисном измерении и суточном мониторировании в группе здоровых лиц с учетом возраста пациентов.
Таблица 1
Частотные характеристики ритма при офисном измерении и ХМ у обследованного контингента
Возрастная группа Группа 1 (п = 21) Группа 2 (п = 17) Группа 3 (п = 21) Группа 4 (п = 33) Группа 5 (п = 11) Выборка в целом (п = 103)
Средний возраст 25 (24;26) 33 (31;35) 47 (43;48) 53 (51;57) 63 (61;66) 48 (31;53)
Офисная ЧСС 69,2 ± 8,3 68,9 ± 9,8 68,1 ± 10,1 69,3 ± 9,4 66,1 ± 8,6 68,3 ± 10,7
ЧССсут 73,9 ± 8,2 76,8 ± 7,6 74,1 ± 7,5 72,1 ± 6,6 70,2 ± 8,6 73,4 ± 7,3
ЧССдень 76,5 ± 9,1 78,7 ± 8,9 76,1 ± 7,9 73,2 ± 12,0 74,2 ± 8,4 76,0 ± 7,4
ЧСС А’-^’-^ночь 62,9 ± 8,8 66,1 ± 6,9 64,4 ± 8,2 63,3 ± 6,6 61,1 ± 6,0 63,7 ± 7,4
ЧССтш 45 (41;48) 47 (44;51) 49 (43;56) 46 (43;52) 47 (44;51) 47 (43;52)
ЧССтах 136* (123; 150) 138 (124; 141) 134 (125; 144) 131 (125;140) 121 (116;132) 133 (124;144)
Примечание. М — средняя величина; SD — ее стандартные отклонения; Ме -медиана; (025 %;Q75 %) — интерквартильный размах в виде 25-го и 75-го процентилей; * — достоверные отличия значений ЧССшах между группами 1 и 5.
М — средняя величина; SD — ее стандартные отклонения; Ме -медиана; (025 %;Q75 %) — интерквартильный размах в виде 25-го и 75-го процентилей; * — достоверные отличия значений ЧССшах между группами 1 и 5.
При статистической обработке получены достоверные отличия между группой 1 и группой 5 по максимальной ЧСС. По другим частотным показателям ни одна из возрастных групп не отличалась друг от друга и от выборки здоровых лиц в целом.
Зависимость частотных характеристик ритма от пола. Большой практический интерес представляет определение особенностей частотных характеристик ритма сердца у здоровых мужчин и женщин разного возраста. Следует уточнить, что количество обследуемых лиц в каждой сформированной ранее возрастной группе не позволяет получить достоверных данных о половых различиях пациентов. С целью увеличения обрабатываемых массивов частотных показателей у лиц разного пола мы разделили всю выборку здоровых на две большие подгруппы, куда вошли пациенты до 50 и после 50 лет.
По результатам исследования офисные, минимальные и средние значения ЧСС за сутки, средняя ЧСС в периоды бодрствования и сна достоверно отличались только у женщин — ниже в старшей возрастной подгруппе (рис. 1). Различия по офисной ЧСС составили 2 уд/мин (р < 0,01), минимальной ЧСС за сутки — 2 уд/мин (р = 0,04), среднесуточной ЧСС — 4 уд/мин (р = 0,03), среднедневной ЧСС — 5 уд/мин (р = 0,02) и по средней частоте за ночь -4 уд/мин (р = 0,03). У мужчин имелись достоверные отличия лишь по одному частотному показателю — минимальной ЧСС в течение суток, которая составляла на 6 уд/мин больше у лиц мужского пола старше 50 лет (р = 0,003).
Рис. 1. Офисные и суточные значения ЧСС у здоровых женщин по данным ХМ (п = 67)
Примечание. п — количество пациентов, данные достоверны при значениях р < 0,05.
Достоверные гендерные различия по офисной, минимальной суточной и средним значениям ЧСС выявлены как в обследованной когорте в целом, так и в подгруппе лиц до 50 лет. Анализируемые параметры ЧСС были несколько выше у женщин, чем у мужчин, как в период бодрствования, так и во сне. Полученные отличия офисных, средних и минимальных значений ЧСС у здоровых мужчин и женщин в подгруппе от 19 до 50 лет и в целом в исследуемой выборке представлены на рис. 2, 3.
Рис. 2. Офисные и суточные значения ЧСС у здоровых мужчин и женщин в возрасте от 19 до 50 лет
Так, офисная, минимальная суточная и среднесуточная частота ритма у женщин до 50 лет оказалась выше, чем у мужчин того же возраста (р < 0,01,
р < 0,0001 и р = 0,02), средние значения ЧСС в дневные и ночные часы также преобладали у женщин — на 5 (р = 0,03) и 8 уд/мин (р < 0,0001) соответственно.
90
Офис ЧСС ЧСС сутки ЧСС день ЧСС ночь ЧСС мин Мужчины (п=36) ■ Женщины (п = 67)
Рис. 3. Офисные и суточные значения ЧСС у здоровых мужчин и женщин в обследуемой когорте
Среди всего контингента обследуемых выявлены достоверные различия между мужчинами и женщинами по офисной ЧСС (р = 0,02), минимальной суточной частоте (р < 0,0001), по средним значениям за сутки, дневные и ночные часы соответственно (р = 0,04, р = 0,04, р < 0,0001). Другие анализируемые частотные характеристики ритма сердца не имели достоверных отличий по полу ни в обследованной группе в целом, ни в приведенных возрастных подгруппах.
При изучении частотных показателей в когорте обследуемых здоровых лиц обнаружены обратные низкие и умеренные корреляционные взаимосвязи исследуемых показателей с возрастом, а также прямые низкие корреляции со значениями артериального давления. Офисная ЧСС, в отличие от частотных характеристик ритма, определяемых при суточном мониторировании, прямо коррелирует с показателями АД: систолического (г = 0,18; р = 0,04), диастолического (г = 0,24; р = 0,03) и ПД (г = 0,06; р < 0,05). Отрицательные корреляции с возрастом имеют офисная ЧСС (г = -0,48; р < 0,001), максимальные (г = -0,35; р = 0,003) и среднесуточные значения ЧСС (г = -0,24; р = 0,01).
Офисная ЧСС, в отличие от частотных характеристик ритма, определяемых при суточном мониторировании, прямо коррелирует с показателями АД: систолического (г = 0,18; р = 0,04), диастолического (г = 0,24; р = 0,03) и ПД (г = 0,06; р < 0,05). Отрицательные корреляции с возрастом имеют офисная ЧСС (г = -0,48; р < 0,001), максимальные (г = -0,35; р = 0,003) и среднесуточные значения ЧСС (г = -0,24; р = 0,01).
Обсуждение результатов исследования
Сегодня, как и в древние времена, основное внимание практических врачей и большинства научных исследований сконцентрировано на определении офисной ЧСС, определяемой в условиях физического и эмоционального покоя пациента. Это объяснимо простотой определения данного показателя и достаточно высокой клинической значимостью. Однако, по мнению Сор1е й а1. [30], ЧСС, оцениваемая при суточном мониторировании ЭКГ, имеет даже более высокое прогностическое значение, чем фракция изгнания левого желудочка, которая обычно используется в качестве прогностического индекса. В отечественных и зарубежных системах ХМ ЭКГ в рамках анализа частотных характеристик ритма используются показатели минимальной,
средней, максимальной частоты за время мониторирования, в некоторых системах автоматически рассчитывается так называемый циркадный индекс (соотношение средней дневной и средней ночной ЧСС) [25].
Отсутствие достоверных отличий изучаемых частотных показателей между всеми пятью возрастными группами с шагом в 10 лет, возможно, объясняется недостаточным количеством пациентов в отдельных группах. Тогда как при делении когорты обследованных на две подгруппы (до и после 50 лет) были обнаружены достоверные возрастные отличия по большинству частотных характеристик. Полученные нами результаты сопоставимы с данными проводимых ранее исследований, указывающих на зависимость ЧСС от пола и возраста пациентов [27-29]. Большинство авторов констатируют уменьшение ЧСС с годами, что, возможно, объясняется зависимым от возраста снижением чувствительности рецепторов к парасимпатическим влияниям [31, 32]. Регистрируемые нами значения офисной и среднесуточной ЧСС также уменьшаются с возрастом, что соответствует данным, представленным в работе Umetani et al. [27]. Мы ориентируемся на данное исследование при сопоставлении с нашими результатами, поскольку оно выполнено на относительно большой выборке здоровых лиц и имело целью определение границ нормальных значений ЧСС и временных показателей вариабельности сердечного ритма с учетом их возрастных изменений. Следует отметить, что полученные нами средние значения ЧСС в период бодрствования и сна у женщин в исследуемой когорте согласуются с данными, представленными в работах M. Brodsky и Ph. Stein еt al. [28, 29].
Большинство авторов констатируют уменьшение ЧСС с годами, что, возможно, объясняется зависимым от возраста снижением чувствительности рецепторов к парасимпатическим влияниям [31, 32]. Регистрируемые нами значения офисной и среднесуточной ЧСС также уменьшаются с возрастом, что соответствует данным, представленным в работе Umetani et al. [27]. Мы ориентируемся на данное исследование при сопоставлении с нашими результатами, поскольку оно выполнено на относительно большой выборке здоровых лиц и имело целью определение границ нормальных значений ЧСС и временных показателей вариабельности сердечного ритма с учетом их возрастных изменений. Следует отметить, что полученные нами средние значения ЧСС в период бодрствования и сна у женщин в исследуемой когорте согласуются с данными, представленными в работах M. Brodsky и Ph. Stein еt al. [28, 29].
Достоверными половые различия по офисной, минимальной суточной и средним значениям ЧСС оказались как в обследованной когорте в целом, так и в подгруппе лиц до 50 лет, однако в подгруппе пациентов старше 50 лет частотные характеристики ритма у мужчин и женщин достоверно не отличались. Это обстоятельство, очевидно, может указывать на некоторые гормональные особенности регуляции сердечного ритма в репродуктивном периоде [31]. Анализируемые параметры ЧСС несколько выше у женщин, чем у мужчин, как в период бодрствования, так и во сне.
Кроме поиска половозрастных особенностей офисных и суточных показателей частоты сокращений сердца, был проведен корреляционный анализ полученных параметров с возрастом, антропометрическими данными и показателями АД. Достоверная обратная зависимость офисных, максимальных и средних значений ЧСС за сутки от возраста согласуются с общепринятыми данными о снижении ЧСС у пожилых пациентов. С учетом этой особенности производят расчет субмаксимальной ЧСС индивидуально для каждого пациента [33]. Полученные корреляционные связи между офисной ЧСС и показателями систолического, диастолического и пульсового АД согласуются с результатами исследований других авторов [34-36].
Выводы
1. Частотные показатели сердечного ритма, определенные по данным суточного мониторирования ЭКГ у здоровых людей, характеризуются сложной гендерной зависимостью: в возрасте от 19 до 50 лет женский пол ассоциируется со статистически значимым повышением ЧСС во всех циркадных интервалах, тогда как в возрастной группе старше 50 лет отсутствуют половые отличия по ЧСС вследствие снижения частоты сокращений у женщин.
2. Возрастные особенности регуляции сердечного ритма у здоровых людей характеризуется средней по силе обратной корреляционной взаимосвязью между возрастом и ЧСС.
3. Наличие прямой корреляционная зависимости между офисной ЧСС и основными показателями системного артериального давления при отсутствии их взаимосвязи с данным суточного мониторирования отражают реакцию сердечно-сосудистой системы здоровых людей на контакт с медицинским персоналом в момент офисного обследования в медицинском центре.
Список литературы
1. Levine, H. J. Rest heart rate and life expectancy / H. J. Levine // J. Am. Coll. Cardiol. — 1997. — V. 30 (4). — Р. 1104-1106.
2. Palatini, P. Heart cardiovascular risk / P. Palatini, S. Julius // J. Hypertens. — 1997. -V. 15 (1). — Р. 3-17.
3. Palatini, P. High heart rate: a risk factor for cardiovascular death in elderly men / P. Palatini, E. Casiglia, S. Julius, A. C. Pessina // Arch Intern Med. — 1999. — V. 159 (6). — Р. 585-592.
4. Palatini, P. Predictive value of clinic and ambulatory heart rate for mortality in elderly subjects with systolic hypertension / P. Palatini, L. Thijs, J. A. Staessen et al. // Arch Intern Med. — 2002. — V. 162 (20). — Р. 2313-2321.
Thijs, J. A. Staessen et al. // Arch Intern Med. — 2002. — V. 162 (20). — Р. 2313-2321.
5. Goldberg, R. J. Factors associated with survival to 75 years of age in middle-aged men and women / R. J. Goldberg, M. Larson, D. Levy // Arch Intern Med. — 1996. -V. 156. — Р. 505-51.
6. Palatini, P. Heart rate as a risk factor for atherosclerosis and cardiovascular mortality: the effect of antihypertensive drugs / P. Palatini // Drugs. — 1999. — V. 57. — Р. 713724.
7. Fox, K. Heart rate as s prognostic risk factor in patients with coronary artery disease and left-ventricular systolic dysfunction (BEAUTIFUL): a subgroup analysis of a randomized controlled trial / K. Fox, I. Ford, P. G. Steg et al. // Lancet. — 2008. — V. 372. -Р. 817-821.
8. Kannel, W. B. Office assessment of coronary candidates and risk factor insights from the Framingham study / W. B. Kannel // J. Hypertension. — 1991. — V. 9 (Suppl). -Р. 13-19.
9. Ferrari, R. Prognostic benefits of reduction incardiovascular disease / R. Ferrari, S. Censi, F. Mastrorilli, A. Boraso // Eur. Heart J. — 2003. — V. 5 (Suppl. G). — Р. G10-G14.
10. Habib, G. B. Is heart rate a risk faktor in the general population? / G. B. Habib // Dialog Cardiovask Med. — 2001. — V. 6. — Р. 25-31.
11. The predictive value patient swith acute myocardial infarction. SPRINT Study Group. Secondary Prevention Reinfarction Israeli Nifedipine Trial / E. Disegni, U. Goldbourt, H. Reicher-Reiss, E. Kaplinsky, M. Zion, V. Boyko, S. Behar // J. Clin. Epidemiol. —
1995. — V. 48 (10). — Р. 1197-1205.
12. Kjekshus, J. K. Importance determining beta-blocker efficacy long-term infarction intervention trials / J. K. Kjekshus // Am. J. Cardiol. — 1986. — V. 57 (12). — Р. 43F-49F.
Kjekshus, J. K. Importance determining beta-blocker efficacy long-term infarction intervention trials / J. K. Kjekshus // Am. J. Cardiol. — 1986. — V. 57 (12). — Р. 43F-49F.
13. Braunwald, E. Expanding indications for beta-blockers failure / E. Braunwald // N. Engl. J. — 2001. — V. 344 (22). — Р. 1711-1712.
14. Carvedilol Prospective Randomized Cumulative Survival Study Group (2001) Effect carvedilol survivalsevere chronic failure / M. Packer, A. J. Coats, M. B. Fowler et al. // N. Engl. J. Med. — 2001. — V. 344 (22). — Р. 1651-1658.
15. Beere, P. A. Retarding effect of lowered heart rate on coronary atherosclerosis / P. A. Beere, S. Clagov, C. K. Zarins // Science. — 1984. — V. 226. — Р. 180-182.
16. В onaa, K. H. Association between heart rate and atherogenic blood lipid fractions in a population. The Tromso Study / K. H. Вonaa, E. Arnesen // Circulation. — І992. -V. S6. — Р. 394-4G5.
17. Perski, A. Heart correlates with severity of coronary atherosclerosis young postinfarction patients / A. Perski, A. Hamsten, K. Lindvall, T. Theorell // Am Heart J. -19SS. — V. ІІ6. — Р. І369-І373.
1S. Perski, A. Minimum heart rate and coronary atherosclerosis: independent relations to global severity and rate of progression of angiographic lesions in men with myocardial infarction at a young age / A. Perski, G. Olsson, C. Landou et al. // Am Heart J. — І992. -V. І23 (3). — Р. 609-616.
19. Heidland, U. E. Left ventricular muscle mass and elevated heart ratea reassociated with coronary plaque disruption / U. E. Heidland, B. E. Strauer // Circul. — 2001. -V. 104 (І3). — Р. 1477-14S2.
20. Fox, K. Heart rate as s prognostic risk factor in patients with coronary artery disease and left-ventricular systolic dysfunction (BEAUTIFUL): a subgroup analysis of a randomized controlled trial / Fox K., Ford I., Steg P. G. et al. // Lancet. — 2GGS. -V. 372. — Р. S17-S21.
Fox, K. Heart rate as s prognostic risk factor in patients with coronary artery disease and left-ventricular systolic dysfunction (BEAUTIFUL): a subgroup analysis of a randomized controlled trial / Fox K., Ford I., Steg P. G. et al. // Lancet. — 2GGS. -V. 372. — Р. S17-S21.
21. Sa Cunha R. Association between arterial rigidity subjects / R. Sa Cunha, B. Pannier, A. Benetos, J. P. Siche, G. M. London, J. M. Mallion, M. E. Safar // J. Hypertens. — І997. — V. І5 (І2І). — Р. 1423-1430.
22. Palatini, P. Association of tachycardia with morbidity and mortality: pathophysiological considerations / P. Palatini, S. Julius // J. Hum. Hypertens. — І997. -V. іі (і). — Р. І9-27.
23. Festa, A. Heart rate in relation to insulinsensitivity and insulin secretion in nondiabetic subjects / A. Festa, R. J. D’Agostino, C. N. Hales et al. // Diabetes Care. -2000. — V. 23 (5). — Р. 624-62S.
24. Siche, J. P. Heart rate and sympathetic risk / J. P. Siche // An Card Angiol. — 199S. -V. 47. — Р. 404-410.
25. Макаров, Л. М. Холтеровксое мониторирование / Л. М. Макаров. — 2-е изд. -М. : Медпрактика-М, 2003. — 340 с.
26. Реброва, О. Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA / О. Ю. Реброва. — М. : Медиа Сфера, 2003. — 305 с.
27. Umetani, K. 24 hour time domain heart rate variability and heart rate: relations to age and cender over nine decades / K. Umetani, D. Singer, R. McCarty, M. Atkinson // JACC. — І997. — V. 33 (3). — Р. 5І3-52І.
2S. Brodsky, M. Arrythmias documented by 24 hour continuous electrocardiographic monitoring in 50 male medical students without apparent heart diseases / M. Brodsky, D. Wu, P. Penes, Ch. Kanakis, K. Rosen // Am J. Cardiology. — І977. — V. 39. -Р. 390-395.
Brodsky, D. Wu, P. Penes, Ch. Kanakis, K. Rosen // Am J. Cardiology. — І977. — V. 39. -Р. 390-395.
29. Stein, Ph. Differing effects of age on heart rate variability in men and women / Ph. Stein, R. Kleiger, J. Rottman // Am J. Cardiology. — І997. — V. S0 (3). -Р. 302-305.
30. Copie, X. Predictive рover of Increased Heart Rate Versus Depressed Left Ventricular Ejection Fraction and Heart Rate Variability for Risk Stratification After Myocardial Infarction / X. Copie, K. Hnatkova, A. Stanton et al. // J. Am Coll Cardiol. —
І996. — V. 27. — Р. 270-276.
31. Stanley, G. Age and autonomic effects on interrelationships between lung volume and heart rate / G. Stanley, D. Verotta, N. Craft et al. // Am J. Physiol. — І996. — V. 270. -Р. 1S33-1S40.
32. Аронов, Д. М. Функциональные пробы в кардиологии / Д. М. Аронов, В. П. Лупанов. — М. : МЕДпресс-информ. — 2002. — 296 с.
33. Ng, A. V. Age and genger influence muscle sympathetic nerve activity at rest in healthy humans / A. V. Ng, R. Callister, D. G. Johnson, D. R. Seals // Hypertension. -1993. — V. 21. — Р. 498-503.
34. Julius, S. Tachycardia; an important determinant of coronary risk in hypertension /
S. Julius, P. Palatini, S. D. Nesbitt // J. Hypertens. — 1998. — V. 16 (1). — Р. 9-15.
35. Mitchell, G. F. Pulse Pressure and Risk of New-Onset Atrial Fibrillation / G. F. Mitchell, R. S. Vasan, M. J. Keyes et al. // JAMA. — 2007. — Feb. 21. — V. 297. -Р. 709.
36. Benetos, A. Pulse pressure. A predictor of long-term cardiovascular mortality in a French male population / A. Benetos, M. Safar et al. // Hypertension. — 1997. — V. 30. -Р. 1410-1415.
Benetos, M. Safar et al. // Hypertension. — 1997. — V. 30. -Р. 1410-1415.
Олейников Валентин Эливич доктор медицинских наук, профессор, заведующий кафедрой терапии, Медицинский институт, Пензенский государственный университет
E-mail: [email protected]
Кулюцин Алексей Валерьевич
кандидат медицинских наук, доцент, кафедра терапии, Медицинский институт, Пензенский государственный университет
E-mail: [email protected]
Лукьянова Марина Владимировна аспирант, Медицинский институт, Пензенский государственный университет
E-mail: [email protected]
Томашевская Юлия Анатольевна
кандидат медицинских наук, доцент, кафедра терапии, Медицинский институт, Пензенский государственный университет
E-mail: [email protected]
Oleynikov Valentin Elivich Doctor of medical sciences, professor, head of sub-department of therapeutics, Medical institute, Penza State University
Kulyutsin Alexey Valeryevich Сandidate of medical sciences, associate professor, sub-department of therapeutics, Medical institute, Penza State University
Lukyanova Marina Vladimirovna Рostgraduate student, Medical institute, Penza State University
Tomashevskаyа Juliya Anatolyevna Сandidate of medical sciences, associate professor, sub-department of therapeutics, Medical institute, Penza State University
УДК 616. 12-008.331.1 Олейников, В. Э.
12-008.331.1 Олейников, В. Э.
Частотные характеристики ритма сердца у здоровых лиц по данным холтеровского мониторирования / В. Э. Олейников, А. В. Кулюцин, М. В. Лукьянова, Ю. А. Томашевская // Известия высших учебных заведений. Поволжский регион. Медицинские науки. — 2011. — № 2 (18). — С. 107-116.
ВЭМ
Поли-Спектр-Вело
профессиональная стресс-система с велоэргометром «Lode Corival» и беспроводным электрокардиографом «Поли-Спектр-8/EX»
-стресс-тест на велоэргометре с постоянным контролем электрокардиограммы (ЭКГ)
-непрерывная регистрация от 1 до 12 отведений ЭКГ
-возможность записи ЭКГ в системе отведений Франка или Нэба
-отображение на экране выбранного пользователем количества отведений ЭКГ во время всего теста
-отображение на экране динамически усредняемого кардиокомплекса, наложенного со смещением на -усредненную ЭКГ покоя
-отображение на экране во время теста большого количества объективных числовых показателей, -оперативно получаемых с пациента
-отображение на экране во время теста графиков изменения частоты сердечных сокращений (ЧСС), -нагрузки, артериального давления (АД), амплитуды ST
-автоматическое управление велоэргометром
-сохранение в памяти компьютера полной записи ЭКГ во время теста
-возможность автоматического измерения любого выбранного фрагмента ЭКГ
-расчет большого количества эргометрических параметров и индексов по завершении тестирования
-автоматическое формирование протокола исследования
Поли-Спектр-Вело_ТМ
Поли-Спектр-Вело/C
бюджетная стресс-система с велоэргометром «Kettler E3»
-стресс-тест на велоэргометре с постоянным контролем электрокардиограммы (ЭКГ)
-непрерывная регистрация от 1 до 12 отведений ЭКГ
-возможность записи ЭКГ в системе отведений Франка или Нэба
-отображение на экране выбранного пользователем количества отведений ЭКГ во время всего теста
-отображение на экране динамически усредняемого кардиокомплекса, наложенного со смещением на усредненную ЭКГ покоя
-отображение на экране во время теста большого количества объективных числовых показателей, оперативно получаемых с пациента
-отображение на экране во время теста графиков изменения частоты сердечных сокращений (ЧСС), нагрузки, артериального давления (АД), амплитуды ST
-автоматическое управление велоэргометром
-сохранение в памяти компьютера полной записи ЭКГ во время теста
-возможность автоматического измерения любого выбранного фрагмента ЭКГ
-расчет большого количества эргометрических параметров и индексов по завершении тестирования
-автоматическое формирование протокола исследования.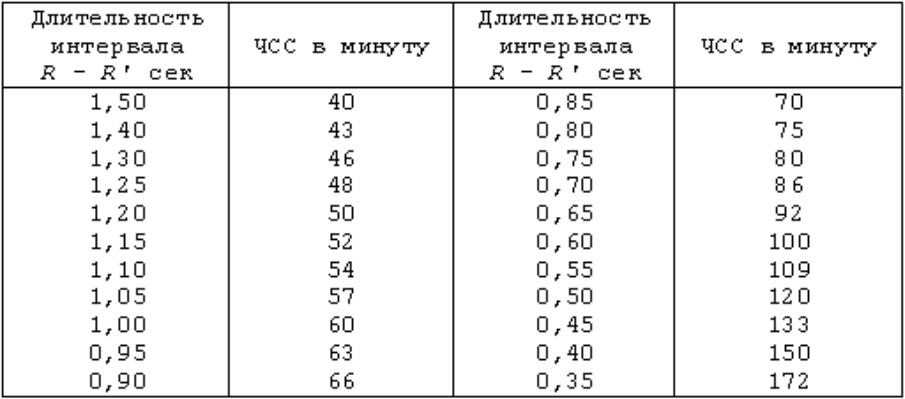 Поли-Спектр-Вело_ТМ
Поли-Спектр-Вело_ТМ
Поли-Спектр-ТМ
комплекс для нагрузочного тестирования на беговой дорожке «Lode Valiant»
-стресс-тест на беговой дорожке (тредмилле) с постоянным контролем электрокардиограммы (ЭКГ)
-непрерывная регистрация от 1 до 12 отведений ЭКГ
-возможность записи ЭКГ в системе отведений Франка или Нэба
-отображение на экране выбранного пользователем количества отведений ЭКГ во время всего теста
-отображение на экране динамически усредняемого кардиокомплекса, наложенного со смещением на усредненную ЭКГ покоя
-отображение на экране во время теста большого количества объективных числовых показателей, оперативно получаемых с пациента
-отображение на экране во время теста графиков изменения частоты сердечных сокращений (ЧСС), нагрузки, -артериального давления (АД), амплитуды ST
-автоматическое управление беговой дорожкой
-сохранение в памяти компьютера полной записи ЭКГ во время теста
-возможность автоматического измерения любого выбранного фрагмента ЭКГ
-расчет большого количества эргометрических параметров и индексов по завершении тестирования
-автоматическое формирование протокола исследования. Поли-Спектр-Вело_ТМ
Эргоспирометр
комплекс для нагрузочного тестирования под контролем ЭКГ с газоанализом
-Эргоспирометрический тест с непрерывной регистрацией от 1 до 12 отведений ЭКГ, измерением дыхательного объема и определением состава выдыхаемого воздуха (O2/CO2)
-Беспроводная передача ЭКГ — запись без помех
-Динамический контроль всех параметров теста на двух мониторах
-Велоэргометр Lode Corival с модулем измерения артериального давления
-Анализ каждого дыхательного цикла в режиме реального времени
Эрго-Спиро
причины, симптомы, диагностика, лечение тахикардии сердца
15 Февраля 2012 г.
Тахикардия: особенности частого сердцебиения
Тахикардия — это состояние, при котором частота сердечных сокращений (ЧСС) превышает 90 ударов в минуту в состоянии покоя. Частота сердечных сокращений подсчитывается на лучевой артерии в состоянии расслабленного покоя, отдых перед измерением ЧСС должен быть не менее 10 минут, перед измерением нельзя принимать крепкий чай, кофе, курить, заниматься спортом.
В ряде случаев повышение частоты сердечных сокращений патологией не является. Каждому из нас знакомо состояние, когда пульс внезапно учащается, а сердце начинает биться чаще. Как правило, такое бывает при волнении или радости, в душных помещениях, во время занятий спортом (бег, плавание и т.д.). Можно ли назвать учащение ЧСС в таких ситуациях тахикардией? Вовсе нет.
Когда учащение пульса – не тахикардия?
- Тахикардия после эмоционального стресса, физической нагрузки, в душном помещении. При повышении температуры тела, например, при простуде, также может наблюдаться тахикардия. Как правило, повышение температуры тела на 1 градус дает увеличение ЧСС на 10 ударов в минуту.
- Тахикардия у здорового человека не сопровождается другими тревожными симптомами: одышка, боль в области сердца, за грудиной, потемнением в глазах, головокружением, обмороком и др.
- Существует понятие максимальной ЧСС для возраста человека. Расчет максимальной ЧСС производится путем вычитания возраста человека из числа 220. Так, для 50-летнего человека максимальный пульс не может превышать 170 ударов в минуту. При тахикардии это правило не работает: максимальная ЧСС не зависит от возраста.
- Пульс самостоятельно приходит в норму через некоторое время, например, после прекращения физической нагрузки. Обычно у здорового человека пульс нормализуется в течение 5 минут. Если по прошествии этого времени пульс продолжает оставаться учащенным или же произошло незначительное урежение, это повод побеспокоиться.

- Ощущение перебоев в работе сердца.
- Тахикардия сопровождается головокружением, окружающие предметы перед глазами могут начать «плыть», двоиться, состояние может сопровождаться обмороком, одышкой даже при незначительной физической нагрузке или в покое.
- Боль в сердце или груди в сочетании с тахикардией – частый признак какого-либо сердечно-сосудистого заболевания.
Симптомы тахикардии
- Учащение ЧСС (основной симптом).
- Боль в сердце или груди, головокружения, обмороки, одышка, нехватка воздуха и т.д.
- У некоторых людей тахикардия может протекать бессимптомно. В таких случаях тахикардия может быть диагностирована только с помощью медицинского обследования.
Причины возникновения тахикардии
- Сердечно-сосудистые заболевания (артериальная гипертония, ревматизм, миокардит, пороки сердца, инфаркт миокарда и др.).
- Курение, злоупотребление алкоголем.
- Употребление в больших количествах кофеиносодержащих напитков.
- Прием некоторых медикаментов.
- Употребление наркотических веществ, обладающих возбуждающим действием на сердечно-сосудистую систему.
- Нарушение баланса электролитов, минеральных субстанций, обеспечивающих проводимость электрических сигналов.
- Повышенная активность щитовидной железы (гипертиреоз) и т.д.
- В случаях, когда причину тахикардии установить не представляется возможным, говорят об идиопатической тахикардии.
Диагностика и лечение тахикардии в ГУТА КЛИНИК
Проводя диагностику тахикардии, необходимо помнить, что тахикардия – не самостоятельное заболевание, а симптом, который может указывать на наличие какого-либо заболевания сердечно-сосудистой системы. Поэтому не следует заниматься самостоятельным лечением тахикардии, необходимо установить точный диагноз и проводить терапию основного заболевания.
Диагностика тахикардии в ГУТА КЛИНИК включает в себя, прежде всего, измерение ЧСС при аускультации (прослушивании сердца), снятие ЭКГ, проведение нагрузочного ЭКГ, а также суточное мониторирование по Холтеру.
Также в зависимости от подозрений врача на конкретное заболевание, ставшее причиной возникновения тахикардии, могут быть назначены дополнительные исследования.
Лечение тахикардии в первую очередь подразумевает лечение основного заболевания, симптомом которого стала тахикардия. Не следует также забывать о профилактике тахикардии и других сердечно-сосудистых заболеваний: ведь, как известно, практически любую болезнь проще предотвратить, чем бороться с ее последствиями.
Лечение тахикардии – это не только классическая медикаментозная антиаритмическая терапия и витаминотерапия, но и отказ от вредных привычек (курение, употребление алкоголя), кофеиносодержащих напитков и сладостей, а также стабилизация эмоционального фона, сбалансированная физическая нагрузка и отдых.
Необходимо помнить, что слишком высокая ЧСС ведет к нарушению циркуляции крови, вследствие чего все органы и ткани не получают достаточное количество кислорода для своего нормального функционирования. В свою очередь, такая ситуация может способствовать не только возникновению ухудшению общего самочувствия, но и развитию патологии почек, мозга, печени и т.д.
Опытные кардиологи ГУТА КЛИНИК в кратчайшие сроки и на самом высоком уровне проведут для Вас диагностику тахикардии и лечение основной причины заболевания.
Наши специалисты используют самое современное европейское диагностическое оборудование экспертного уровня и самые передовые методики лечения сердечно-сосудистых заболеваний самых разных форм и различной степени тяжести.
Доверяя свое здоровье профессионалам, Вы можете быть уверены в отличном результате!
org/Person»> АвторГорбачева Елена Владимировна , Кардиолог, терапевт
Оренбургская областная клиническая больница
Мы рады приветствовать вас на страницах официального сайта нашей больницы!
Государственное автономное учреждение здравоохранения «Оренбургская областная клиническая больница» (ГАУЗ «ООКБ») свыше 140 лет занимает лидирующее место в здравоохранении области. Благодаря деятельности сотрудников нашего учреждения и бережному отношению к традициям, заложенным нашими предшественниками, мы продолжаем повышать качество и эффективность медицинской помощи. Мощная материально-техническая база, высокий кадровый потенциал, использование эффективных методов диагностики и лечения дают возможность оказывать специализированную, в том числе высокотехнологичную медицинскую помощь населению Оренбургской области и других регионов.
Мощность стационара 933 койки. С 2007 года ГАУЗ «ООКБ» входит в перечень учреждений, оказывающих высокотехнологичную медицинскую помощь по федеральным квотам. С 10 января 2013 в нашей больнице работает региональный сосудистый центр на 120 коек, а 1 января 2014 года на базе нефрологического отделения начал работать областной нефрологический центр.
Мощность консультативной поликлиники 600 посещений в смену, приём ведется по 28 специальностям.
Ежегодно в стационарных отделениях больницы лечатся свыше 24 тысяч пациентов.
Кроме того, ежедневно с выездом на места автомобильным и санитарно-авиационным транспортом специалистами отделения экстренной консультативной медицинской помощи оказывается экстренная помощь при осложнённых заболеваниях, травмах, при необходимости производятся оперативные вмешательства.
Из 404 врачей, работающих в больнице, 4 имеют учёную степень доктора медицинских наук, 33 являются кандидатами медицинских наук, высшая квалификационная категория у 159 врачей. Из 719 средних медицинских работников — у 249 высшая квалификационная категории, 26 медицинских сестёр имеют высшее сестринское образование. 7 врачей нашей больницы носят почётное звание «Заслуженный врач Российской Федерации», 6 – почётное звание «Заслуженный работник здравоохранения Российской Федерации». Нагрудным знаком «Отличник здравоохранения» награждены 31 врач и 6 средних медицинских работников. Почётную грамоту Министерства здравоохранения Российской Федерации имеют 32, почётную грамоту Министерства здравоохранения Оренбургской области – 94 работника больницы.
Совместная работа областной клинической больницы и Оренбургского государственного медицинского университета (института, академии) по подготовке медицинских кадров высшего звена имеет более чем 70-летнюю историю. В настоящее время на нашей базе работают пять кафедр ГБОУ ВПО «Оренбургский государственный медицинский университет».
Для подготовки кадров среднего звена на базе учреждения функционируют вечернее отделение и отделение последипломной подготовки специалистов со средним медицинским и фармацевтическим образованием областного медицинского колледжа.
Наше учреждение имеет лицензию на все осуществляемые виды медицинской деятельности, в том числе на работы и услуги при оказании высокотехнологичной медицинской помощи по 14 специальностям.
Мы надеемся, что наш сайт не только поможет вам найти необходимую информацию, но и оставит у вас самые приятные впечатления.
|
Главный врач ГАУЗ «Оренбургская областная клиническая больница» |
|
|
|
|
|
А. В. Редюков |
Калькулятор сердечного ритма
ЭКГ | Формула
С помощью этого калькулятора вы сможете получить частоту сердечных сокращений вашего пациента по ЭКГ. Вам нужно будет только измерить расстояние между двумя пиками зубца R — интервал RR. Вы можете использовать линейку или штангенциркуль и ввести результат в миллиметрах или количестве полей ЭКГ по вашему выбору!
Но помните! Если интервалы RR по крайней мере между двумя комплексами ЭКГ различаются, у вашего пациента может быть аритмия, и наш калькулятор может дать вам ложный результат.Не забудьте это проверить!
Из следующего текста вы узнаете:
как рассчитать пульс с помощью нашего калькулятора или самостоятельно, используя простые для запоминания методы
Метод оценки частоты сердечных сокращений у пациента с аритмией с использованием метода 6-секундной ЭКГ
— это способ использовать наш калькулятор по-другому, чтобы получить ожидаемый интервал RR вашего пациента на основе его или ее сердцебиения.
Обращаем ваше внимание, что использование данного калькулятора ни в коем случае не приравнивается к консультации со специалистом.Если полученный результат вас беспокоит, обязательно посетите врача!
Если вас интересует кардиология, не забудьте заглянуть в наши калькуляторы сердечного выброса и ударного объема!
Расчет ЧСС по ЭКГ
Вам нужно сделать всего несколько шагов, чтобы узнать частоту сердечных сокращений вашего пациента с помощью нашего калькулятора:
- Приобретите линейку или штангенциркуль:
С помощью линейки: измерьте расстояние между двумя пиками зубца R.Зубец R, часть комплекса QRS (представление о деполяризации желудочков), определяется как первое отклонение вверх после зубца P (которое представляет деполяризацию предсердий). Во время измерения старайтесь ставить линейку параллельно горизонтальным линиям на бумаге ЭКГ.
С штангенциркулем: поместите каждый из измерительных наконечников штангенциркуля на пики последующих зубцов R. Затем, не меняя угла между плечами штангенциркуля, поместите один из наконечников на пересечение бумажных линий ЭКГ (горизонтальной и вертикальной), а другой наконечник на той же горизонтальной линии.Подсчитайте количество блоков ЭКГ между наконечниками штангенциркуля. Маленькая коробка соответствует 1 миллиметру, а большая — 5 миллиметрам.
Проверьте длину некоторых других интервалов RR. Если есть отличия, у вашего пациента может быть аритмия! Этот калькулятор не подходит для расчета частоты пульса у пациентов с нерегулярным сердечным ритмом. Для получения дополнительной информации ознакомьтесь с параграфом 6 секундная ЭКГ !
Введите результат вашего измерения в соответствующее поле: интервал RR для длины в миллиметрах, количество ячеек для длины в ячейках.
Если вы выбрали измерение интервала RR в прямоугольниках, выберите тип полей.
Выберите скорость бумаги ЭКГ. Стандартным является 25 мм / с, но иногда предпочтительнее значение 50 мм / с.
Считайте частоту сердечных сокращений ЭКГ в ударах в минуту!
Физиологическая частота пульса в состоянии покоя для взрослых должна составлять от 60 до 100 ударов в минуту . Более медленный пульс называется брадикардией , более быстрый — тахикардия .У детей нормальные диапазоны частоты пульса меняются по мере взросления ребенка. Во время физических нагрузок (например, тренировок) наше сердце бьется быстрее, чтобы мышцы получали достаточно кислорода. Чем больше усилие, тем выше частота пульса. Вы можете проверить свою максимально безопасную частоту пульса с помощью нашего калькулятора максимальной частоты пульса.
Формула сердечного ритма для ЭКГ
Бумага для ЭКГ имеет скорость 25 мм / с (иногда 50 мм / с). Это означает, что расстояние по горизонтальной оси между двумя точками (например, двумя пиками последующих зубцов R) на бумаге ЭКГ соответствует определенной продолжительности.
RR_distance / 25 мм / с = duration_of_RR
Благодаря последнему уравнению вы можете получить продолжительность интервала RR. Осталось только проверить, сколько раз мы можем уместить этот период в минуту. Это формула частоты ЭКГ:
60 с / duration_of_RR = Heart Rate
Правило 300 и 1500
Что делать, если нет Интернета и вы не можете использовать наш фантастический калькулятор сердечного ритма ЭКГ? Как рассчитать пульс в таких условиях? Не волнуйся.У нас есть решение! Вы можете использовать правило 300 или 1500:
С помощью штангенциркуля посчитайте количество больших или маленьких прямоугольников между двумя пиками зубца R.
Разделите 300 на количество больших коробок или 1500 на количество маленьких коробок.
У вас пульс вашего пациента!
6-секундная ЭКГ
В этом разделе вы узнаете, как оценить частоту сердечных сокращений у пациентов с нерегулярным ритмом.Для достижения этой цели вам следует сделать ЭКГ продолжительностью 6 секунд. 6 секунд равны 30 большим коробкам (по 5 мм каждая), как вы увидите в следующем уравнении:
(6 с * 25 мм / с) / 5 мм = 30 больших коробок
Теперь вы можете использовать эти знания, чтобы получить оценку пульса вашего пациента:
Подсчитайте количество зубцов R за 6 секунд или 30 блоков ЭКГ.
Умножьте на 10.
Вы только что оценили частоту сердечных сокращений вашего пациента.Поздравляю!
Калькулятор интервалов RR
Вы можете использовать наш калькулятор иначе, наоборот. Допустим, вы измерили пульс пациента и хотите проверить, соответствует ли он его или ее сердцебиению. К сожалению, вы забыли свой стетоскоп. Вы заказываете ЭКГ и, ожидая результатов, вводите количество ударов в минуту, которое вы ожидаете у пациента после проверки пульса. В конце концов, имея перед собой бумагу для ЭКГ, вам нужно только проверить, соответствует ли длина интервала RR (в миллиметрах или квадратах) на бумаге результатам, полученным с помощью нашего калькулятора.
ЭКГ в отделении неотложной помощи (Proceedings)
Электрокардиограмма или ЭКГ является ценным компонентом медицинского обследования многих собак и кошек. Это также может быть полезным инструментом для наблюдения за пациентами во время госпитализации. Совершенно необходимо, чтобы можно было быстро и точно диагностировать ритм, чтобы можно было провести соответствующее терапевтическое вмешательство.
ЭКГ наиболее ценна, когда используется в сочетании с полным анамнезом и физическим обследованием. Он также часто используется в сочетании с диагностической базой данных, которая может варьироваться в зависимости от клинических условий и предполагаемого дифференциального диагноза.Важно помнить, что отклонения, обнаруженные на ЭКГ, могут быть связаны с сердечно-сосудистыми заболеваниями или заболеваниями, влияющими на другие системы, кроме сердечно-сосудистой.
Как проводить ЭКГПациенты должны лежать на правом боку. При использовании металлической столешницы следует использовать одеяло или подушку для предотвращения артефактов. Обычно к пациенту подключаются 4 отведения. Существует несколько способов прикрепления проводов, но самый простой для записи — использовать провода с зажимом типа «крокодил».Их можно использовать вместе со спиртом или водорастворимым гелем для улучшения проводимости. Поводки должны быть размещены за локтями на передних конечностях и над коленными суставами на задних конечностях.
Отведения электрокардиографа имеют цветовую маркировку: красный, зеленый, черный и белый. Эти цвета соответствуют размещению на пациенте.
Есть несколько пневматических устройств, которые можно использовать, чтобы запомнить, какие цвета каким конечностям соответствуют. Во-первых, если вы думаете, что ведете машину в солнечный день, ваша левая рука высовывается из окна и загорает (черная), а правая рука остается в машине (белая).Ваша правая нога использует тормоз, чтобы остановиться (красный), а газ для движения находится слева (зеленый).
Ваш пациент должен быть максимально спокойным при записи ЭКГ, так как движение, такое как борьба и тремор, может вызвать артефакты.
При готовности к записи ЭКГ необходимо проверить настройки электрокардиографа. Стандартной считается запись отведений I, II, III, AVR, AVL и AVF с чувствительностью 1,0 см = 1,0 мВ и скоростью бумаги 50 мм / сек. Дополнительная запись отведения II может производиться со скоростью 25 мм / сек и называется полосой ритма.Каждое отведение следует записывать в течение нескольких секунд, а полосу ритма — дольше.
После того, как записи сделаны, они должны быть помечены именем пациента и / или номером, временем и датой.
Интерпретация ЭКГЕсть 4 основных шага, которым нужно следовать при оценке ЭКГ. Чрезвычайно важно, чтобы вы последовательно выполняли эти 4 шага, чтобы не допустить ошибок интерпретации.
Шаг 1: Оценить.
Рассчитайте частоту пульса.Приятным аспектом этой процедуры является то, что у вас есть золотой стандарт для сравнения, а именно пульс или частота сердечных сокращений, которые вы можете выслушать на пациенте.
Есть несколько методов расчета частоты пульса. Один из способов — использовать бумагу для ЭКГ с отметками времени. Временные метки выставлены с интервалом в 15 квадратов. Когда ЭКГ запускается со скоростью бумаги 50 мм / сек, каждый большой прямоугольник представляет 0,1 секунды, и поэтому отсчет 30 прямоугольников или между двумя отметками времени составляет 3 секунды. Подсчитав количество комплексов за 3 секунды и умножив на 20 (3 x 20 = 60), вы сможете вычислить количество ударов в минуту.
Другой простой способ — взять ручку стандартного размера. В большинстве случаев длина шариковой ручки Bic® или Paper Mate® составляет 30 коробок. Если скорость бумаги составляет 50 мм / сек, количество комплексов, подсчитанных в этих 30 квадратах, умноженное на 20, даст количество ударов в минуту.
Третий метод расчета частоты сердечных сокращений — это подсчет количества маленьких прямоугольников между двумя R-комплексами. Если скорость бумаги составляет 50 мм / сек, 3000 делятся на количество маленьких квадратов, чтобы вычислить спонтанную частоту сердечных сокращений.
Шаг 2: Ритм.
Оцените, является ли ритм регулярным или нерегулярным. Также важно оценить, проводятся ли комплексы из наджелудочкового или желудочкового фокуса. Как показывает опыт, нормальные комплексы должны быть прямыми и узкими, желудочковые комплексы — широкими и причудливыми. Также следует задать вопрос, есть ли зубец P для каждого комплекса QRS и есть ли комплекс QRS для каждого зубца P.
Шаг 3: Mea.
Это средняя электрическая ось.
MEA определяет основное направление электрической активности в сердце. Нормальный для собаки — 60-90 градусов. Клиническое значение MEA у кошек неизвестно. Существует несколько методов расчета MEA. Первый метод — определить изоэлектрический вывод. Это отведение с таким же примерным положительным отклонением комплекса QRS, что и отрицательное отклонение. Как только это отведение идентифицировано, идентифицируется перпендикулярный отведение. Оценка комплекса QRS как положительного или отрицательного в этом отведении указывает на MEA.
Второй метод включает просмотр всех шести отведений и определение отведения с самым высоким комплексом QRS. Направление отклонения на этом отведении (положительное или отрицательное) — это MEA. Последний метод — исследование отведений I и AVF. Как видно из рисунка выше, эти отведения делят диаграмму на 4 квадранта. Следующий шаг — посмотреть на отведение I и отведение AVF и увидеть, являются ли комплексы QRS отрицательными или положительными в этих отведениях. На нормальном отведении ЭКГ I и AVF будут иметь положительные комплексы QRS.Это означает, что MEA составляет от 0 до 90 градусов. Теперь, если мы сравним размер комплексов QRS в отведении I и отведении AVF, то, что больше, означает, что MEA ближе к этому направлению.
Шаг 4: Измерьте комплексы.
Оцените и измерьте комплексы и интервалы P QRS T. Это когда вы должны знать опубликованные нормальные значения для ширины и высоты всех комплексов.
Зубец P
Зубец P представляет собой деполяризацию предсердий.Продолжительность P-волны указывает время, которое требуется импульсу, чтобы пройти от узла SA к узлу AV. Оценка зубца P должна включать высоту и ширину. Широкий зубец p указывает на увеличение левого предсердия. Высокий зубец p указывает на увеличение правого предсердия.
Интервал PR
Это время, необходимое для прохождения импульса от узла SA до желудочка. Фактически он измеряется как интервал PQ.
Комплекс QRS
Оценка комплекса QRS должна также включать высоту и ширину.По большей части увеличение амплитуды комплекса QRS подразумевает увеличение левого желудочка, в то время как увеличение продолжительности (расширение) QRS предполагает увеличение правого желудочка.
ST сегмент
Измеряется от конца комплекса QRS до зубца T. Сегмент может быть вдавлен или приподнят. На него могут влиять многие факторы, включая сердечные заболевания и электролитные нарушения.
Зубец Т
Зубец Т представляет реполяризацию желудочков.Оценка зубца T в первую очередь основана на размере, и он не должен превышать высоты зубца R.
Интервал QT
Интервал QT измеряется от начала зубца Q до конца зубца T. Этот интервал будет меняться в зависимости от частоты пульса. Он обычно не используется в качестве диагностических критериев у ветеринарных пациентов.
Рекомендуемая литератураEdwards NJ. Справочник Болтона по электрокардиографии собак и кошек.WB Saunders, 1998.
Tilley LP. Основы электрокардиографии собак и кошек. WB Saunders, 1992
HR — Brainsigns
Электрокардиография ( ЭКГ ) — это метод электрофизиологического мониторинга для регистрации электрической активности , связанной с сердечными сокращениями . Между несколькими параметрами и измерениями сигнала ЭКГ , интересным является измерение, связанное с частотой сердечных сокращений , названное Частота сердечных сокращений ( HR ) и измеренная в ударов в минуту ( ударов в минуту ). ).
Частота сердечных сокращений может варьироваться в зависимости от физических потребностей тела , включая потребность поглощать кислород и выделять углекислый газ .
Обычно соответствует импульсу , измеренному в любой периферийной точке человеческого тела. Действия, которые могут спровоцировать изменения, включают физических упражнений , сна , беспокойства , стресса , болезни и приема лекарств .
Нормальный пульс взрослого человека в состоянии покоя колеблется в пределах 60–100 ударов в минуту . Тахикардия — это высокая частота пульса, определяемая как выше 100 ударов в минуту в состоянии покоя . Брадикардия — это медленная частота пульса , определяемая как ниже 60 ударов в минуту в состоянии покоя . Во время сна медленное сердцебиение с частотой около 40–50 ударов в минуту является обычным и считается нормальным явлением. Когда сердце не бьется равномерно, это называется аритмией . Эти отклонения частоты сердечных сокращений иногда указывают на болезнь .
Помимо таких клинических приложений , , психофизиологические исследования выявили взаимосвязь между вариациями пульса и человеческими эмоциональными реакциями .Фактически, частота сердечных сокращений регулируется вегетативной нервной системой (ВНС). В частности, положительных эмоций вызывают реакцию симпатической ветви ( SNS ) вегетативной нервной системы, которая отражается увеличением частоты пульса на на относительно субъективного исходного уровня. Напротив, отрицательных эмоций вызывают реакцию парасимпатической ветви ( PNS ), что на снижает частоту пульса .
Дополнительные исследования выявили взаимосвязь между HR-сигналом и некоторыми психическими состояниями , такими как стресс, сосредоточенное внимание, сонливость и вовлеченность.
В целом, сигнал ЭКГ очень легко записать , поместив двух электродов на грудь или на на обоих запястьях , и использовать для оценки сигнала ЧСС. В качестве альтернативы сигнал ЧСС может быть зарегистрирован с помощью инфракрасных оптических датчиков менее инвазивным способом.В последнее время были разработаны новые коммерческих медицинских устройств , которые становятся все более и более носимыми и модными ( браслетов , часов ), поэтому такая мера может использоваться в каждой исследовательской деятельности в области нейробиологии также без лабораторных условий. .
Частота сердечных сокращений и напряжение — Базовая и прикроватная электрокардиография, 1-е издание (2009 г.)
Базовая и прикроватная электрокардиография, 1-е издание (2009 г.)
Глава 5.Частота пульса и напряжение
Бумага ЭКГ
· Стандартная электрокардиограмма (ЭКГ) записывается со скоростью 25 мм в секунду. Напряжение откалибровано так, чтобы 1 мВ давал вертикальное отклонение 10 мм.
· Бумага для ЭКГ: Бумага для ЭКГ состоит из параллельных вертикальных и горизонтальных линий, образующих небольшие квадраты шириной 1 мм и высотой 1 мм. Каждая пятая строка выделена и темнее других линий, таким образом определяя квадрат большего размера из пяти маленьких квадратов по вертикали и горизонтали.Пример ЭКГ показан на рисунке 5.1.
o Ширина: ширина бумаги ЭКГ представляет время. Каждый миллиметр или один маленький блок эквивалентен 0,04 секунды, потому что ЭКГ записывает со скоростью бумаги 25 мм / секунду. Каждая выделенная строка, содержащая пять маленьких квадратов, соответствует 0,20 секунды.
o Высота: высота соответствует напряжению. Поскольку высота стандартизована для отклонения 10 мм на мВ, каждый маленький квадрат эквивалентен 0,10 мВ.Калибровочный маркер обычно записывается в начале или в конце трассировки в 12 отведениях (рис. 5.1).
Рисунок 5.1: Бумага для электрокардиограммы (ЭКГ). Бумага ЭКГ разделена на маленькие квадраты. Ширина самого маленького квадрата составляет 1 мм, что эквивалентно 0,04 секунды. Высота самого маленького квадрата составляет 1 мм, что эквивалентно 0,10 мВ. При получении ЭКГ в 12 отведениях обычно записывается калибровочный сигнал, так что 1.0 мВ дает отклонение 10 мм. |
Расчет пульса
· Существует несколько методов расчета частоты сердечных сокращений по ЭКГ.
o Использование больших прямоугольников: частоту сердечных сокращений, выраженную в ударах в минуту (уд / мин), можно рассчитать путем подсчета количества больших прямоугольников между двумя зубцами R (рис. 5.2).
· Использование маленьких прямоугольников. Другой метод расчета частоты пульса — это подсчет количества маленьких прямоугольников между двумя зубцами R.Это наиболее точный метод при регулярном и быстром пульсе (рис. 5.3).
o Использование 3-секундных маркеров времени. Третий метод расчета частоты пульса — использование 3-секундных маркеров времени, которые печатаются на верхнем поле листа ЭКГ. Расстояние между отметками времени — 3 секунды. Частота сердечных сокращений рассчитывается путем подсчета количества комплексов QRS в течение 3 секунд и умножения на 20. Первый комплекс является контрольной точкой и не учитывается (рис. 5.4).
o Использование 6-секундных маркеров времени: если пульс нерегулярный или очень медленный (рис. 5.5), выбирается более длинный временной интервал, например, 6-секундный временной маркер или даже 12-секундный временной маркер. Частота сердечных сокращений рассчитывается путем подсчета количества комплексов QRS в пределах 6 секунд и умножения на 10. Если используются 12 секунд, количество комплексов умножается на 5, чтобы получить частоту сердечных сокращений в минуту.
o Не все документы ЭКГ имеют 3-секундные временные шкалы. Однако 3-секундную шкалу времени можно создать, подсчитав 15 больших блоков на бумаге ЭКГ.Точно так же можно создать 6-секундную шкалу времени, подсчитав 30 больших блоков.
o Использование имеющихся в продаже пульсометров: для расчета частоты пульса можно использовать несколько имеющихся в продаже измерителей частоты пульса. Глюкометр помещается на полосу ритма ЭКГ, и частота сердечных сокращений считывается непосредственно с индикатора, как показано на рис. 5.6 и 5.7. Использование стика для измерения пульса — очень удобный способ измерения частоты пульса. К сожалению, они не всегда доступны при необходимости.
o Использование таблицы частоты пульса: если частота пульса нормальная, таблицу частоты пульса можно использовать для расчета частоты пульса. При вычислении частоты пульса удобнее использовать поля большего размера для более медленной частоты пульса, а поля меньшего размера — для быстрой частоты пульса, если частота пульса нормальная. Обратите внимание, что такую же частоту сердечных сокращений можно получить, используя формулу 300, разделенную на количество больших прямоугольников, или 1500, разделенные на количество маленьких прямоугольников, как объяснялось ранее. Если частота сердечных сокращений нерегулярна, как у пациентов с фибрилляцией предсердий, более точной будет 6- или 12-секундная полоса ритма (рис.5.8).
Рисунок 5.2: Расчет частоты пульса с использованием больших квадратов. Частоту сердечных сокращений можно рассчитать по формуле 300 ÷ количество больших квадратов между двумя зубцами R. Таким образом, если между двумя комплексами QRS есть 5 больших квадратов, частота сердечных сокращений составляет 60 ударов в минуту (300 ÷ 5 = 60). |
Рисунок 5.3: Расчет частоты пульса с помощью маленьких квадратов. Используя маленькие квадраты, можно рассчитать частоту сердечных сокращений по формуле 1,500 ÷ количество маленьких квадратов между двумя зубцами R. Таким образом, если между 2 комплексами QRS есть 5 маленьких квадратов, частота сердечных сокращений составляет 300 ударов в минуту (1500 ÷ 5 = 300). |
Рисунок 5.4: Расчет частоты пульса с использованием 3-секундных маркеров времени. На 3-секундной временной шкале есть семь комплексов.Пульс 7 × 20 = 140 ударов в минуту. Обратите внимание, что первый комплекс QRS является точкой отсчета и не учитывается. |
Рисунок 5.5: Расчет частоты пульса с использованием временных маркеров. Поскольку частота сердечных сокращений очень низкая, измеряется более длинный интервал и используются два 3-секундных маркера (6 секунд). На 6-секундной временной шкале четыре комплекса. Таким образом, частота сердечных сокращений составляет 4 × 10 = 40 ударов в минуту. |
Рисунок 5.6: Пульсометр с использованием двух сердечных циклов. Показан пример стержня для измерителя сердечного ритма. Эта палка для измерения пульса использует два сердечных цикла для измерения частоты пульса. Два комплекса QRS измеряются, начиная с контрольной точки, которая обозначена стрелкой на левой стороне индикатора. Частота сердечных сокращений считывается непосредственно с метра и составляет 76 ударов в минуту. |
Рисунок 5.7: Пульсометр с использованием трех сердечных циклов. Этот конкретный измеритель использует три сердечных цикла для расчета частоты сердечных сокращений. Отсчет трех сердечных циклов начинается с контрольной точки, которая находится на левой стороне индикатора. Частота сердечных сокращений считывается непосредственно с метра и составляет 76 ударов в минуту. |
Рисунок 5.8: Определение частоты пульса. Когда ритм является регулярным, частоту сердечных сокращений можно рассчитать, измерив расстояние между двумя комплексами QRS, используя большие прямоугольники (верхняя часть диаграммы) или маленькие прямоугольники (нижняя часть диаграммы). Ящики большего размера удобнее использовать при частоте пульса <100 ударов в минуту, тогда как меньшие поля более точно использовать, когда частота пульса выше и> 100 ударов в минуту. |
Рисунок 5.9: Высокое напряжение. Два набора электрокардиограмм (ЭКГ) были получены от одного и того же пациента, представляющих прекардиальные отведения и полосу ритма II отведения. (A) ЭКГ была записана при нормальной калибровке. Обратите внимание, что амплитуда комплексов QRS очень высока при калибровке, установленной на нормальное стандартное напряжение (10 мм = 1,0 мВ). (B) ЭКГ была записана при половинном стандартном напряжении (5 мм = 1,0 мВ). Обратите внимание, что амплитуда комплексов QRS меньше, ЭКГ менее загромождена, а высоту комплексов QRS легче измерить.Сигналы калибровки записываются в конце каждой трассировки и отмечены стрелками. |
Напряжение ЭКГ
· Напряжение: высота или амплитуда на бумаге ЭКГ представляет напряжение. Калибровочный сигнал обычно печатается в начале или в конце записи в 12 отведениях (рис. 5.9) и стандартизирован так, что 1 мВ дает отклонение в 10 мм. Если комплексы QRS слишком малы (низкое напряжение) или слишком высокие (высокое напряжение), стандартизацию можно соответственно удвоить или уменьшить вдвое, щелкнув переключатель на аппарате ЭКГ.
· Высокое напряжение: напряжение комплекса QRS увеличивается при гипертрофии левого желудочка. Более подробно это обсуждается в главе 7 «Расширение и гипертрофия камеры». Напряжение в прекардиальных отведениях также обычно выше у молодых людей, особенно афроамериканских мужчин, у худых или истощенных пациентов и у пациентов с мастэктомией, особенно левой груди.
· Низкое напряжение: избыток жира, жидкости или воздуха плохо проводит импульсы и уменьшает размер комплексов.Расстояние между сердцем и регистрирующим электродом также влияет на напряжение на ЭКГ. Таким образом, комплексы в отведениях от конечностей меньше, чем комплексы в прекардиальных отведениях, потому что электроды конечностей расположены дальше от сердца. Жидкость вокруг сердца, легких, живота, тела или конечностей, а также ожирение также уменьшают размер комплексов. Низкое напряжение может быть общим или ограничиваться конечностями или лобными отведениями.
o Низкое напряжение в отведениях от конечностей: Низкое напряжение в отведениях от конечностей указывает на то, что ни один комплекс QRS не имеет размеров 5 мм (0.5 мВ) в любом из лобных или конечных отведений. Напряжение в грудных отведениях в норме.
o Общее низкое напряжение: Общее низкое напряжение указывает на то, что ни один комплекс QRS не измеряет 5 мм (0,5 мВ) в отведениях от конечностей и 10 мм (1,0 мВ) в грудных отведениях (рис. 5.10).
Рисунок 5.10: Низкое напряжение с электрическими альтернаторами. Электрокардиограмма в двенадцати отведениях показывает общее низкое напряжение. Обратите внимание, что ни один комплекс QRS не имеет размеров 5 мм в отведениях от конечностей или 10 мм в прекардиальных отведениях.Кроме того, существует также изменение размера комплексов QRS от одного удара к другому из-за электрических альтернаций (стрелки). Наличие большого выпота в перикард подтверждено эхокардиограммой. |
Электрические альтернативы
При электрических альтернансах размер комплексов QRS варьируется от удара к сокращению, как правило, более чем на 1 мм. Пример переменного напряжения комплекса QRS в результате значительного перикардиального выпота показан на рисунке 5.10.
Расчет частоты пульса и измерение напряжения
Результаты ЭКГ
· Частота сердечных сокращений: количество ударов сердца в минуту можно точно подсчитать с помощью ЭКГ.
· Напряжение: напряжение любой волны ЭКГ также можно измерить по ее амплитуде.
Механизм
· Частота сердечных сокращений: комплекс QRS представляет собой активацию желудочков, которая заставляет сердце перекачивать кровь к различным частям тела.Удары сердца в минуту можно подсчитать, пальпируя радиальный пульс, или, точнее, подсчитав количество комплексов QRS на ЭКГ.
· Напряжение. Высота различных комплексов ЭКГ зависит от ряда факторов, которые могут как увеличивать, так и уменьшать их амплитуду. Увеличенная масса желудочков и близость регистрирующего электрода к источнику импульса увеличивают напряжение. С другой стороны, наличие жира, жидкости или воздуха и большее расстояние между источником импульса и записывающим электродом ослабят напряжение на ЭКГ.
Клинические последствия
· Частота сердечных сокращений. Частота сердечных сокращений входит в число основных показателей жизнедеятельности любого пациента. Когда пациент находится на кардиомониторе, частота сердечных сокращений отображается вместе с ритмом ЭКГ. Тепловую интенсивность также можно очень точно получить по записанной ЭКГ. Это можно сделать быстро, измерив расстояние между двумя зубцами R при нормальной частоте сердечных сокращений. Если пульс нерегулярный, для более точного считывания необходима более длинная полоска ритма.Обратите внимание, что частота сердечных сокращений, полученная с помощью ЭКГ, более точна, чем частота пульса, полученная у постели больного, потому что не все импульсы, записанные на ЭКГ, могут быть достаточно сильными, чтобы генерировать сердечный выброс, который прощупывается как пульс, особенно у больных пациентов с гипотензией или при сердечной недостаточности, или когда у пациента нерегулярный ритм. У этих пациентов частота пульса не всегда равна частоте сердечных сокращений.
o Регулярная частота пульса: при частоте <100 ударов в минуту более крупные блоки удобнее использовать.Когда скорость> 100 ударов в минуту, меньшие блоки удобнее и точнее в использовании. Расстояние между двумя комплексами QRS в больших или маленьких прямоугольниках используется для подсчета частоты желудочков, а расстояние между двумя зубцами P — для подсчета частоты предсердий.
§ Большие прямоугольники: частоту сердечных сокращений в минуту можно рассчитать по формуле: 300 ÷ количество больших прямоугольников между двумя зубцами R. Формула основана на следующей информации.
§ Стандартная скорость бумаги ЭКГ = 25 мм в секунду или 1500 мм в минуту.Поскольку одна большая коробка = 5 мм, скорость бумаги ЭКГ составляет 1500 ÷ 5, или 300 больших коробок в минуту.
§ Частота сердечных сокращений в минуту = 300 ÷ количество больших квадратов между двумя комплексами QRS.
§ Маленькие прямоугольники: ЧСС в минуту получается делением 1500 на количество маленьких прямоугольников между двумя зубцами R. Формула получена на основе следующей информации:
§ Стандартная скорость бумаги ЭКГ = 25 мм в секунду или 1500 мм в минуту.
§ Частота сердечных сокращений в минуту = 1,500 ÷ количество маленьких прямоугольников между двумя комплексами QRS.
o Нерегулярная частота сердечных сокращений: при нерегулярной частоте сердечных сокращений (трепетание предсердий или фибрилляция предсердий) следует измерять более длительный интервал, чтобы обеспечить более точную частоту сердечных сокращений. Можно создать 3-секундную шкалу времени, если она не отмечена на полосе ритма. 3-секундный интервал равен 15 большим коробкам.
§ Если используется 3-секундный интервал времени, умножьте количество комплексов QRS на 20.
§ Если используется 6-секундный интервал времени, умножьте количество комплексов на 10.
§ Если используется 12-секундный интервал времени, умножьте количество комплексов на 5.
§ Обратите внимание, что первый комплекс QRS используется в качестве ориентира и не учитывается.
· Напряжение: высокое напряжение на ЭКГ предполагает увеличение массы правого или левого желудочка. Более подробно это обсуждается в главе 7 «Расширение и гипертрофия камеры». Снижение напряжения комплекса QRS происходит, когда передача сердечного импульса на регистрирующий электрод уменьшается, и часто наблюдается у пациентов с ожирением или пациентов с хроническим заболеванием легких, плевральным или перикардиальным выпотом, генерализованным отеком, гипотиреозом или инфильтративным заболеванием. кардиомиопатия, например, при амилоидозе, вызывающая уменьшение количества миоцитов в желудочках и предсердиях.
o Электрические альтернативы: Переменное напряжение комплекса QRS может возникать при значительном выпоте в перикард, который позволяет сердцу маятниково качаться в полости перикарда. Когда сердце приближается к грудной стенке, комплекс QRS становится выше. Когда следующий удар отодвигает его от грудной стенки, комплекс QRS становится меньше. Переменный размер комплекса QRS лучше всего регистрируется в прекардиальных электродах, особенно от V2 до V5, потому что эти отведения находятся ближе всего к сердцу.Электрическая альтернатива из-за выпота в перикард может возникнуть только в том случае, если выпот в перикард достаточно велик, чтобы сердце могло колебаться внутри полости перикарда. Чередование комплекса QRS из-за выпота в перикард — признак тампонады сердца. Электрическая альтернатива может также возникать даже при отсутствии перикардиального выпота, когда наблюдается аномальная проводимость электрического импульса в желудочках, чередующаяся с нормальной проводимостью. Это также может произойти при наджелудочковой тахикардии или при тяжелой ишемии миокарда.Электрические альтернативы могут включать любую волну ЭКГ, включая зубцы P, комплексы QRS и зубцы T.
Рекомендуемая литература
Marriot HJL. Ритм и темп. В кн .: Практическая электрокардиография. 5-е изд. Балтимор: Уильямс и Уилкинс; 1972; 11-15.
Surawicz B, Fisch C. Cardiac alternans: различные механизмы и клинические проявления. J Am Coll Cardiol. 1992; 20: 483-499.
Взаимодействие с другими людьмиВариабельность сердечного ритма — Как анализировать данные ЭКГ
Наше сердце является центральной частью нашей жизни во многих отношениях — мы можем поговорить по душам, приложить руку к сердцу, иметь золотое сердце или изменение взглядов.Хотя ясно, что этот перекачивающий кровь орган важен для того, как мы говорим о мире, он, конечно, также является центральным для нашей физиологии.
Конечно, будет преуменьшением сказать, что сердце имеет решающее значение для нашего благополучия. Но хотя мы часто можем думать о своем сердце в связи с нашим здоровьем, в этих биениях есть гораздо больше, которые могут рассказать более глубокую историю того, кто мы есть.
В последнее время наблюдается рост использования устройств ЭКГ (электрокардиограмма — также известная как ЭКГ, все они одно и то же) и распространение передовых методов, которые предлагают заманчивую возможность новых открытий, когда-то примененных к новым данным.
Хотя ЭКГ в значительной степени мотивирована медицинскими проблемами, она все чаще используется исследователями и исследователями, стремящимися лучше понять физиологическое возбуждение (часто в качестве дополнения к другим биосенсорным методам). Поскольку частота сердечных сокращений связана с активностью вегетативной нервной системы, она является подходящим показателем для изучения того, как мы себя чувствуем.
Конечно, просто записать частоту сердечных сокращений недостаточно, чтобы узнать что-то новое о том, как мы себя чувствуем. Лучшее понимание дает анализ данных.К счастью для исследователей, есть много способов сделать это, но, к сожалению, существует , очень много, способов.
Подробнее: Что такое ЭКГ и как она работает?
Вот почему мы собрали это объяснение некоторых из наиболее распространенных (и не очень распространенных) техник, чтобы максимально использовать данные о частоте пульса и получить глубокое понимание того, как возбуждение связано с нашим опытом.
Содержимое:
Вариабельность сердечного ритма (ВСР)
Одна из первых вещей, которую необходимо знать при понимании сердечного ритма, — это то, что наиболее информативный показатель зависит не только от частоты сердечных сокращений, но и от того, насколько она варьируется .Что часто на первый взгляд противоречит интуиции в этом показателе, так это то, что более высокая вариабельность сердечного ритма (ВСР) (ВСР) на связана с хорошим здоровьем — чем больше ваше сердце подпрыгивает (в определенной степени, конечно), тем вы готовы к действию. . С другой стороны, низкая ВСР связана с плохим здоровьем — это важный предиктор смертности от нескольких заболеваний.
Начало страницы
О чем вам говорит вариабельность сердечного ритма?
Хотя ВСР широко используется в медицине, существуют также аспекты мыслей, эмоций и поведения, которые могут быть получены из данных ВСР.
Читайте блог: Вариабельность сердечного ритма — что это значит для эмоций
Из психологических исследований мы знаем, что ВСР связана со многими факторами. Исследователи обнаружили, что увеличение ВСР связано, среди прочего, с повышенными способностями к самоконтролю, социальными навыками и лучшими способностями справляться со стрессом. Таким образом, приложения явно шире, чем непосредственно медицинские ситуации.
Можно сказать, что общая ВСР является индикатором физиологического стресса или возбуждения, с повышенным возбуждением, связанным с низкой ВСР, и пониженным возбуждением, связанным с высокой ВСР.Таким образом, использование ЭКГ наряду с другими измерениями дает еще один способ изучить, как люди реагируют на различные настройки или стимулы.
Начало страницы
Как рассчитать и проанализировать вариабельность сердечного ритма (3 метода)
Как рассчитывается ВСР, это то, где все может быть сложно. Методы работают по-разному, и результаты каждого из них могут быть несовместимы напрямую, поэтому правильное их применение имеет решающее значение для вашей работы или исследования.
Прежде чем мы дойдем до этого, нужно кое-что знать о том, как выглядит отслеживаемый сигнал ЭКГ.На изображении ниже показан прототип сердцебиения.
Это известно как комплекс QRS, где каждая буква соответствует разной части сердечной деятельности. Важно отметить, что буква «R» комплекса — это область, из которой берутся значения для анализа. Когда у нас есть несколько сердечных сокращений рядом друг с другом, тогда расстояние (в миллисекундах) между каждым «R» определяется как «интервал RR» (или иногда «интервал NN», чтобы подчеркнуть, что сердечные сокращения нормальные).
Одним из основных способов расчета ВСР является использование времени или частоты. В этом контексте методы временной области означают, что используется величина между ударами в течение определенного периода времени, тогда как методы частотной области подсчитывают количество возникающих низко- и высокочастотных биений. Это объясняется далее на изображении ниже.
Степень, в которой частота пульса изменяется в течение установленного периода времени, или степень, в которой она распространяется по разным частотам, будет определять величину ВСР.
Существуют также другие способы анализа данных частоты пульса, включая геометрические и нелинейные методы. Эти методы предлагают новые способы изучения данных, но в настоящее время не так широко используются.
Начало страницы
Методы временной области
Единственным наиболее распространенным способом анализа ВСР является метод временной области, называемый RMSSD. Это среднеквадратическое значение последовательных разностей между каждым сердечным сокращением. Его относительно просто вычислить (что важно для крупномасштабных вычислений), и он обеспечивает надежную оценку ВСР и парасимпатической активности.Как его рассчитать, показано на изображении ниже.
Два других наиболее распространенных метода расчета во временной области, используемых для расчета ВСР, называются SDNN и SDANN. SDNN рассчитывается как стандартное отклонение всех интервалов RR (расстояние между каждым сердечным сокращением или «R» комплекса QRS). SDANN аналогичен, но требует, чтобы вы сначала взяли средний интервал RR из нескольких 5-минутных участков записи, а затем стандартное отклонение.
Методы частотной области
Из методов частотной области часто используются данные, относящиеся к количеству низкочастотных (НЧ) сердечных сокращений (0.От 04 до 0,15 Гц) как показатель активности симпатической нервной системы. Также используются измерения высокой частоты (HF; от 0,15 Гц до 0,4 Гц) и очень низкой частоты (VLF). Частота связана не с частотой пульса как таковой , а с модуляцией ВСР.
Кроме того, соотношение HF и LF (HF / LF) может быть определено, чтобы дать информацию о степени активности симпатической нервной системы, но сила этого явления является предметом споров. Важно отметить, что значения Гц не относятся строго к количеству сердечных сокращений, а относятся к частоте повторения сердечных сокращений.
Начало страницы
Графики Пуанкаре
Одним из наиболее распространенных методов визуализации ВСР является график, называемый графиком Пуанкаре. Названный в честь выдающегося французского математика, график отображает интервалы RR (расстояние между каждым биением сердца) с интервалом RR непосредственно перед ним. Это объясняется ниже.
Таким образом, график Пуанкаре показывает, насколько хорошо каждый интервал RR предсказывает следующий — больший разброс значений будет означать увеличение ВСР, а чем ближе они сгруппированы, тем меньше ВСР.Ниже показаны два примера графиков Пуанкаре: слева показана высокая вариабельность сердечного ритма, а справа — ограниченная вариабельность сердечного ритма.
Используя графики Пуанкаре и другие сложные аналитические методы, можно в дальнейшем количественно оценить ВСР респондентов.
Начало страницы
Анализ и заключение
Хотя приведенные выше методы различаются как по расчетам, так и по исполнению, история, которую они рассказывают, по существу одинакова — количественная оценка ВСР.Результаты каждого метода и теста могут дать информацию о выводах, которые касаются не только нашего благополучия, но и нашего психологического состояния.
Хотя не существует стандартных принятых значений, которые можно было бы использовать для сравнения результатов ВСР, можно посмотреть, как результаты респондентов сравниваются друг с другом. Это измерение также обеспечивает более подходящее сравнение, чем использование ударов в минуту (уд / мин). Пример того, как это может выглядеть, показан на изображении ниже.
Использование ЭКГ с другими измерениями биосенсора может обеспечить более полный способ понимания чьих-либо мыслей, эмоций или поведения.Используя взаимодополняемость каждого датчика для понимания различных аспектов человеческих реакций (например, сочетая анализ выражения лица с ЭКГ, чтобы понять как эмоции, так и возбуждение), можно получить четкую картину того, как кто-то воспринимает мир.
С iMotions легко начать исследование с набора датчиков. После сбора данных ЭКГ их можно легко преобразовать в формат, подходящий для Kubios, что еще больше упростит этапы расширенного анализа.
Среди исследователей Kubios — один из наиболее часто используемых инструментов анализа ВСР. Он предлагает удобный интерфейс с опциями для исправления артефактов сигнала, а также инструмент для подробных отчетов и анализа как во временной, так и в частотной области.
Надеюсь, вам понравилось читать о способах расчета ВСР и о том, как это может помочь в расширении результатов вашего исследования.
Хотите узнать, как iMotions может помочь в исследовании ЭКГ?
Начало страницы
Мониторинг сердечного ритма и электрокардиографии у мышей
Резюме
Большинство текущих исследований сердечно-сосудистой системы включает исследования на моделях мышей, созданных с помощью генной инженерии.Измерение частоты сердечных сокращений играет центральную роль в понимании контроля сердечно-сосудистой системы в нормальных условиях с измененным вегетативным тонусом, наложенным стрессом или болезненными состояниями как у мышей дикого типа, так и у мышей с измененными генами. Электрокардиография (ЭКГ) является «золотым стандартом» с использованием проводной или телеметрической передачи. Кроме того, частота сердечных сокращений измеряется или контролируется по частоте пульса артериального давления или сердечных сокращений, или с помощью пульсовой оксиметрии. Для каждого из этих методов рассматриваются материалы и методы, а также преимущества и ограничения.Однако только прямой мониторинг ЭКГ определит не только точную частоту сердечных сокращений, но и то, является ли сердечный ритм нормальным или нет.
Ключевые слова: мониторинг сердечного ритма, мыши, электрокардиография, ЭКГ
ВВЕДЕНИЕ
С увеличением числа трансгенных линий мышей лечение и оценка патофизиологии сердечно-сосудистой системы изучаются больше, чем это было возможно ранее. Мониторинг и контроль частоты сердечных сокращений являются ключевыми для осмысленной интерпретации результатов.В сознательном состоянии нормальная частота сердечных сокращений мыши колеблется в пределах 500–700 ударов в минуту (уд / мин) в зависимости от времени дня, факторов окружающей среды, а также уровней активности (Kramer et al., 1993; Uechi et al., 1998a; D’Angelo et al., 1997). Мониторинг частоты сердечных сокращений представляет особый интерес, поскольку он часто отражает динамические изменения сердечной функции в ответ на изменения окружающей среды и гемодинамики (Appel et al., 1989). Ранее мы обсуждали методы визуализации, такие как эхокардиография (Gao et al., 2011) и методы мониторинга артериального давления, включая систему хвостовой манжеты, имплантированный катетер, заполненный жидкостью, катетер Millar с твердотельным датчиком давления на конце и имплантированные телеметрические системы (Zhao et al., 2011). Все эти методы позволяют косвенно измерять частоту сердечных сокращений после подсчета количества циклов волн артериального давления или сердечных сокращений за заданное время (). Однако, поскольку эти методы обнаруживают только изменения длины цикла успешных сердечных сокращений и не могут отличить эктопические сокращения от синусовых сокращений, электрокардиограмма (ЭКГ) считается «золотым стандартом» для мониторинга частоты сердечных сокращений.
Расчет частоты сердечных сокращений (ЧСС) (панели C и D) путем подсчета количества волн аортального давления (AOP) (панели A и B) у мыши, находящейся под действием седативного препарата. Стрелки представляют собой инъекции фенилэфрина (PE) для повышения давления и нитропруссида натрия (SNP) для снижения давления. Артериальный барорецепторный рефлекс снижает частоту сердечных сокращений при повышении давления и снижает частоту сердечных сокращений при понижении давления.
Кроме того, как и в случае с артериальным давлением и сердечной функцией, необходимо учитывать влияние анестезии на частоту сердечных сокращений ().Все основные методы, сфокусированные на мониторинге частоты сердечных сокращений в сознании и способные определить источник импульса от сердца, основаны на использовании ЭКГ. В этой статье мы опишем три основных метода, которые используют ЭКГ, такие как неинвазивная система ЭКГ, привязанная ЭКГ и имплантированный телеметрический мониторинг ЭКГ, а также вторичные методы, включающие реализацию пульсоксиметрии и ранее обсужденные методы эхокардиографии и измерения артериальное давление, что также позволяет косвенно оценить частоту сердечных сокращений.Все методы мониторинга ЭКГ позволяют оценить всю электрическую активность сердца в дополнение к предоставлению информации о частоте сердечных сокращений, тогда как измерение артериального давления позволяет оценить только те импульсы, которые приводят к сокращению. С помощью ЭКГ можно определить происхождение электрической активности в сердце, что позволяет отслеживать сердечный ритм и определять вариабельность сердечного ритма, а также нарушения сердечной проводимости. Обсуждаются материалы и методы, необходимые для мониторинга, а также преимущества и ограничения каждого из этих методов.
Таблица 1
Частота сердечных сокращений (ЧСС) у находящихся в сознании и под наркозом мышей
Вариабельность сердечного ритма
Это наблюдаемое изменение во времени от удара к удару является нормальным физиологическим явлением и является результатом изменений в стимуляции синоатриального (СА) узла. . Это изменение частоты сердечных сокращений отражает не только изменение физиологического состояния, объемного статуса и сердечной функции, но также отражает способность животного реагировать как на экологический, так и на физиологический стресс, например, изменения в объемном статусе, артериальном давлении и вегетативном тонусе. .Это изменение между сокращениями лучше всего описать как изменение интервала RR (временной интервал между последовательными зубцами R на ЭКГ; см.), Наблюдаемого на ЭКГ. Некоторые из основных регуляторов этой вариативности биений включают как симпатические, так и парасимпатические эфферентные ветви и барорефлекторную афферентную руку вегетативной рефлекторной системы (Kovoor et al., 2001; Uechi et al., 1998a). Температура тела, стресс, цикл сна, бодрствования и активность животных — все это влияет на вегетативный тонус животного и, таким образом, влияет на изменчивость ритма.Кроме того, снижение вариабельности сердечного ритма указывает на снижение способности человека адаптироваться к стрессу и было связано с повышенной смертностью как от инфаркта миокарда (Bigger et al., 1992; Kleiger et al., 1987), так и от сердечной недостаточности. неудач (Sandercock and Brodie, 2006). Например, увеличение частоты сердечных сокращений с уменьшением вариабельности сердечного ритма наблюдается у трансгенных мышей со сверхэкспрессией сердечного Gsα и считается фактором риска развития кардиомиопатии у этих трансгенных мышей (Uechi et al., 1998а).
Пример телеметрической записи ЭКГ трех мышей одновременно. Типичная ЭКГ мыши содержит зубец P, за которым следует комплекс QRS и зубец T. Расстояние между двумя последовательными зубцами R называется интервалом RR и представляет собой время, необходимое для одного удара, а интервал PR представляет собой время проведения электрической проводимости от предсердий к желудочку. Знак + на ЭКГ представляет собой зубец R.
Сравнение мониторинга сердечного ритма в сознательном и седативном состоянии
Для анестезии или седативного эффекта у мышей доступны различные ингаляционные или инъекционные агенты, либо в качестве пред- и периоперационных анестетиков, либо в качестве седативных средств во время конкретного эксперимента.Как описано в статьях по эхокардиографии и мониторингу артериального давления (Gao et al., 2011; Zhao et al., 2011), влияние анестезии на сердечную функцию, кровеносные сосуды и рефлекторный контроль кровообращения хорошо изучены (Vatner и Браунвальд, 1975; Ватнер и др., 2002). Следовательно, исследования на находящихся в сознании животных предпочтительны, когда это возможно (Kurtz et al., 2005a, b), и если необходимо использовать анестезию, выбор анестетиков имеет особое значение, поскольку разные агенты могут приводить к разной степени вегетативного подавления и подавления сердечного ритма. у мышей () (Erhardt et al., 1984; Odashima et al., 2007; Стипманн, 2007; Ян и др., 2007; Ян и др., 1999). Комбинация кетамина / ксилазина (от 50 до 100 мг / кг / 2,5 мг / кг) посредством внутрибрюшинной (IP) или внутримышечной (IM) инъекции обеспечивает приблизительно 30 минут удовлетворительной анестезии. При увеличении ксилазина с 2,5 мг / кг до 10 мг / кг продолжительность анестезии увеличивается до 40 минут (Xu et al., 2007). Следует соблюдать осторожность при использовании ксилазина, поскольку он является сильнодействующим респираторным депрессантом. Следовательно, если необходимо повторное дозирование, следует использовать только кетамин (1/2 первоначальной дозы).Однако из-за более выраженного подавления сердечного ритма смесь кетамин / ксилзин менее желательна для острых экспериментов. Трибромэтанол (Avertin®) 2,5%, 290 мг / кг IP, является предпочтительным агентом для острых экспериментов из-за его способности поддерживать более физиологическое артериальное давление (АД) и частоту сердечных сокращений по сравнению с коктейлем кетамина / ксилазина. Однако у авертина относительно более короткий период полураспада и он требует частого повторного дозирования. В качестве альтернативы, пентобарбитал (40–85 мг / кг внутрибрюшинно) обеспечивает более стабильную продолжительность анестезии, составляющую 20–60 минут, и частота сердечных сокращений под этой анестезией выше.
Три основных метода ЭКГ для сознательного мониторинга сердечного ритма у мышей
ЭКГ — это поверхностная запись электрических токов, проходящих через сердце, и представляющая электрическую активность, связанную с каждым сокращением сердца. ЭКГ позволяет визуализировать электрическое состояние сердца. Типичная ЭКГ содержит зубцы P, QRS и T, представляющие сокращение предсердий (P), сокращение желудочков (QRS) и релаксацию желудочков (T), причем время между этими волнами отражает время между каждым из этих компонентов ().Поскольку, как правило, зубцы R представляют собой не только наиболее отчетливую форму волны с наибольшим перепадом напряжения от базовой линии, но и наиболее легкие для автоматизированной системы для обнаружения с высокой точностью, обычно время между двумя зубцами R считается временем одного удара. Цифровое считывание частоты сердечных сокращений генерируется путем прохождения записанных сигналов ЭКГ через усилитель, а усиленный сигнал затем анализируется кардиотахометром, где синхронизирующее устройство запускается первой пульсовой волной и останавливается следующей, что позволяет производить расчет. частоты сердечных сокращений.В качестве альтернативы сигнал обрабатывается программным обеспечением для анализа данных. В любом случае частота пульса отображается в виде цифровых данных в ударах в минуту. Важно отметить, что хотя измеренная электрическая активность обычно соответствует сокращению кардиомиоцитов, меньшая электрическая активность наблюдается в случаях сильного шока с низким перфузионным давлением.
КОММЕНТАРИЙ
Общие сведения
Мониторинг частоты сердечных сокращений мыши является центральным для фенотипирования мышей и определения патофизиологии сердечно-сосудистой системы мышей.Было показано, что различные генетически измененные модели мышей имеют либо заметно более высокую, либо более низкую исходную частоту сердечных сокращений () (D’Angelo et al., 1997; Peter et al., 2007; Uechi et al., 1998b), что позволяет определить исходную частоту сердечных сокращений. оцените важную переменную для фенотипирования. Дополнительным измерением различий в частоте сердечных сокращений является разница в вариабельности сердечного ритма. Колебания частоты сердечных сокращений отражают не только сердечную функцию, но и способность животного реагировать на физиологический стресс и стресс окружающей среды, такой как изменение объема, артериального давления и вегетативного тонуса.Для мониторинга сердечно-сосудистой функции и физиологии были разработаны и описаны различные методы. Здесь мы обсуждаем три основных метода ЭКГ, а также другие вторичные методы, такие как пульсоксиметрия, эхокардиография и анализ формы волны артериального давления для определения частоты сердечных сокращений у мышей (см. Ниже).
Таблица 2
Базовая частота сердечных сокращений трансгенных мышей
Прошло более века с тех пор, как Уильям Эйнтховен впервые описал использование поверхностных электродов для регистрации электрической активности сердца и генерации первой ЭКГ (Rivera-Ruiz et al., 2008). С тех пор ЭКГ использовалась для мониторинга электрической активности сердца на различных моделях млекопитающих. Поскольку зубцы R представляют собой наиболее отчетливые формы волн, их легче всего обнаружить с помощью автоматизированной системы с высокой точностью. Усиленные сигналы ЭКГ анализируются либо кардиотахометром, либо коммерчески доступным программным обеспечением, где частота сердечных сокращений определяется путем вычисления времени между двумя последовательными зубцами R.
Как правило, все три основных метода включают анализ функции ЭКГ путем использования поверхностных электродов для контроля электрической активности сердца.Наблюдая за этой электрической активностью, частота сердечных сокращений вычисляется с предположением, что каждый из наблюдаемых электрических импульсов приводит к сердечному циклу сокращения. Однако в случаях сильного шока и пульса гипоперфузии наблюдается меньшая электрическая активность. Основным преимуществом ЭКГ является ее способность оценивать всю электрическую активность сердца, тогда как измерение артериального давления оценивает только те импульсы, которые приводят к сокращению. Мониторинг ЭКГ позволяет идентифицировать аритмию и аритмогенную электрическую активность.Путем определения источника сердечной электрической активности можно идентифицировать те сердечные сокращения, которые происходят в узле SA, и эта информация необходима для определения вариабельности сердечного ритма.
Неинвазивная система ЭКГ
Использует узкую платформу с тремя электродами размером с лапу, где поддерживается контакт между тремя лапами мыши и электродами. Электрический сигнал между этими тремя электродами записывается, и полученная ЭКГ используется для анализа частоты сердечных сокращений.
Система привязанной ЭКГ
Эта система вставляет четыре электрода на спину мышей, которые проходят под кожей к четырем конечностям и выводятся через средний разрез лопатки. Эти провода подключаются к усилителю, и полученные сигналы ЭКГ затем используются для анализа сердечного ритма.
Радиотелеметрическая система ЭКГ
Эта система является золотым стандартом для сознательного мониторинга частоты сердечных сокращений. Типичная радиотелеметрическая система мыши для мониторинга ЭКГ содержит два электрических провода ЭКГ, подключенных к радиопередатчику.После имплантации сигнал ЭКГ передается по беспроводной сети на приемно-регистрирующие устройства для анализа сердечного ритма с помощью имеющегося в продаже программного обеспечения. Для получения подробной справочной информации по каждому из отдельных методов ЭКГ, а также по пульсоксиметрии, пожалуйста, обратитесь к основным протоколам.
Вторичные методы для мониторинга частоты сердечных сокращений у мышей
Эхокардиография, система контроля артериального давления в хвостовой манжете, имплантированный катетер, заполненный жидкостью, катетер с твердотельным датчиком давления Millar с наконечником и имплантированная телеметрическая система — все это может использоваться для определения сердца частота сердечных сокращений с помощью программного обеспечения для компьютерного анализа или кардиотахометра, при этом частота сердечных сокращений определяется путем измерения времени, необходимого для каждого из циклов волн артериального давления или сердечных сокращений, таким образом создается отслеживание сердечного ритма ().
Эхокардиография
Что касается эхокардиографии, частота сердечных сокращений определяется либо путем анализа изображений в M-режиме, либо с использованием одновременных записей ЭКГ. Поскольку расстояние за время является известной переменной, с помощью маркировки систолического или диастолического пика на изображениях в M-режиме или пика зубца R на ЭКГ расстояние между пиками рассчитывается программным обеспечением для анализа изображений. Эти точки данных затем импортируются в программное обеспечение для анализа данных, такое как Microsoft Excel, посредством чего вычисляется время между ударами.Затем путем усреднения 3–4 последовательных ударов определяется средняя частота пульса.
Наряду с мониторингом артериального давления
В случае имплантированных катетеров, заполненных жидкостью, катетера Millar с твердотельным датчиком давления на конце и имплантированной телеметрической системы, частота сердечных сокращений рассчитывается посредством анализа сигналов волн давления системой регистрации и отображается как мгновенное считывание на экране компьютера. Вкратце, записанные сигналы волн давления сначала проходят через усилитель, а затем усиленные сигналы обрабатываются через кардиотахометр, где таймер запускается первой пульсовой волной и останавливается следующей волной, после чего вычисляется частота сердечных сокращений и отображается в ударах в минуту.Дополнительным методом контроля частоты пульса является система хвостовой манжеты, в которой частота пульса рассчитывается с помощью прилагаемой пульсовой оксиметрии, подробно описанной ниже.
Поскольку эти методы способны обнаруживать только изменения продолжительности цикла и не могут исключить эктопические сердечные сокращения, которые не происходят из узла SA, ЭКГ считается лучшей для мониторинга вариабельности сердечного ритма.
Критические параметры и устранение неисправностей
Неинвазивная система ЭКГ
Это необходимый шаг для акклиматизации животных, удерживая их на платформе не менее 10 минут перед экспериментом.
Важно использовать электроды, размер которых соответствует размеру мыши. Установите электродные накладки на расстоянии 2,5 — 3 см. Слишком большое или слишком маленькое расстояние может привести к потере сигнала при движении животного.
Лучше избегать яркого света в комнате и уменьшить движение и шум поблизости во время экспериментов, так как любой из этих факторов может привести к возбуждению мыши, что приведет к низкому качеству данных.
Привязанная система ЭКГ
Для имплантированной привязи ЭКГ вложение отведений в мышцы (таким образом, удерживая отведения в хорошем положении контакта) приводит к более стабильному сигналу.Подходящий способ — закрепить концы оголенных проводов петлей и заделать их между мышечными волокнами. Для надежной фиксации концов проволоки на месте используются фиксирующие швы.
Перед записью важно установить подключение правильно обозначенных проводов к системе записи. Поэтому путаницу можно свести к минимуму, пометив каждый из проводов любыми доступными средствами (например, завязывание узлов, покраска и т. Д.), Чтобы указать, какой наконечник предназначен для левой руки (LA), правой руки (RA), левой ноги (LL) и правой. ножные (ПН) отводы во время имплантации.
Имплантированная телеметрическая система ЭКГ
Критические параметры такие же, как и у привязной системы. Правильная фиксация отведений ЭКГ поможет получить стабильный сигнал, а также уменьшить боль, связанную с перемещением кончика провода ЭКГ в мышцах.
Пульсоксиметрия
Самая распространенная проблема, с которой сталкивается система, — это плохой прием сигнала. Следующее поможет свести к минимуму это возможное осложнение:
Важно использовать датчик правильного размера и убедиться, что зажим надежно закреплен.
Бритье на участке сенсора поможет улучшить качество сигнала, особенно у мышей с темным мехом, и в этом случае необходимо бритье.
Бедренный зажим следует прикладывать к верхней части бедра как можно ближе к тазу для обеспечения хорошего приема сигнала.
Важно следить за тем, чтобы животные поддерживали физиологическую температуру во время записи. При необходимости используйте внешнее нагревательное устройство (например, грелку или лампу) под или над клеткой.
Если ничего не помогает и качество сигнала продолжает оставаться плохим, необходимо перенастроить сайт приложения датчика и нажать кнопку «Старт / Сброс», чтобы перезапустить запись.
Ожидаемые результаты
Ожидаемым результатом для всех трех основных методов получения и записи ЭКГ мыши является запись записей ЭКГ (и), которые будут использоваться для анализа данных программным обеспечением для анализа ЭКГ. В то время как ожидаемым результатом эхокардиографии является запись эхокардиографических изображений, часто сопровождаемых записями ЭКГ (примеры см. В нашей предыдущей статье по эхокардиографии в Gao et al., 2011), и ожидаемый результат для методов, включающих инвазивный мониторинг артериального давления, — это записанные формы волны артериального давления (), ожидаемый результат от систем мониторинга сердечного ритма — это аналоговое или цифровое считывание сердечного ритма. Влияние физиологических и экспериментальных условий, седативного эффекта, состояния объема, времени суток, возраста, пола, активности и температуры на измеренную частоту сердечных сокращений было хорошо установлено. Таким образом, часто возникают разногласия по измеренной частоте сердечных сокращений, полученной в разных лабораториях.Однако в качестве общего справочника можно найти некоторые нормальные значения частоты сердечных сокращений в сознании для некоторых наиболее часто используемых линий мышей. В идеальном эксперименте также следует контролировать артериальное давление. При аномальном артериальном давлении или неожиданном отклонении частоты сердечных сокращений или дыхания следует рассмотреть возможность повторения эксперимента.
Таблица 3
Осознанная частота сердечных сокращений (ЧСС) у трех линий мышей
Соображения и экспериментальный план
Общим аспектом двух неинвазивных методов (пульсоксиметрии и неинвазивного мониторинга ЭКГ) является то, что они оба разделяют преимущество неинвазивности, в то время как оба они больше подходят для краткосрочного мониторинга.Хотя пульсоксиметрия дает дополнительную информацию о насыщении крови кислородом, при правильной интерпретации этой информации необходимо принимать во внимание концентрацию гемоглобина и возможное присутствие карбоксигемаглобина и метгемаглобина. Важным преимуществом систем ЭКГ перед косвенными измерениями частоты сердечных сокращений является способность ЭКГ определять, какое сердцебиение возникло из узла SA, а не эктопическое сердцебиение. Это особенно важно, поскольку это позволяет исключить эктопические сокращения, что позволяет рассчитывать и сравнивать вариабельность сердечного ритма.Неинвазивный мониторинг ЭКГ предоставляет информацию не только о частоте, но и о ритме. Это позволяет измерять интервалы QT, RR и PR. На базовом уровне это позволяет обнаруживать нарушения проводимости и наличие аритмий. Кроме того, поскольку интервал RR представляет собой время между двумя последовательными ударами, вариация интервалов RR представляет собой вариабельность сердечного ритма, причем уменьшение этой вариабельности, как было показано, связано с повышенной смертностью после инфаркта миокарда (Bigger et al., 1992; Kleiger et al., 1987) и застойной сердечной недостаточности (Sandercock and Brodie, 2006) у пациентов с инфарктом миокарда (Bigger et al, 1992; Kleiger et al., 1987) и сердечной недостаточностью (Sandercock and Brodie, 2006). В настоящее время для сравнения вариабельности сердечного ритма используются два основных метода: метод временной области, при котором вариабельность сердечного ритма сравнивается за определенный период времени (обычно 24 часа), и метод частотной области, где частота сердечных сокращений сравниваются, чаще всего это делается с помощью дискретного преобразования Фурье.Помимо вариабельности сердечного ритма, удлинение QT с поправкой на частоту сердечных сокращений также было связано с увеличением сердечной аритмии и сердечной смертности у пожилых людей (de Bruyne et al., 1999), а также среди населения в целом (Montanez et al. , 2004). Модели на животных, которые способны обнаруживать удлинение интервала QT, связанное с лекарственными препаратами, могут оказаться полезными для скрининга фармакологических соединений на безопасность. В моделях мышей одна принятая формула для коррекции QT, связанной с частотой сердечных сокращений, — QT c = QT / √ (RR / 100) (Mitchell et al., 1998). В неинвазивных системах ЭКГ мышь должна поддерживать постоянный контакт с платформой для записи, поэтому движение животного может нарушить этот контакт, и длительный непрерывный мониторинг ЭКГ невозможен.
Если требуется более длительный непрерывный мониторинг, привязь позволяет отслеживать свободно движущихся мышей в течение длительного периода времени под непосредственным наблюдением исследователя. Кроме того, с помощью этой системы можно отслеживать изменения частоты пульса, связанные с упражнениями.Данные анализируются и графически иллюстрируются, чтобы отразить изменения частоты пульса и вариабельность частоты пульса за весь период исследования. Однако, если необходим долгосрочный мониторинг циркадной изменчивости, следует использовать имплантированную систему. Это считается золотым стандартом для мониторинга частоты сердечных сокращений у мышей, поскольку он позволяет получить наиболее физиологические значения. Кроме того, сейчас разрабатываются телеметрические системы, способные одновременно регистрировать артериальное давление и ЭКГ.
Вкратце, любой конкретный метод, выбранный для мониторинга частоты сердечных сокращений у мышей, должен зависеть от цели, дизайна и продолжительности эксперимента.Методы и материалы, обсуждаемые в этой статье, представляют собой практический план использования выбранной техники.
Вопросы времени
Система неинвазивной ЭКГ
Ожидаемое время акклиматизации не менее 10 минут и примерно 10–15 минут для завершения процедуры записи.
Привязанная система ЭКГ
Подождите примерно 5–10 минут, чтобы подготовить и обезболить животное. Пока подействует анестезия, можно подготовить провода ЭКГ.Имплантация проводов занимает примерно 10–20 минут. После завершения процедуры дайте животному восстановиться в течение ночи перед записью. Фактическая потребность во времени зависит от навыков хирурга. Обычно подключение животного к системе записи занимает около 2 минут. Если для записи будут использоваться шлейка и вертлюг, необходимо добавить еще 5 минут времени для подключения животного к системе записи.
Имплантированная телеметрическая система ЭКГ
Ожидайте примерно 5–10 минут, чтобы подготовить и обезболить мышь.Имплантация блока телеметрии занимает от 5 до 20 минут. Фактическая потребность во времени зависит от навыков хирурга. После завершения процедуры дайте животному восстановиться в течение 3-5 дней перед регистрацией.
Пульсовая оксиметрия
Мышь следует тренировать не менее 1 часа перед записью (предпочтительно 3–6 часов). Сигналы получаются мгновенно. Дайте животному стабилизироваться в течение как минимум 15 минут перед записью. Общее время подготовки перед тренировкой / записью — 5 минут.
Как рассчитать частоту пульса на полосе ЭКГ с использованием правила шести секунд
При интерпретации ЭКГ вы должны знать, как считать частоту пульса. Когда вы подсчитываете частоту сердечных сокращений, вы подсчитываете частоту желудочков и предсердий. В этой статье я расскажу вам, как считать частоту сердечных сокращений, используя правило шести (6) секунд.
Есть много способов подсчитать частоту пульса на ЭКГ, но я считаю правило шести секунд самым простым и быстрым способом. Кроме того, правило шести секунд отлично подходит для подсчета нерегулярных сердечных ритмов, таких как фибрилляция предсердий, трепетание предсердий, синусовая аритмия, синусовый ритм с ЖЭ и т. Д.
Прежде чем вы научитесь считать частоту сердечных сокращений с использованием правила 6 секунд, вы должны сначала ознакомиться с квадратами на бумаге для ЭКГ. Эти квадраты находятся на заднем плане, за ритмом. Эти квадраты может быть трудно увидеть во время, поэтому, если у вас плохое зрение, вам может понадобиться небольшое увеличительное стекло. Каждый квадрат и блок представляют долю времени.
Видео о том, как считать частоту пульса с помощью правила 6 секунд
Вот диаграмма, иллюстрирующая то, о чем я говорю:
Важные сведения о квадратах:
- Каждый большой блок содержит 25 квадратов
- Каждый маленький квадрат представляет 0.04 секунды времени
- 5 маленьких квадратов равны 0,20 секунды времени
- Когда вы пытаетесь рассчитать частоту сердечных сокращений с помощью правила шести секунд, вы должны отсчитать достаточно БОЛЬШИХ квадратов, чтобы они равнялись 6 секундам. Следовательно, 30 больших квадратов будут равны 6 секундам.
Скорость предсердия
- Определить зубцы p
- Начиная с первой волны p, начинают отсчет 30 больших квадратов.
- Затем посчитайте, сколько p-волн находится между 30 большими квадратами.
- Умножьте это число на 10, и это будет ваша частота пульса.
Желудочковый ритм
- Определить зубцы r
- Начиная с первой волны r, начнем отсчет 30 больших квадратов.
- Затем посчитайте, сколько зубцов r находится между 30 большими квадратами.
- Умножьте это число на 10, и это будет ваша частота пульса.
Быстрая проверка пульса
Ответ: Пульс: 80 (ритм синусовый нормальный)
Ответ: ЧСС: 110 с (синусовая тахикардия)
Больше уроков по ЭКГ
.
