Orbicularis oculi мышца — Orbicularis oculi muscle
В округлых глазном это мышца в лице , что закрывает веки . Он возникает из носовой части лобной кости , из лобного отростка верхней челюсти перед слезной бороздой , а также из передней поверхности и границ короткой фиброзной связки — медиальной связки век .
Исходя из этого, волокна направлены в стороны, образуя широкий и тонкий слой, который занимает веки или пальпебру, окружает окружность орбиты и распространяется по виску и вниз по щеке.
Структура
Есть как минимум 3 четко выраженных участка круговой мышцы. Однако неясно, является ли слезный отдел отдельным отделом или это просто продолжение пресептального и претарзального отделов.
Орбитальная орбитальная мышца
Глазничная часть более толстая, красноватого цвета; его волокна образуют полный эллипс без перерыва на латеральной глазной комиссуре; верхние волокна этой части сливаются с лобной костью и гофрированной тканью .
Пальпебральная круговая мышца
Пальпебральная часть мышцы тонкая и бледная; он возникает из-за разветвления медиальной связки век , образует серию концентрических изгибов и вставляется в латеральный глазной шов в наружном уголке глаза (угол) глаза. В пальпебральной части находятся пресептальные и претарзальные мышцы. Считается, что за спонтанное моргание отвечает круговая мышца претарзала .
Слезно-круговая мышца
Слезная часть — это небольшая тонкая мышца шириной около 6 мм и длиной 12 мм, расположенная позади медиальной связки век и слезного мешка. Она возникает из заднего гребня и прилегающей части глазничной поверхности слезной кости и, проходя за слезным мешком, разделяется на две части, верхнюю и нижнюю, которые вставляются в верхнюю и нижнюю лапки медиальнее слезной точки ; иногда очень нечетко. Слезно-круговая мышца облегчает отток слезы в слезный мешок .
Функция
Мышца закрывает глаз, и это единственная мышца, способная на это.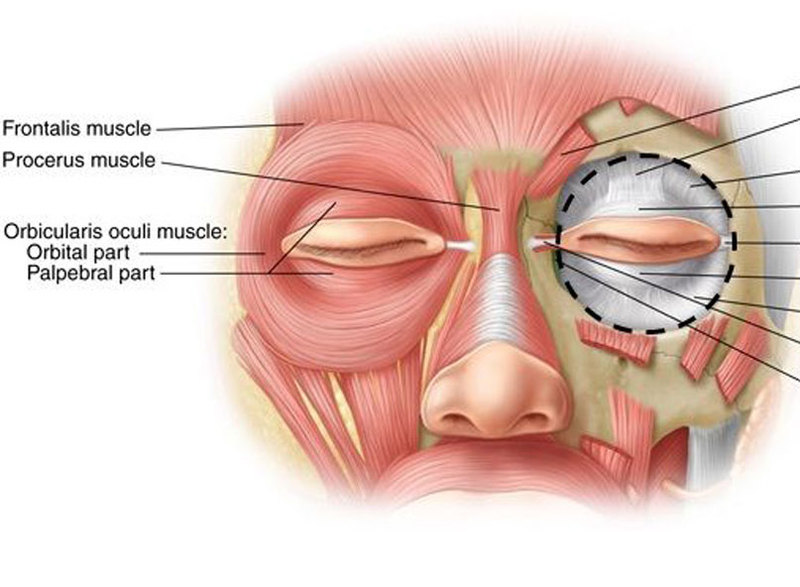 Потеря функции по любой причине приводит к невозможности закрыть глаз, что требует как минимум глазных капель, а в крайних случаях — хирургического закрытия глаза.
Потеря функции по любой причине приводит к невозможности закрыть глаз, что требует как минимум глазных капель, а в крайних случаях — хирургического закрытия глаза.
Пальпебральная часть действует непроизвольно, мягко закрывая веки, как во сне или при моргании ; орбитальная часть находится под сознательным контролем. Когда задействуется вся мышца, кожа лба, виска и щеки подтягивается к медиальному углу орбиты, а веки плотно закрываются, как при светобоязни . Кожа, натянутая таким образом, складывается в складки, особенно от бокового угла век; эти складки становятся постоянными в старении , и образуют так называемые « гусиные лапки ». Поднимающая palpebræ superioris является прямым антагонистом этой мышцы; он поднимает верхнее веко и обнажает переднюю часть луковицы глаза. Кроме того, глазничная и пальпебральная части могут работать независимо друг от друга, например, при наведении бровей за счет сокращения глазницы, чтобы уменьшить блики, при этом глаза остаются открытыми за счет расслабления глазных яблок.
Каждый раз, когда веки закрываются под действием orbicularis, медиальная глазная связка сжимается, стенка слезного мешка, таким образом, оттягивается в стороны и вперед, так что в нем создается вакуум, и слезы всасываются по слезным каналам. внутрь. Слезная часть orbicularis oculi притягивает веки и концы слезных каналов кнутри и прижимает их к поверхности глазного яблока, тем самым помещая их в наиболее благоприятное положение для приема слезы; он также сдавливает слезный мешок . Эта часть состоит из двух частей: мышцы Хорнера и мышцы Риолана , последняя помогает удерживать веки вместе, чтобы слезный ход оставался водонепроницаемым.
Сопутствующая патология, такая как поражение лицевого нерва при параличе Белла, приводит к невозможности моргать или закрывать ипсилатеральное веко. Последующее отсутствие ирригации увеличивает риск воспаления роговицы и язв.
Ряд вспомогательных мышц помогают взаимодействовать с мышцами век. Например, corrugator supercilii подтягивает брови к переносице, образуя крышу над серединой лба и морщины на лбу, используемые в основном для защиты глаз от избыточного солнечного света. В procerus (пирамидальный) мышца, в переносице, возникает из нижней носовой кости к нижнему лбу, на каждой стороне от средней линии. Мышцы процеруса растягивают кожу в горизонтальные морщинки. Фронтальная мышца, которая проходит от верхней части лба, на полпути между венечным швом (который проходит через верхнюю часть черепа) и верхним краем глазницы, прикрепляется к коже брови. Поскольку он тянет брови вверх, он является антагонистом orbicularis oculi. Он используется для того, чтобы смотреть вверх и улучшать зрение при недостаточном освещении или когда объекты находятся далеко.
Например, corrugator supercilii подтягивает брови к переносице, образуя крышу над серединой лба и морщины на лбу, используемые в основном для защиты глаз от избыточного солнечного света. В procerus (пирамидальный) мышца, в переносице, возникает из нижней носовой кости к нижнему лбу, на каждой стороне от средней линии. Мышцы процеруса растягивают кожу в горизонтальные морщинки. Фронтальная мышца, которая проходит от верхней части лба, на полпути между венечным швом (который проходит через верхнюю часть черепа) и верхним краем глазницы, прикрепляется к коже брови. Поскольку он тянет брови вверх, он является антагонистом orbicularis oculi. Он используется для того, чтобы смотреть вверх и улучшать зрение при недостаточном освещении или когда объекты находятся далеко.
Клиническое значение
Он участвует в рефлексе роговицы , что является частью оценки функции лицевого нерва . Его можно использовать для исследования лицевого нерва даже у пациентов без сознания.
Рекомендации
Эта статья включает текст, находящийся в открытом доступе, со страницы 380 20-го издания
внешние ссылки
Levator palpebrae superioris мышца — Levator palpebrae superioris muscle
В поднимающем palpebrae superioris ( Latin : подъемные мышцы верхнего века ) являются мышцами в орбите , которая поднимает верхнее веко .
Структура
Levator palpebrae superioris берет начало от нижней поверхности малого крыла клиновидной кости , чуть выше зрительного отверстия . Он расширяется и уменьшается в толщине (истончается) и становится апоневрозом поднимающей мышцы. Эта часть вставляется на кожу верхнего века, а также на верхнюю пластину предплюсны . Это скелетная мышца . Выше лапки мышцы , гладкая мышца, прикрепляются к поднимающей palpebrae superioris и вставки на верхней пластине лапок , а также.
Кровоснабжение
Levator palebrae superioris получает кровоснабжение от ветвей глазной артерии , в частности, мышечных ветвей и надглазничной артерии . Кровь сливается в верхнюю офтальмологическую вену .
Нервное питание
Levator palpebrae superioris получает двигательную иннервацию от верхнего отдела глазодвигательного нерва . Гладкая мышца, которая берет начало от ее нижней поверхности, называемая верхней предплюсневой мышцей , иннервируется постганглионарными симпатическими аксонами из верхнего шейного ганглия .
Функция
Levator palpebrae superioris приподнимает верхнее веко.
Клиническое значение
Повреждение этой мышцы или ее иннервации может вызвать птоз , то есть опущение века. Поражения CN III могут вызвать птоз, потому что без стимуляции глазодвигательного нерва поднимающие глаза не могут противостоять силе тяжести, и веко опускается.
Птоз также может быть результатом повреждения прилегающей верхней предплюсневой мышцы или ее симпатической иннервации. Такое повреждение симпатического питания возникает при синдроме Хорнера и проявляется в виде частичного птоза. Важно различать эти две очень разные причины птоза. Обычно это можно сделать клинически без проблем, поскольку каждый тип птоза сопровождается другими отличными клиническими проявлениями.
Птоз, наблюдаемый при параличе верхней пальцевой мышцы, обычно более выражен, чем при параличе верхней предплюсневой мышцы.
Дополнительные изображения
Сагиттальный разрез верхнего века.
Levator palpebrae superioris мышца
Levator palpebrae superioris мышца
Внешняя глазная мышца. Нервы орбиты. Глубокое рассечение.
Внешняя глазная мышца. Нервы орбиты. Глубокое рассечение.
Смотрите также
Рекомендации
внешние ссылки
<img src=»https://en.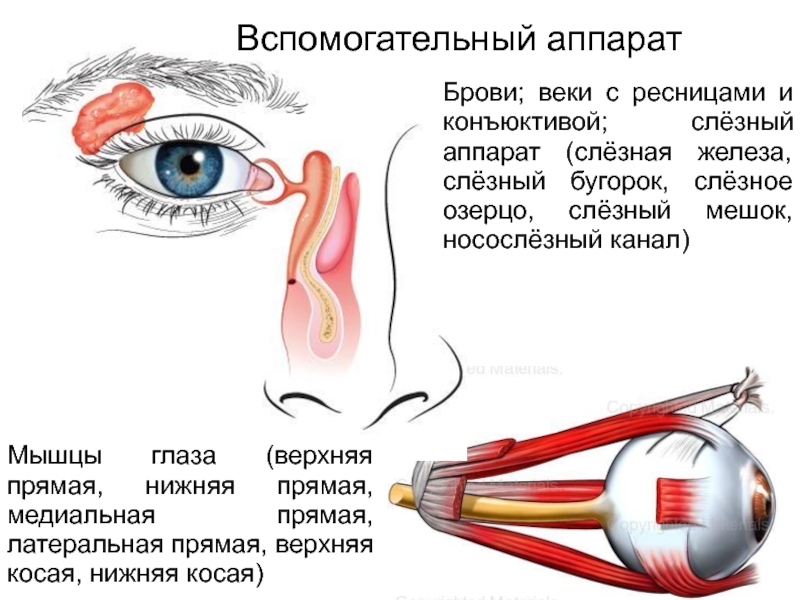
Височные ветви лицевого нерва — Temporal branches of the facial nerve
| Височные ветви лицевого нерва | |
|---|---|
| План лицевых и промежуточных нервов и их связи с другими нервами (помечены внизу в центре, шестым снизу, как «височные») | |
Нервы волосистой части головы, лица и шеи (височные обозначены в центре, между глазом и ухом). | |
| подробности | |
| Из | Лицевой нерв |
| латинский | Rami temporales nervi facialis |
| TA98 | A14.2.01.109 |
| TA2 | 6302 |
| FMA | 53291 |
| Анатомические термины нейроанатомии[ редактировать в Викиданных ] | |
В височной ветви лицевого нерва ( лобная ветвь лицевого нерва ) пересекает скуловую арку в височную области, снабжая наушники переднего и выше, и присоединение с zygomaticotemporal ветви на верхнечелюстном нерве , а также с аурикулотемпоральными ветвями на нижней челюсти нерв .
Более передние ветви поставляют лобные , тем округлые глазные и Corrugator supercilii , и присоединиться к надглазничной и слезной ветви из офтальмологических . Височная ветвь действует как эфферентная конечность рефлекса роговицы .
Содержание
- 1 Исследование височных ветвей лицевого нерва
- 2 Дополнительные изображения
- 3 Внешние ссылки
- 4 ссылки
Тестирование височных ветвей лицевого нерва
Чтобы проверить функцию височных ветвей лицевого нерва, пациента просят нахмуриться и наморщить лоб.
Дополнительные изображения
Боковая деталь анатомии головы
Деталь боковой анатомии головы.
 Рассечение новорожденного
Рассечение новорожденногоБоковая деталь анатомии головы. Рассечение лицевого нерва.
внешние ссылки
- Анатомическое фото: 23: 06-0106 в Медицинском центре SUNY Downstate — «Ветви лицевого нерва (CN VII)»
- Урок 4 на Уроке анатомии Уэсли Нормана (Джорджтаунский университет) ( околоушная железа3 )
- черепно-мозговые нервы на Уроке анатомии Уэсли Нормана (Джорджтаунский университет) ( VII )
- http://www.dartmouth.edu/~humananatomy/figures/chapter_47/47-5.HTM
Ссылки
Эта статья включает текст, находящийся в общественном достоянии, со страницы 905 20-го издания «Анатомии Грея» (1918 г.).
Эта статья по нейробиологии — незавершенная . Вы можете помочь Википедии, расширив ее .
|
Патология слезных путей
Слезные пути (каналы): признаки непроходимостиСлезная жидкость вырабатывается постоянно слезной железой. Слезы очищают глазное яблоко и препятствуют высыханию роговицы и конъюнктивы. Слезная жидкость стекает сквозь два точечных отверстия в слезные канальцы. Слезные канальцы объединяются в слезный мешочек, переходящий в носослезный канал. Последний открывается в полость носа, куда и стекает слеза, что становится очевидным во время плача.
Многие дети рождаются с частичной непроходимостью слезных протоков, что проявляется рецидивирующим воспалением глаз, припухлостью и покраснением в области слезного мешка. В большинстве случаев, проходимость слезных протоков восстанавливается спонтанно, без хирургического вмешательства.
При врожденной закупорке слезных протоков у ребенка наблюдается постоянное слезотечение и периодическое гнойное отделяемое из глаз.
Приобретенные заболевания слезной железы и слезовыводящих путей могут быть следствием инфекционных заболеваний воспалительных заболеваний глаз и носа, опухолей и травм.
Признаки непроходимости слезных каналов могут самыми различными, в зависимости от степени тяжести заболевания, как правило начинаются заболевания слезных путей со слизистых или гнойно-слизистых выделений, по причине которых происходит воспаление слезных путей
Наиболее частые заболевания слезного аппарата:
- дакриоцистит — воспаление слезного мешка
- дакриостеноз — сужение и воспаление слезоотводящих путей
- каналикулит — воспаление слезных канальцев
- врожденные аномалии слезоотводящих путей (аплазия, фистулы, дивертикулы и т.д.)
- новообразования (опухоли) слезных путей
- дакриоаденит — воспаление слезной железы
Лечить болезни слезного аппарата, особенно в случае врожденной патологии, необходимо своевременно, так как накопление слезы может привести к нагноению и распространению инфекции на глаз и головной мозг.
Методы лечения заболеваний слезных путейВ условиях Екатеринбургского центра МНТК «Микрохирургия глаза» функционирует операционный зал для проведения пластических и реконструктивных операций на орбите, на придаточном аппарате глаза (веках, слезных путях, экстрабульбарных мышцах). Выполняются операции при косоглазии содружественном, паралитическом, травматическом, ранее оперированном. Проводятся хирургическая коррекция врожденных аномалий развития и приобретенных косметических дефектов – эпикантусов, блефароптоза, лагофтальма; устранение симблефаронов, деформаций глазной щели, заворотов и выворотов век, дермоидов и липодермоидов, жировых грыж, блефарохалязиса.
Развивается хирургия слезных путей с применением эндоскопического и лазерного оборудования. Проводятся пластика слезных канальцев при сужении, эверсии или атрезии слезных точек, травматической непроходимости слезных канальцев; различные виды дакриоцисториностомии, в том числе лазерная интраканаликулярная и хирургическая эндоназальная эндоскопическая с интубацией силиконовыми стентами; эндоскопические интубационные методы лечения стенозов носослезного протока; лакориностомия с постоянной интубацией; зондирование при дакриоцистите у новорожденных.
Проводятся пластика слезных канальцев при сужении, эверсии или атрезии слезных точек, травматической непроходимости слезных канальцев; различные виды дакриоцисториностомии, в том числе лазерная интраканаликулярная и хирургическая эндоназальная эндоскопическая с интубацией силиконовыми стентами; эндоскопические интубационные методы лечения стенозов носослезного протока; лакориностомия с постоянной интубацией; зондирование при дакриоцистите у новорожденных.
При направлении пациентов на хирургическое лечение непроходимости слезных путей обязательно наличие заключения ЛОР-врача, исключающего риногенные причины заболевания, результаты компьютерной томографии полости носа и околоносовых пазух.
При синдроме «сухого глаза» тяжелой степени выполняется обтурация слезных точек (силиконовые обтураторы фирм FCI, BVI).При состояниях, требующих удаления глазного яблока (отсутствие зрительных функций с болевым синдромом, угроза симпатической офтальмии или обезображивающий внешний вид), наряду с традиционной энуклеацией в большинстве случаев для достижения лучшего косметического эффекта выполняется эвисцероэнуклеация с имплантацией различных трансплантатов по оригинальной технологии.
Относительным противопоказанием к проведению эвисцероэнуклеации является наличие опухолевого процесса.
При анофтальмическом синдроме проводится пластика конъюнктивальной полости с имплантацией в орбиту вкладышей из различных материалов (карботекстим, гидроксиапатит, политетрафторэтилен, Радиесс). При направлении пациентов с анофтальмом на подобные вмешательства необходимо предварительное проведение компьютерной или магнитно-резонансной томографии орбит для визуализации анатомии орбиты, состояния глазодвигательных мышц.
Выполняется коррекция посттравматических дислокаций глазных яблок вследствие переломов дна и стенок орбит с пластикой стенок орбиты титановой сеткой и различными имплантантами.
При эндокринной офтальмопатии проводятся коррекция диплопии операциями на глазодвигательных мышцах, рецессия леватора при ретракции верхнего века и другие операции.
При паралитическом лагофтальме и вывороте нижнего века выполняются каркасная пластика нижнего века, рецессия с леваторопластикой верхнего века, кантопластика и другие операции.
При удалении новообразований орбиты, век, бульбарной конъюнктивы применяется радиоволновой нож «Сургитрон», «Вайфтроник», также производится гистологическое исследование удаленных новообразований.
Удаление птеригиума производится как по традиционным методикам, так и с барьерной пластикой, с трансплантацией аутолимбальных лоскутов.
В Екатеринбургском центре МНТК «Микрохирургия глаза» выполняются следующие операции:
- Промывание слезных каналов (слезовыводящих путей), бужирование и интубация канала временной силиконовой трубочкой для предотвращения вторичного закрытия.
- Расширения слезных протоков с помощью балона (Dacryoplasty).
- Интубация (введение в слезные протоки) постоянных трубочек (Jones tube).
- Создание обходных путей, при помощи дренажных трубок -Dacryocystorhinostomy-DCR. Метод применяется при полном закрытии каналов и в случае отсутствия эффекта от предыдущего лечения. Операция может выполняться эндоскопически, через полость носа.
Стоимость диагностики зрения – обследования глаз:
|
№ |
Наименование услуги |
Стоимость (в рублях) |
||||
|
плановый прием |
внеочередной прием |
|||||
|
1 |
Диагностические обследования |
|||||
|
1. |
Комплексное диагностическое обследование * |
2 800 |
3 500 |
|||
| 1.2 | Комплексное диагностическое обследование детей под наркозом (пациент) | 6 950 | ||||
|
1.3 |
Повторное диагностическое обследование по короткой методике в амбулаторных условиях и в условиях дневного стационара |
1 150 |
1 320 |
|||
| 1.4 | Диагностическое обследование по короткой методике в ранний послеоперационный период — в течение 1 месяца (в амбулаторных условиях и в условиях дневного стационара) по рекомендации докторов Центра |
600 |
700 | |||
|
2 |
Диагностические обследования в условиях повышенной комфортности |
|||||
|
2.1 |
Комплексное обследование |
6 000 |
||||
|
2. |
Обследование по короткой методике |
3 500 |
||||
|
3 |
Специальные методы |
|||||
| Наименование услуги | 1 глаз | 2 глаза | ||||
|
3.1 |
Квантитативная пороговая периметрия (учетная единица — глаз) * |
800 |
1 170 |
|||
|
3.2 |
Ультразвуковая биомикроскопия (учетная единица — глаз) * |
840 |
1 230 |
|||
|
3.3 |
Стандартизированная эхография глаза и орбиты (учетная единица — глаз)* |
850 |
1 100 |
|||
|
3. |
Электрофизические исследования (ЭФИ) * |
2 450 |
||||
|
3.5 |
Определение порога электрической чувствительности сетчатки и лабильности зрительного нерва (электрофосфен) * |
440 |
||||
|
3.6 |
Промывание и зондирование слезоотводящих путей * |
1 370 |
1 750 |
|||
|
3.7 |
Эндоскопия полости носа и слезного мешка * |
1 170 |
1 170 |
|||
|
3.8 |
Оптическая когерентная томография переднего отрезка глаза * |
990 |
1 120 |
|||
|
3. |
Оптическая когерентная томография заднего отрезка глаза * |
1 030 |
1 280 |
|||
|
3.10 |
Исследование переднего отрезка глаза на камере Шеймпфлюга |
970 |
1 220 |
|||
|
3.11 |
Анализ материала на патогенную микрофлору * |
850 |
1 400 |
|||
| 3.12 | Эндотелиальная микроскопия | 370 | 500 | |||
|
3.13 |
Анализ осмолярности слезной жидкости |
1 450 |
2 710 |
|||
|
3.14 |
Динамическая контурная тонометрия Паскаля |
400 |
720 |
|||
|
3. |
HRT ретинальная томография (учетная единица — пациент)* |
1 100 |
1 100 |
|||
| 3.16 |
Исследование слезопродукции и слезоотведения (пациент) * |
220 | ||||
| 3.17 |
Ультразвуковое В-сканирование глазного яблока * |
360 | 490 | |||
| 3.18 | Кератотопография | 640 | 840 | |||
| 3.19 | Сканирующая лазерная поляриметрия (GDX VCC) | 660 | 1 140 | |||
| 3.20 | Флюоресцентная ангиография** | 2 900 | ||||
| 3.21 | Конфокальная микроскопия роговицы | 1 080 | 1 350 | |||
| 3.22 | Индоцианиновая ангиография | 6 900 | 12 900 | |||
*Бесплатная медицинская помощь по данной услуге оказывается в соответствии с территориальными программами государственных гарантий бесплатного оказания гражданам РФ медицинской помощи при наличии паспорта и действующего полиса обязательного медицинского страхования (ОМС).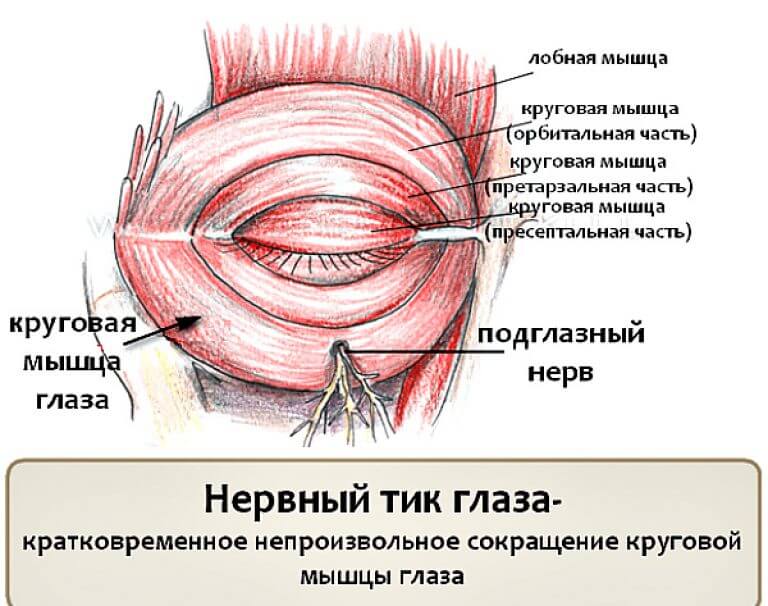
Консультативно — диагностический прием и оперативное лечение пациентов по системе ОМС в Екатеринбургском центре МНТК «Микрохирургия глаза» осуществляется по предварительной записи:
— для жителей Свердловской области — на основании направления от врача – окулиста,
— для жителей других регионов РФ – по направлению лечебного учреждения, заверенного печатью.
Актуальность полисов ОМС можно проверить на сайтах Территориального фонда ОМС своего субъекта РФ, либо обратившись в страховую медицинскую организацию, выдавшую полис. Для жителей Свердловской области адрес официального сайта: www.tfoms.e-burg.ru (раздел «Проверить полис»)
Полезные статьиПролапс слезной железы третьего века
Авторы: Лужецкий С. А., ветеринарный врач-офтальмолог. Ветеринарная клиника неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург.Пролапс – это заболевание, при котором слезная железа третьего века теряет свое нормальное анатомическое положение, выпадает из конъюнктивального мешка и становится заметной в виде розового округлого образования во внутреннем углу глазной щели (рис. 1). Выпавшая железа отекает, воспаляется и может некротизироваться.
Болеют и собаки, и кошки, однако у собак это заболевание диагностируется чаще.
Существует породная предрасположенность (бигль, кокер-спаниель, французский бульдог, чихуахуа, кане корсо, мастино, мастиф, лабрадор). У кошек чаще болеют брахицефалические породы (персидская, экзоты, британская).
Пролапс слезной железы часто ошибочно называют «аденомой слезной железы третьего века». Аденома – это доброкачественное новообразование, а пролапс слезной железы – это просто потеря нормального положения железы.
 При этом сама ткань железы не изменяется.
При этом сама ткань железы не изменяется.Пролапс слезной железы третьего века у собак и кошек встречается часто, и до сих пор среди ветеринарных врачей и владельцев/заводчиков животных нет единого мнения о том, как правильно поступать с питомцами, у которых выявилось это заболевание.
Все соглашаются с тем, что пациентов с пролапсом железы третьего века необходимо лечить, поскольку это состояние вызывает у животного беспокойство, портит его внешний вид, глаз загрязняется и требует ухода.
Однако в вопросах выбора лечения между врачами и владельцами начинаются разногласия.
Существуют две популярные точки зрения на лечение:
⦁ Выпавшую железу третьего века необходимо удалить;
⦁ Выпавшую железу третьего века необходимо сохранить и вернуть ее в нормальное положение.
Доводы сторонников удаления слезной железы простые: эту манипуляцию легко провести, процедура не требует специального оборудования и особых знаний и навыков. Послеоперационный период короткий, и уже через несколько дней собака не нуждается в уходе. Также сторонники удаления слезной железы обращают внимание на то, что после попыток сохранения выпавшей железы третьего века существует вероятность рецидива – ситуации, при которой слезная железа выпадает вновь.
Сторонники второй точки зрения настаивают на том, что пролапс слезной железы третьего века требует операции, которая сохранит железу и ее функцию и обеспечит отличный косметический результат. Также они обращают внимание на существование данных о том, что удаление слезной железы третьего века значительно повышает риск развития сухого кератоконъюнктивита. Об этом долгосрочном осложнении удаления слезной железы третьего века упоминалось еще в 1993 году (Morgan et al., 1993).
Уже в 1990 году в мировой практике было известно, что удаление слезной железы третьего века не должно проводиться при ее выпадении. Если мы обратимся к литературе, то единственным показанием к удалению слезной железы третьего века является ее новообразование.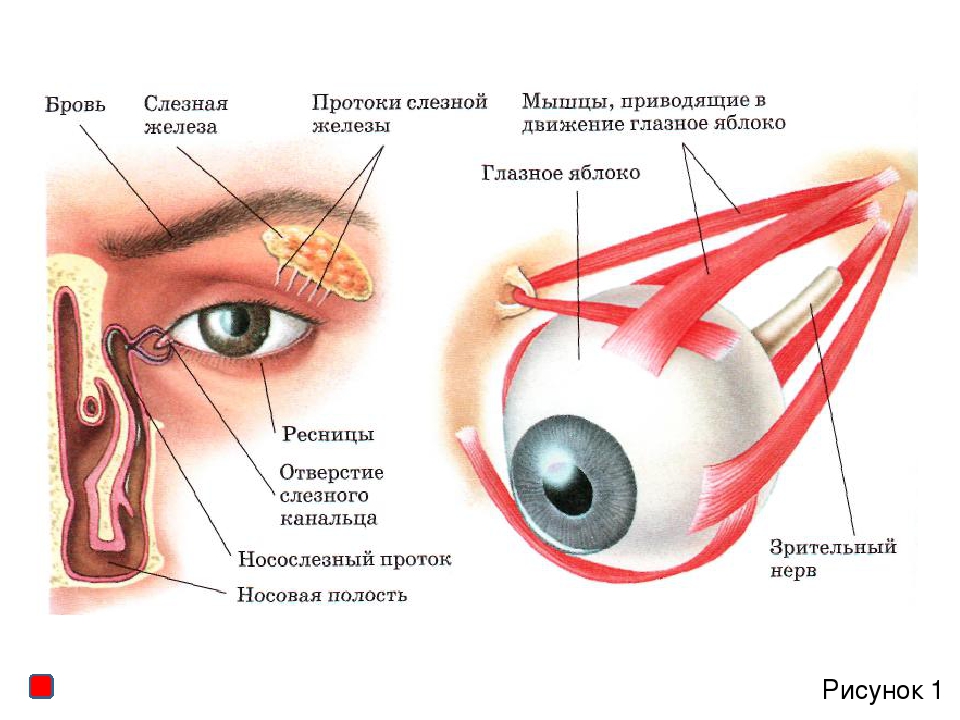
В Российской Федерации еще 7–10 лет назад сторонники удаления слезной железы явно преобладали над сторонниками ее сохранения, но с совершенствованием техник вправления и с появлением общедоступной информации о преимуществах сохранения слезной железы ситуация начала меняться.
Из вышеизложенного можно сделать вывод: удаление выпавшей слезной железы третьего века не должно проводиться, так как эта манипуляция приводит к повышению риска развития сухого кератоконъюнктивита в будущем. Сухой кератоконъюнктивит, развивающийся после удаления слезной железы третьего века, является тяжелым хроническим заболеванием и требует постоянного контроля со стороны ветеринарного врача и владельца животного.
При выпадении слезной железы третьего века ее необходимо сохранить, вернуть ее в нормальное анатомическое положение и зафиксировать для предотвращения повторного выпадения. Именно это является основной целью любой операции по вправлению выпавшей слезной железы третьего века.
Техника операции
Существует два типа операций, которые приводят к хорошим результатам:1-й тип – техника «кармана» и ее модификации.
2-й тип – техники фиксации слезной железы третьего века к различным структурам орбиты при помощи нерассасывающихся нитей и их модификации.
Техника «кармана» является наиболее распространенной среди ветеринарных специалистов. Она проста, понятна, не требует особенного оборудования и обеспечивает надежный результат.
Техника операции широко описана во множестве источников, поэтому остановимся на ключевых моментах. После погружения животного в наркоз, обработки конъюнктивального мешка антисептическими растворами и установки векорасширителя третье веко фиксируют зажимами за его свободный край и вытягивают из конъюнктивального мешка так, чтобы бульбарная поверхность конъюнктивы вместе с выпавшей железой была обращена к хирургу. Над слезной железой и под ней делают разрезы на конъюнктиве так, чтобы они не соединялись друг с другом. Затем хирург погружает слезную железу в глубину орбиты и смыкает конъюнктиву над ней в местах разрезов. Края разрезов сшиваются рассасывающейся нитью, и слезная железа оказывается погруженной в карман, который не дает ей вновь оказаться на поверхности. После операции животное требует простого ухода в течение 5–7 дней.
Затем хирург погружает слезную железу в глубину орбиты и смыкает конъюнктиву над ней в местах разрезов. Края разрезов сшиваются рассасывающейся нитью, и слезная железа оказывается погруженной в карман, который не дает ей вновь оказаться на поверхности. После операции животное требует простого ухода в течение 5–7 дней.
К осложнениям, возможным после данного хирургического вмешательства, относится в первую очередь киста слезной железы (рис. 2). Данное осложнение встречается редко. Его суть заключается в скоплении слезы вокруг слезной железы в полости под конъюнктивой. Считается, что это осложнение можно профилактировать, если во время операции не ушивать конъюнктивальный карман по всей длине, а оставлять отверстия для свободного выхода слезы в конъюнктивальный мешок. На мой взгляд, это основное осложнение, которое заставило нас отказаться от данной техники операции.
Данная техника не всегда подходит для коррекции пролапса слезной железы третьего века у гигантских собак, таких как мастифы, мастино, крупные кане корсо и т.д. У этих собак за счет значительного выворота нижнего века третье веко может отходить от поверхности роговицы и обнажать конъюнктивальный шов, который сам по себе может выглядеть как выпавшая железа третьего века. Это может вызывать вопросы у владельца и запутать ветеринарного врача.
Раздражение роговицы швами может стать еще одним неприятным осложнением, но его легко профилактировать. Достаточно использовать тонкий шовный материал, погружной шов и разместить узлы на пальпебральной поверхности конъюнктивы третьего века.
Также стоит упомянуть о прямом рецидиве после этой операции, который может быть связан с расхождением швов на конъюнктиве сразу после операции и с недостаточно обширным конъюнктивальным карманом. В этом случае железа, находясь в кармане, все равно может оказаться в состоянии пролапса (выпадения).
Техники фиксации слезной железы третьего века к различным неподвижным или малоподвижным структурам орбиты осуществляются при помощи нерассасывающегося шовного материала. При этом подвижность железы ограничивается, и она не может оказаться в состоянии выпадения (пролапса).
При этом подвижность железы ограничивается, и она не может оказаться в состоянии выпадения (пролапса).
Такими структурами могут быть: надкостница орбиты, вентральная прямая или косая мышцы глазного яблока, конъюнктива у основания третьего века, хрящ третьего века и др. Наиболее широко в свободных источниках описана техника фиксации слезной железы третьего века к надкостнице орбиты.
Мы же используем в своей работе модифицированную технику, которая совмещает в себе простоту техники «кармана» и высокую степень фиксации слезной железы. Она была опубликована в 2011 году группой авторов (Intranictitans tacking for replacement of prolapsed gland of the third eyelid in dogs. Plummer C. E., Källberg M. E., Gelatt K. N., Gelatt J. P., Barrie K. P., Brooks D. E.).
Кроме того, данная техника обладает малой травматичностью, имеет минимальные требования к оборудованию, и для ее проведения требуется совсем немного времени – около одной-двух минут на каждый глаз.
Суть техники заключается в формировании конъюнктивального кармана вокруг железы при помощи нерассасывающейся мононити. Хирург после стандартной подготовки прошивает конъюнктиву вокруг выпавшей слезной железы. В момент затягивания узла конъюнктива смыкается над поверхностью выпавшей слезной железы и препятствует ее повторному выпадению.
Эта операция лишена главного недостатка техники «кармана» – возможности формирования кисты слезной железы. При этом все остальные преимущества сохраняются.
К осложнениям относятся рецидив за счет разрыва фиксирующей нити (1 случай), бактериальное воспаление по шовному материалу (1 случай). Также возможно раздражение шовным материалом поверхности роговицы или конъюнктивы.
За 3 года мы прооперировали около 70 животных с помощью данной техники фиксации выпавшей слезной железы третьего века. Во всех случаях, кроме двух, мы получили отличный результат при минимальном вмешательстве. В результате данная техника полностью вытеснила классическую технику «кармана» из нашей практики.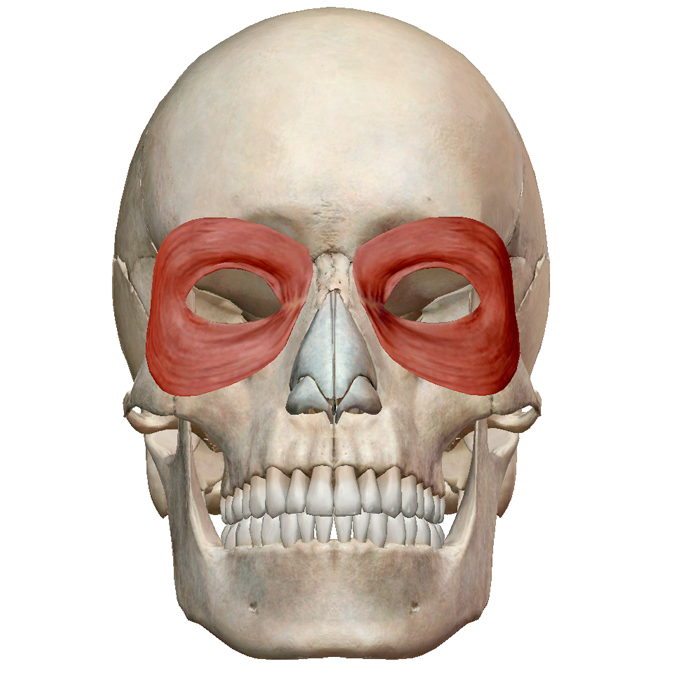
Примеры результатов фиксации выпавшей железы третьего века до и сразу после операции проиллюстрированы на фото 3–7.
Литература:
- Domenico Multari, Anna Perazzi, Barbara Contiero, Giada De Mattia and Ilaria Iacopetti. Pocket technique or pocket technique combined with modified orbital rim anchorage for the replacement of a prolapsed gland of the third eyelid in dogs: 353 dogs. Veterinary Ophthalmology (2016) 19, 3, 214–219.
- John S. Sapienza, Aloma Mayordomo and Anne M. Beyer. Suture anchor placement technique around the insertion of the ventral rectus muscle for the replacement of the prolapsed gland of the third eyelid in dogs: 100 dogs. Veterinary Ophthalmology (2013) 1–6.
- Mazzucchelli S., Vaillant M. D., Wéverberg F., Arnold-Tavernier H., Honegger N., Payen G., Vanore M., Liscoet L., Thomas O., Clerc B., Chahory S. Retrospective study of 155 cases of prolapse of the nictitating membrane gland in dogs. Veterinary Record (2012) 170: 443; originally published online April 2, 2012.
Анатомия глаза
Уважаемые посетители сайта!
Этот раздел поможет Вам составить правильное представление о строении и функции зрительной системы, о наиболее часто встречающихся заболеваниях органа зрения.
Помните, что своевременное обращение к квалифицированным специалистам залог успешного лечения!
Глазное яблоко состоит из трех оболочек: наружной – склеры, средней – хориоидеи (сосудистой оболочки) и внутренней – сетчатки. Глаз имеет две естественные линзы, это роговица и хрусталик. Сегмент глаза, находящийся спереди от хрусталика, называется передним и состоит из двух частей – передней и задней камер глазного яблока. Водянистая влага заполняет обе камеры переднего сегмента, а задний сегмент заполняет стекловидное тело( гелеобразное вещество).
Сетчатка является внутренней оболочкой глаза и дает начало зрительному нерву, в состав которого входят аксоны ганглионарных клеток. Зрительный нерв передает информацию, которая формируется на рецепторах сетчатки, в центральную нервную систему — головной мозг, где данная информация расшифровывается.
Зрительный нерв передает информацию, которая формируется на рецепторах сетчатки, в центральную нервную систему — головной мозг, где данная информация расшифровывается.
Мышечный аппарат орбиты включает в себя мышцу, поднимающая верхнее веко, и шесть глазодвигательных мышц – 4 прямых мышцы (верхняя, нижняя, внутренняя и наружная) и 2 косых (верхняя и нижняя). Эти шесть мышц идут в пространстве между склерой и костными стенками орбиты, участвуют в процессе движения глазного яблока.
Поверхность глаза покрыта тонкой слезной пленкой, которая защищает роговицу и конъюнктиву. Образование слезной пленки и моргание – два механизма защиты поверхности глазного яблока.
Зрительный нерв берет начало от аксонов ганглионарных клеток сетчатки. Далее происходит перекрест волокон зрительного нерва, который образуется путем перехода медиальной части волокон зрительного нерва на противоположную сторону. Эти волокна формируют зрительный тракт, который направляется к латеральному коленчатому телу и верхним холмикам крыши среднего мозга. Волокна, отходящие далее, образуют зрительную лучистость и заканчиваются в зрительных центрах затылочных долей головного мозга.
Обе камеры глаза, передняя и задняя, заполнены водянистой влагой. Эта бесцветная прозрачная жидкость продуцируется отростками цилиарного тела в задней камере, затем через зрачок перетекает в переднюю камеру, после чего собирается в шлеммовом канале, из которого оттекает в цилиарные вены.
Хрусталик имеет форму двояковыпуклой линзы и располагается между камерами глаза и стекловидным телом. Его размер – 9х5 мм. Удерживают хрусталик в правильном положении волокна ресничного пояска. В хрусталике выделяют ядро, кортикальные слои, переднюю и заднюю капсулы и однослойный эпителий, располагающийся на поверхности капсулы.
Каждая палочка и колбочка состоит из двух сегментов: наружного и внутреннего – и синаптической зоны. Наружный сегмент представляет собой цилиндр или множество полудисков. В них находится светочувствительный спигмент.
В них находится светочувствительный спигмент.
Свет, проходя через роговицу и водянистую влагу и сквозь зрачок попадая на хрусталик, преломляется и формирует реальное, но уменьшенное и перевернутое изображение на сетчатке. Нервные импульсы, созданные данным изображением, передаются по зрительному нерву в головной мозг.
Сетчатка выстилает всю внутреннюю поверхность заднего отдела глаза. Это тонкий прозрачный слой нервной ткани. Сетчатка состоит из 10 слоев клеток: пигментный эпителий, слой палочек и колбочек, наружная пограничная мембрана, наружный зернистый слой, наружный плексиформный слой, внутренний зернистый слой, внутренний плексиформный слой, ганглионаргый слой, слой нервных волокон, внутренняя пограничная мембрана .
Лимб – это зона перехода роговицы в склеру. Стволовые клетки находятся именно в этой зоне и постоянно регенерируют. Также эти клетки служат барьером для конъюнктивальных клеток, чтобы предотвратить их перемещение в зону роговицы.
В состав слезного аппарата входят слезные железы и система носослезных каналов. Слезные канальцы осуществляют перемещение слезной жидкости из внутреннего глаза в полость носа, в нижний носовой ход. Систему слезных каналов составляют: слезная точка, слезные канальцы, слезный мешок и носослезный канал.
Слезные железы входят в состав слезного аппарата и участвуют в секреции слезы. В состав данной системы входит слезная железа, расположенная в углублении в верхненаружной стенке глазницы, которая имеет две части – орбитальную и пальпербальную – и добавочные слезные железы конъюнктивы.
Роговица осуществляет основное преломление световых лучей. Это прозрачная, не имеющая сосудов ткань, в которой выделяют пять слоев.
Самый поверхностный слой обладает высокой регенеративной способностью за счет стволовых клеток лимба.
Световая энергия активирует родопсин, который, в свою очередь, запускает процесс связывания трансдуцина с гуанозинтрифосфатом. Это приводит к активации фосфодиэстеразы, которая катализирует реакцию трансформации гуанозинмонофосфата в 5-гуанозинмонофосфат, который сохраняет натриевые каналы открытыми. Этот механизм обеспечивает передачу светового сигнала.
Цилиарное тело является промежуточной зоной между задним краем радужки и хориоидеей. Ресничная мышца обеспечивает аккомодационную функцию цилиарного тела. Отростки цилиарного тела выполняют двойную функцию: продуцируют водянистую влагу и дают начало волокнам ресничного пояска (зонулярным связкам), поддерживающим хрусталик.
Первая область зрительного анализатора – первичная зрительная кора – 17-я область по Бродману, расположена по обеим сторонам шторной борозды. Аксоны нервных клеток коленчатого тела контактируют в этой области с пирамидальными клетками из IV пары ЧМН.
1. Первичная зрительная кора
2. Вторичная зрительная кора
3. Третичная зрительная кора
Мышечный аппарат глаза иннервируется глазодвигательным нервом (III пара черепно-мозговых нервов), блоковым нервом (IV пара ЧМН) и отводящим нервом (VI пара ЧМН).
III пара ЧМН берет начало в среднем мозге и иннервирует внутреннюю, верхнюю, нижнюю прямые и нижнюю косую мышцы.
IV пара ЧМН также начинается в среднем мозге и иннервирует верхнюю косую мышцу.
VI пара ЧМН берет начало в области мозга и иннервирует наружную прямую мышцу.
Зрительный нерв берет начало от аксонов ганглионарных клеток сетчатки.
Далее происходит перекрест волокон зрительного нерва, который образуется путем перехода медиальной части волокон зрительного нерва на противоположную сторону. Эти волокна формируют зрительный тракт, который направляется к латеральному коленчатому телу и верхним холмикам крыши среднего мозга. Волокна, отходящие далее, образуют зрительную лучистость и заканчиваются в зрительных центрах затылочных долей головного мозга.
Поверхность глаза покрыта тонкой слезной пленкой, которая защищает роговицу и конъюнктиву. Образование слезной пленки и моргание – два механизма защиты поверхности глазного яблока.
Мышечный аппарат орбиты включает в себя мышцу, поднимающая верхнее веко, и шесть глазодвигательных мышц – 4 прямых мышцы (верхняя, нижняя, внутренняя и наружная) и 2 косых (верхняя и нижняя). Эти шесть мышц идут в пространстве между склерой и костными стенками орбиты, участвуют в процессе движения глазного яблока.
Глазное яблоко состоит из трех оболочек: наружной – склеры, средней – хориоидеи и внутренней – сетчатки. Сегмент глаза, находящийся спереди от хрусталика, называется передним и состоит из двух частей – передней и задней камер глазного яблока. Водянистая влага заполняет обе камеры переднего сегмента, а задний сегмент заполняет стекловидное тело.
Сетчатка является внутренней оболочкой глаза и дает начало зрительному нерву, в состав которого входят аксоны ганглионарных клеток. Зрительный нерв передает информацию, которая формируется на рецепторах сетчатки, в центральную нервную систему, где данная информация расшифровывается.
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
19202122232425
2627282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Orbicularis oculi: происхождение, прикрепление и действие
Orbicularis oculi: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Адриан Рад Бакалавр (с отличием)
• Рецензент:
Гордана Сендик
Последний раз отзыв: 29 октября 2020 г.
Время чтения: 7 минут.
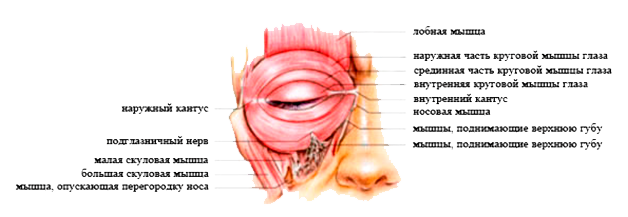
Orbicularis oculi — это парная лицевая мышца, которая окружает каждую орбиту и прилегающую периорбитальную область.Вместе с corrugator supercilii и levator palpebrae superioris он относится к околорбитальной и пальпебральной группе мышц , которые окружают глаз.
Orbicularis oculi состоит из орбитальной , пальпебральной и глубокой пальпебральной части . Мышца простирается между тремя костями висцерокраниума (лобная кость, верхняя челюсть, слезная кость) и структурами мягких тканей периорбитальной области. Под контролем лицевого нерва (VII черепной нерв) orbicularis oculi закрывает глаз.В зависимости от степени и частоты закрытия это действие может иметь важное значение для увлажнения глаза, его защиты или невербальной передачи сообщения с нахальным подмигиванием.
| Происхождение | Носовая часть лобной кости, лобный отросток верхней челюсти, медиальная глазная связка, слезная кость |
| Вставка | Кожа орбитальной области, латерального пальпебрального шва, верхней и нижней пластин предплюсны |
| Действия | Орбитальная часть: Плотно закрывает веки Пальпебральная часть: Мягко закрывает веки Глубокая глазная часть: Сжимает слезный мешок |
| Иннервация | Височная и скуловая ветви лицевого нерва (CN VII) |
| Кровоснабжение | Верхнечелюстные, поверхностные височные, лицевые и глазные артерии. |
В этой статье описываются анатомия и функции круговой мышцы глаза.
Начало и вставка
Orbicularis oculi — плоская широкая мышца, образующая эллипс по окружности глазницы. Он состоит из глазничной, глазной и глубокой глазной частей, каждая из которых имеет свой специфический набор прикреплений:
- Орбитальная часть: перекрывает орбитальный край и берет начало от носовой части лобной кости , лобного отростка верхней челюсти и медиальной пальпебральной связки .Волокна полностью охватывают орбиту, проникая в мягкие ткани прилегающих областей. Орбитальная часть не имеет костных прикреплений, но вместо этого прикрепляется к различным структурам мягких тканей периорбитальной области. Верхние волокна сливаются с затылочно-лобными мышцами, corrugator supercilii и depressor supercilii, окончательно проникая в кожу и подкожную клетчатку брови . Нижние и медиальные волокна глазничной части сливаются с мышцами, поднимающими верхнюю губу, поднимающим носогубную мышцу и малую скуловую мышцу.Большинство периферических волокон могут растягиваться еще дальше, свободно вставляясь во височную часть эпикраниального апоневроза .
- Пальпебральная часть: берет начало от поверхностной поверхности медиальной пальпебральной связки . Мышечные волокна составляют веки по мере продвижения к боковой комиссуре глаза. Здесь верхние и нижние волокна соединяются и вставляются в боковую связку век (шв). Самые периферические волокна пальпебральной части, которые проходят по краям каждого века, образуют цилиарный пучок .
- Глубокая глазная часть: , также известная как слезная часть, берет начало от боковой поверхности и слезного гребня (верхняя часть) слезной кости . Волокна идут латерально, проходя кзади от слезного мешка. Некоторые вставляются в верхнюю и нижнюю лапки век , в то время как другие продолжаются за предплюсками и вставляются в боковую связку веков .
Отношения
Orbicularis oculi находится в орбитальной области лица.Он окружает орбиту и распространяется на близлежащие области головы; веки, брови, височные и подглазничные области. Мышца покрывает corrugator supercilii и ниже сливается с сильно изменчивой мышцей malaris , если она присутствует. Волокна levator palpebrae superioris пронзают orbicularis oculi на своем пути к коже верхнего века.
Лицевые мышцы и некоторые отношения orbicularis oculiГлазничная часть orbicularis oculi пронизана двумя основными структурами нервно-сосудистой сети; надглазничная вена и скулово-лицевой нерв .Orbicularis oculi располагается над глазными ветвями подглазничного нерва , которые также проникают в мышцу.
Иннервация
Orbicularis oculi иннервируется скуловой и височной ветвями лицевого нерва (VII черепной нерв).
Кровоснабжение
Orbicularis oculi получает артериальную кровь из трех ветвей наружной сонной артерии: верхней , поверхностной височной и лицевой артерии .Глазная артерия , ветвь внутренней сонной артерии, также снабжает мышцы.
Функции
Orbicularis oculi считается сфинктером век, участвующим в мимике, защите глаз и рефлексах. Сокращение орбитальной части подтягивает кожу лба и щеки к носу. Эта защитная функция может частично или полностью закрывать веки , ограничивая воздействие потенциальных повреждающих факторов, таких как яркий свет или пыль.
CTA: Изучение всех лицевых мышц может быть настоящим испытанием. Упростите обучение, усвойте ключевые факты и повысьте эффективность с помощью анатомии мышц и справочных таблиц Kenhub!
Сокращение пальпебральной части приводит к более точному контролю над веками. Эти мышечные волокна тянут верхние веки вниз и поднимают нижние. Таким образом, изолированное произвольное сокращение пальпебральной части мягко закрывает веки, например, при моргании или во сне.Пальпебральная часть также может непроизвольно закрывать веки в качестве рефлекторного механизма. Это защитное действие вытирает слезы, производимые слезной железой, по поверхности глазного яблока, чтобы сохранить его влажным и свободным от потенциально раздражающих частиц. Точный контроль век, выполняемый пальпебральной частью, также способствует невербальному общению, и выражению лица.
Наконец, сокращение глубокой глазной части оттягивает веки и слезные сосочки кнутри и расширяет слезный мешок.Эти действия работают вместе, чтобы облегчить отток слезы через роговицу. Эта часть также участвует в сжатии слезной железы и протоков, дополнительно улучшая отток слезы . К сожалению, сокращение orbicularis oculi может иметь некоторые побочные эффекты. Например, он создает кожные складки у бокового угла век («гусиные лапки»), более известные как морщины.
Узнайте больше о других лицевых мышцах и изучите их простым способом, используя следующие ресурсы:
Клинические записи
Участие orbicularis oculi в моргании и увлажнении глазного яблока может иметь важные клинические последствия в повседневной жизни.Паралич лицевого нерва (паралич Белла, инсульт, травма, инфекция) приводит к неспособности закрыть глаз и морганию. Это вызывает неэффективную смазку и состояние, известное как синдром сухого глаза (сухой кератоконъюнктивит), которое проявляется покраснением, воспалением, раздражением, выделениями и усталостью глаз.
Эти проблемы также могут появиться при длительном использовании компьютера. Под воздействием факторов визуального стресса (блики, мелкий шрифт и т. Д.) Увеличивается кровоток и произвольное сокращение orbicularis oculi, что приводит к косоглазию, меньшему миганию и испарению слез.
Orbicularis oculi: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Слезные железы и аппарат — Сосудистая сеть — Иннервация
Слезные железы представляют собой экзокринные железы серозного типа, которые выделяют слезную жидкость на поверхности конъюнктивы и роговицы глаза.
Слезная жидкость очищает, питает и смазывает глаза. При чрезмерном производстве образует слезы.
В этой статье мы рассмотрим анатомию слезных желез — их расположение, сосудисто-нервное кровоснабжение и клиническую значимость.
Анатомическое расположение
Слезная железа расположена кпереди в надбоковой части глазницы, внутри слезной ямки — углубления в глазничной пластинке лобной кости.
Его анатомические отношения включают:
- Superior — скуловой отросток лобной кости
- Передняя — орбитальная перегородка
- Задний — глазничный жир
- Нижнебоковая — латеральная прямая мышца
Анатомическая структура
Слезная железа около 2 см в длину.Его можно разделить на две основные части:
- Orbital — более крупная и находится на латеральном крае мышцы, поднимающей пальпабры.
- Пальпребрал — меньшего размера и располагается по внутренней поверхности века.
Слезная железа представляет собой составную тубулоацинарную железу, состоящую из долек, которые образованы множеством ацинусов. Ацинусы содержат серозные клетки и производят водянистый серозный секрет (слезную жидкость).
Слезная жидкость, производимая железой, секретируется в выводные протоки, которые впадают в верхний свод конъюнктивы . Затем жидкость «распространяется» по роговице в процессе мигания.
Слезный аппарат
Слезный аппарат — это система, отвечающая за отток слезной жидкости из глазницы.
После секреции слезная жидкость циркулирует по глазу и накапливается в слезном озере — расположенном в медиальном уголке глаза.Отсюда он стекает в слезный мешок через ряд каналов.
Слезный мешок — это расширенный конец носослезного протока и расположен в канавке, образованной слезной костью и лобным отростком верхней челюсти. Слезная жидкость стекает по носослезному протоку и попадает в нижний проход носовой полости.
Рис. 2. Слезный аппарат глаза. [/ caption]Сосудистая сеть
Основная артерия, снабжающая слезную железу, идет от слезной артерии , которая происходит от глазной артерии — ветви внутренней сонной артерии.
Венозный дренаж осуществляется через верхнюю офтальмологическую вену и в конечном итоге выходит в кавернозный синус.
Лимфодренаж к поверхностным околоушным лимфатическим узлам . Они впадают в верхние глубокие шейные узлы.
ИннервацияСенсорная иннервация слезной железы осуществляется через слезный нерв . Это ветвь глазного нерва (в свою очередь, происходит от тройничного нерва).
Слезная железа также принимает вегетативные нервные волокна:
- Парасимпатический:
- Преганглионарные волокна переносятся в большой каменистый нерв (ветвь лицевого нерва), а затем в нерв крыловидного канала, прежде чем синапсируются в крыловидном нерве.
- Постганглионарные волокна проходят по верхнечелюстному нерву и, наконец, по скуловому нерву.
- Стимулирует секрецию жидкости из слезной железы
- Симпатичная
- Волокна берут начало от верхнего шейного ганглия и проходят через внутреннее сонное сплетение и глубокий каменистый нерв.
- Они соединяются с парасимпатическими волокнами в нерве крыловидного канала и по тому же маршруту снабжают железу.
- Подавляет секрецию жидкости из слезной железы.
[старт-клиника]
Клиническая значимость: дакриоаденит
Дакриоаденит относится к воспалению слезных желез.
Может присутствовать остро или хронически:
- Острый дакриоаденит — обычно вызванный вирусной и бактериальной инфекцией, такой как эпидемический паротит, вирус Эпштейна-Барра, стафилококк и гонококк.
- Хронический дакриоаденит — обычно из-за неинфекционного воспалительного состояния, такого как саркоидоз или заболевание щитовидной железы глаз, связанное с болезнью Грейвса.
Клинические признаки включают отек, боль и избыточное слезоотделение . Отек может привести к ухудшению зрения из-за давления на глаз.
Если причина вирусная, могут помочь простой отдых и теплые компрессы. Для других причин лечение основной причины необходимо и эффективно.
[окончание клинической]
Веки — Конъюнктива — Мышцы — Слезные железы
Веки — тонкие подвижные складки, которые покрывают глазное яблоко спереди.Они обеспечивают защиту от чрезмерного света или травм и поддерживают смазку, распределяя слезы по поверхности глазного яблока.
Веки разделены на верхнюю и нижнюю части, которые встречаются на медиальном и латеральном уголках глазного дна. Отверстие между двумя веками называется глазным отверстием , или отверстием.
В этой статье мы рассмотрим анатомию век — их слои, сосудистую сеть и иннервацию.
Рис. 1. Верхнее и нижнее веко.[/подпись]Слои века
Веко состоит из пяти основных слоев (от поверхностного до глубокого):
- Кожа и подкожная клетчатка
- Orbicularis oculi
- Пластины предплюсны
- Леватор-аппарат
- Конъюнктива
Кожа и подкожная ткань
Кожа и подкожная ткань образуют самый поверхностный слой века.
Слой кожи — один из самых тонких в человеческом теле.В подкожном слое имеется рыхлая соединительная ткань, но нет подкожного жира — и, следовательно, веки легко растягиваются отеком или кровью.
Ресницы прикрепляются сюда с соответствующими измененными потовыми железами — ресничными железами Moll . В этом слое также расположены сальные железы, известные как железы Цейса.
Orbicularis Oculi
Мышца orbicularis oculi состоит из трех отдельных частей — глазной, слезной и глазничной.
- Прикрепления — берет начало от медиального края глазницы, медиальной связки век и слезной кости. Затем он проникает в кожу вокруг края глазницы, а также в верхнюю и нижнюю пластинки предплюсны.
- Действия:
- Пальпебральная часть — мягко закрывает веки.
- Слезная часть — участвует в оттоке слезы.
- Орбитальная часть — плотно закрывает веки.
- Иннервация — Лицевой нерв (CN VII, височная и скуловая ветви)
Пластины предплюсны
Тарзальные пластинки расположены глубоко в глазной области orbicularis oculi. Есть две тарелки; верхняя предплюсна (верхнее веко) и нижняя предплюсна (нижнее веко).
Они образуют каркас века и состоят из плотной соединительной ткани . Верхняя предплюсна также служит местом прикрепления поднимающего пальпебры superioris.
В пластинах предплюсны расположены M эбомиевы железы (также известные как железы предплюсны).Это особый тип сальных желез, которые выделяют маслянистое вещество в глаз, чтобы замедлить испарение слезной пленки глаза. Маслянистое вещество также предотвращает слипание век при закрытии.
[старт-клиника]
Клиническая значимость: ячмень и халязион
Ячмень (или ячмень) — это инфекция волосяного фолликула или мейбомиевых желез вокруг ресницы. Если они поражают волосяные фолликулы, они описываются как внешние , а если они влияют на мейбомиевые железы, они классифицируются как внутренние .
Обычно они проходят самостоятельно, хотя иногда их можно удалить, удалив волосы из пораженного фолликула.
Халязион — это безболезненная гранулема мейбомиевых желез. Его можно отличить от ячменя по отсутствию боли в халязионе, тогда как ячмень обычно болезненен.
[окончание клинической]
Леваторный аппарат
Как поднимающие верхнее веко, так и верхние мышцы предплюсны открывают веко. Они присутствуют только на верхнем веке.
| Леватор пальпебры Superioris | Верхняя мышца предплюсны | |
| Прикрепления |
|
|
| Действие |
| |
| Иннервация |
|
|
Конъюнктива
конъюнктива век образует самый глубокий слой века.
Это тонкая слизистая оболочка , отражается на склере глазного яблока (конъюнктива бульбара).
Сосудистая сеть
Веко имеет богатое артериальное кровоснабжение многочисленных сосудов:
- Глазная артерия — слезная, медиальная пальпебральная, надглазничная, дорсальная носовая и супратрохлеарная артерии.
- Лицевая артерия — угловая ветвь.
- Поверхностная височная артерия — ветвь поперечной лицевой артерии.
Венозный дренаж обеспечивается богатой сеткой вокруг века. Медиально кровь оттекает через медиальную глазную вену в угловые и глазные вены. Сбоку кровь оттекает в поверхностную височную вену из боковой глазной вены.
Иннервация
Сенсорная иннервация век обеспечивается ветвями тройничного нерва:
- Офтальмологический нерв (V1) — верхнее веко.
- Надглазничная, над- нохлеарная, инфратрохлеарная и слезная ветви.
- Верхнечелюстной нерв (V2) — нижнее веко.
- Подглазничная и скулово-лицевая ветви.
Как обсуждалось выше, иннервация мышц века осуществляется через лицевой нерв , (orbicularis oculi), глазодвигательный нерв (levator palpebrae superioris) и симпатические волокна (верхняя тарзальная мышца).
Анатомия, голова и шея, глазная мышца Orbicularis Oculi Артикул
Введение
Круговая мышца глаза — мышца, расположенная в веках.Это сфинктерная мышца, расположенная концентрическими полосами вокруг верхнего и нижнего века. Основная функция orbicularis oculi — закрытие век. Это происходит, когда мышца сокращается. Он также способствует оттоку слез из глаз. Когда круговая мышца глаза сокращается, слезы вытягиваются из слезной пленки через систему слезного насоса. [1] [2] [3]
Устройство и функции
Круговая мышца глаза закрывает веки и помогает перекачивать слезы из глаза в систему носослезных протоков.Глазничный отдел orbicularis oculi больше участвует в произвольном закрытии века, например, при подмигивании и принудительном сжатии. Пресептальная секция участвует как в произвольном принудительном закрытии глаза, так и в непроизвольном закрытии глаза морганием и удерживании век закрытыми во время сна. Претарзальный отдел больше участвует в непроизвольном закрытии глаз и удерживании век закрытыми во время сна.
Когда сокращается круговая мышца глазного яблока, она укорачивает канальцы системы носослезных протоков, сдавливая слезы в слезный мешок.Кроме того, мышца тянет слезный мешок в стороны и вперед, создавая вакуум, чтобы втягивать слезы в мешок.
Эмбриология
Orbicularis oculi мышца формируется из мезодермы век на двенадцатой неделе. Он происходит из мезенхимы второй глоточной дуги.
Кровоснабжение и лимфатика
Круговая мышца глаза получает кровь от ветвей лицевой артерии и поверхностной височной артерии (которые являются ветвями наружной сонной артерии), а также глазной артерии (которая является ветвью внутренней сонной артерии).
Общие сонные артерии отходят от брахиоцефального ствола с правой стороны и непосредственно от дуги аорты с левой стороны. На верхней границе щитовидного хряща на шее каждая общая сонная артерия делится на внутреннюю и внешнюю сонную артерии.
Наружная сонная артерия продолжается вверху и разделяется на несколько ветвей, включая лицевую артерию, верхнюю височную артерию, верхнюю щитовидную артерию, язычную артерию, лицевую артерию, восходящую глоточную артерию, затылочную артерию, верхнечелюстную артерию и заднюю ушную артерию.Затем лицевая артерия проходит от области нижней челюсти вверх по носу и к медиальному уголку глазной щели, где она называется угловой артерией. Ветви лицевой артерии и поверхностной височной артерии кровоснабжают orbicularis oculi мышцу.
Внутренняя сонная артерия входит в череп через сонный канал в височной кости. Он проходит через кавернозный синус, а затем отщепляет главную ветвь, называемую глазной артерией. Глазная артерия выходит на орбиту через зрительный канал.Внутри глазницы он разделяется на различные ветви, включая слезную артерию, надглазничную артерию, решетчатую артерию, надхлеарную артерию, центральную артерию сетчатки, цилиарные артерии и мышечные ветви. Некоторые из этих ветвей, такие как слезная артерия и надглазничная артерия, кровоснабжают orbicularis oculi мышцу.
Нервы
orbicularis oculi иннервируется седьмым черепным нервом, лицевым нервом.Верхняя половина orbicularis oculi мышцы получает свою иннервацию от височной ветви седьмого черепного нерва (лицевого нерва), а нижняя половина получает свою иннервацию от скуловой ветви седьмого черепного нерва (лицевого нерва).
Внутричерепно седьмой черепной нерв начинается в мосту ствола мозга. Он проходит через внутренний слуховой проход, а затем через лицевой канал височной кости. Затем седьмой нерв выходит из черепа через шилососцевидное отверстие, которое находится кзади от шиловидного отростка височной кости.Затем он проходит через околоушную железу, где разделяется на пять ветвей, которые иннервируют мышцы мимики. Это височная ветвь, скуловая ветвь, щечная ветвь, маргинальная нижнечелюстная ветвь и шейная ветвь.
Височная ветвь проходит вверх и кнутри, иннервируя верхнюю половину мышцы orbicularis oculi, а также лобную мышцу и мышцу corrugator supercilii. Скуловая ветвь проходит медиально и иннервирует нижнюю половину orbicularis oculi мышцы.
Мышцы
Круговая мышца расположена под кожей века. Как правило, мышца прикрепляется к медиальной кантальной области медиально и к латеральной кантальной области латерально. Круговая мышца глаза делится на две части: глазничную и глазную. Пальпебральный отдел подразделяется на пресептальный и претарзальный отделы. Эти секции имеют сложное расположение прикреплений к окружающим конструкциям.
Глазничный отдел orbicularis oculi мышцы прикрепляется медиально к передней конечности медиального кантального сухожилия и окружающей надкостнице. Латерально глазничный отдел прикрепляется к латеральному пальпебральному шву. На периферических границах мышцы она пересекается с окружающими мышцами, такими как верхняя лобная мышца.
Пресептальная круговая мышца глаза делится медиально на глубокую головку и поверхностную головку. Глубокая головка мышцы прикрепляется к фасции вокруг слезного мешка, а также к заднему слезному гребню, в то время как поверхностная головка мышцы прикрепляется к передней конечности медиальной кантальной связки.Латерально пресептальная orbicularis oculi мышца прикрепляется к латеральному бугорку глазницы Уитнолла, который находится глубоко в латеральном глазном шве.
Pretarsal orbicularis oculi мышца также делится медиально на глубокую головку и поверхностную головку. Глубокая головка мышцы прикрепляется позади заднего слезного гребня и к медиальному кантальному сухожилию, в то время как поверхностная головка мышцы прикрепляется к переднему слезному гребню. Глубокая или задняя головка pretarsal orbicularis oculi мышцы также известна как мышца Хорнера.Латерально мышца прикрепляется к латеральному сухожилию кантального пальца. Верхняя и нижняя pretarsal orbicularis oculi мышцы перекрывают предплюсны соответственно верхнего и нижнего века. Мышца плотно прилегает к подлежащей предплюсне.
Краевая часть круговой мышцы глазного яблока, прилегающая к краю века, известна как мышца риолана или pars ciliaris. Эта поверхностная часть мышцы видна по длине краев верхнего и нижнего века в виде цветной линии и представляет собой анатомический ориентир поверхности, известный как серая линия.Серая линия — это клинический ориентир, который часто используется при хирургическом лечении разрывов края века, чтобы помочь хирургу точно выровнять края.
Клиническая значимость
Если круговая мышца глаза не функционирует по какой-либо причине, например, при параличе Белла или параличе седьмого черепного нерва, то веки не могут хорошо закрыться. Это состояние требует агрессивной смазки глаза каплями искусственной слезы и мазью для предотвращения воздействия кератита.Если не лечить должным образом, плохое закрытие век может привести к сильной боли, рубцеванию роговицы, язве роговицы и, в конечном итоге, перфорации роговицы с возможной потерей глаза. [4] [5] [6]
Круговые мышцы глаза также могут непроизвольно сокращаться при доброкачественном эссенциальном блефароспазме. Это может серьезно повлиять на способность человека выполнять повседневные действия, такие как чтение и вождение, поскольку человеку трудно держать глаза открытыми, чтобы правильно видеть. Периодическая химиоденервация круговой мышцы глаза с помощью инъекций ботулинического токсина может значительно облегчить симптомы.[7] [8]
(Щелкните изображение, чтобы увеличить)
Голова Мышцы лица и шеи, эпикраниус, Galea aponeurotica, Frontalis, Temporal Fascia, Auricularis Superior, Auricularis Anterior, Auricularis Posterior, Occipitalis, Sternocleidomastoid, Platysma, Trapezius, Orbicularis Deculi, Corrugator, Narularisterior Nasalis, Procerus Posatorilis, Nasatorilis Septi, Mentalis, Orbicularis Oris, Masseter, Zygomaticus, Рисориус
Анатомические пластины Грея
Анатомия слезной системы Boise | Анатомия века, Айдахо,
На главную / Реконструкция / Слезная система / Анатомия слезной системы
Наши глаза, вероятно, являются наиболее важными жизненно важными структурами нашего тела.Они обнаруживаются на поверхности тонким слоем кожи и мягких тканей, называемых веками. Веки служат нескольким целям, включая защиту глазного яблока от травм, контроль количества света, попадающего в глаз, а также постоянную смазку глазного яблока слезами, выделяемыми слезной железой во время моргания. Все эти функции вместе помогают поддерживать структурную целостность глазного яблока и защищать его от внешних воздействий.
С анатомической точки зрения веко состоит в основном из кожи, подлежащих мягких тканей, также называемых подкожной тканью, и тонкого мышечного слоя, называемого orbicularis oculi.Под этой мышцей находятся другие элементы, которые делят область на разные плоскости. Они называются перегородкой и включают фиброзную перегородку глазницы и предплюсны. В дополнение к этому, для того, чтобы веки открывались, есть втягивающие устройства для век, которые помогают моргать. Наконец, также существует небольшое количество жировой ткани. Глазное яблоко покрыто тонким слоем ткани, называемой конъюнктивой.
Анатомия века
Приведенное выше описание предлагает лишь поверхностный обзор анатомии века.Если посмотреть на веко более подробно, сагиттальный разрез, сделанный поперек века, даст четкое представление о различных структурах, которые его образуют. Конечно, нужно учитывать, что визуализируемые конструкции зависят от плоскости, в которой снимаются сечения.
Как упоминалось выше, ткани можно разделить на плоскости структурами, называемыми перегородкой. Глазничная перегородка отделяет ткань глазницы от века. Позади перегородки находится ряд других структур, знание которых необходимо для проведения хирургического вмешательства.В частности, важно идентифицировать переднюю и заднюю ламели. По сути, передняя пластинка состоит из кожи и мышцы orbicularis oculi, а задняя пластинка состоит из конъюнктивы и предплюсны.
Давайте подробнее рассмотрим структуру века.
Веки
Верхнее веко начинается у глаза и расширяется вверх, прилегая к коже лба. От кожи лба ее отличает наличие бровей.Точно так же нижнее веко начинается у глаза и расширяется, чтобы соединиться с кожей щеки. При ближайшем рассмотрении становится очевидным, что веко Господа намного шире, чем верхнее веко, особенно потому, что ткань внутри щеки, которая сливается с нижним веком, намного плотнее.
В верхней части верхнего века находится складка на коже, называемая кожной складкой или верхней глазной бороздой. Он расположен примерно на 8–11 мм над краем верхнего века и состоит из волокон апоневроза леватора.Точно так же существует еще одна кожная складка на нижнем веке, называемая нижней глазной бороздой. Однако эта кожная складка часто более выражена у детей и может стать менее заметной по мере взросления. Анатомически нижняя кожная складка видна на 3-5 мм ниже внешнего края края века.
Внутренняя поверхность века называется внутренней губной областью. В этой области проходит складка кожи, называемая носо-югальной складкой. С анатомической точки зрения эта складка находится между orbicularis oculi и levator labii superioris.Проще говоря, носо-югальная складка — это та область внутренней поверхности глаза, где слезы скатываются и могут скапливаться. Его еще называют слезоточивым желобом. Похожа на носо-югальную складку, есть еще одна складка кожи, которая видна на внешней стороне глазного яблока. Это называется скуловой складкой и проходит от внешней стороны к носо-югальной складке.
Когда глаза открыты, пространство между верхним и нижним веками обычно называют «веретенообразным». Это пространство еще называют глазной щелью.Обычно глазная щель имеет ширину от 28 до 30 мм и высоту от 9 до 10 мм. Если бы кто-то исследовал глазную щель более подробно, было бы очевидно, что самая высокая точка трещины находится в той точке на верхнем веке, которая соответствует точке на внутренней стороне зрачка. У молодых людей верхнее веко немного выше, чем у людей старшего возраста, у которых оно находится примерно на 1,5 мм ниже края глазного яблока, называемого лимбом. Точно так же нижнее веко лежит на границе нижнего лимба.
Есть две точки, в которых встречаются верхнее и нижнее веко. Тот, что находится на внутренней стороне, называется медиальным уголком глаза, а тот, который находится на внешней стороне, называется боковым уголком глаза. Оба они имеют уникальный угол, под которым встречаются верхнее и нижнее веко. При осмотре в горизонтальной плоскости медиальный кантальный угол расположен примерно на 2 мм ниже, чем латеральный угол кантального отверстия у европеоидов; у азиатов он на 3 мм ниже. Нос лежит на внутренней стороне медиального угла глазной щели примерно на 15 мм.
В двух словах, глазная щель состоит из медиального и латерального угла глазной щели, слезных сосочков (часть слезных желез, также называемых слезными железами) и небольшого отверстия слезных желез через нижнее веко в медиальном уголке глаза, называемого точкой. слезный.
Кожа и подкожная клетчатка
Веко в основном состоит из кожи. Это самая тонкая кожа в организме, ее толщина составляет менее 1 мм. Внутри кожи находится ряд желез, называемых сальными железами, которые выделяют маслянистое вещество, называемое кожным салом.Эти железы в большем количестве находятся на носовой части века. Если бы кто-то проследил за кожей верхнего и нижнего века, было бы ясно видно, что как только она соединяется со лбом или щекой, текстура кожи меняется и становится намного толще. Кроме того, текстура кожи также различается на различных складках, описанных выше. Под кожей находится слой тонкой соединительной ткани, называемой подкожной тканью (суб = под, кожный = кожа).
Под кожей вместе с подкожной клетчаткой находится тонкий слой жира.Однако количество жира незначительно по сравнению с другими частями тела. Обычно подкожная клетчатка отсутствует в местах, где кожа прикрепляется непосредственно к нижележащим связкам, например, к медиальной и латеральной пальпируемым связкам. Кожа и подкожная ткань могут быть подвержены определенным клиническим состояниям, таким как дерматохалазис и блефарохалазис.
Круговая мышца глазного яблока
Круговая мышца глаза играет важную роль в функции век, а также в мимике.Когда он сокращается и расслабляется, кожа над мышцами также имеет тенденцию двигаться. Мышца orbicularis oculi прикрепляется к коже через волокна ткани, которые образуют так называемую поверхностную мышечно-апоневротическую систему.
Широко разделенная мышца orbicularis oculi состоит из двух основных частей. Орбитальная часть играет роль, когда веки нужно плотно закрыть. Далее он делится на претарзальный и пресептальный сегменты. Другая часть называется глазной частью, которая играет роль в подмигивании и моргании.Мышца снабжается лицевым нервом, а затем делится на разные ветви, чтобы питать эти разные мышцы. Анатомически лицевой нерв проходит под мышечными группами и снабжает их энергией из-под своей поверхности.
Глазничная часть мышцы orbicularis oculi имеет тесную связь с другими мышцами, отвечающими за выражение лица. Он берет начало от внутреннего края орбиты, прикрепляясь к верхней и внутренней части глазничной кости, верхнечелюстному отростку, исходящему из лобной кости, нижней и внутренней части глазничной кости и лобной части верхнечелюстной кости. .Путь, пройденный мышцей, обычно описывается как «подковообразный». Мышечные волокна смешиваются с окружающими лицевыми мышцами, такими как надцирно-морщинистая мышца и лобная мышца. По мере того, как они перемещаются, они также пересекаются с передней височной фасцией.
Пресептальная часть мышцы orbicularis oculi состоит из поверхностной и глубокой мышечной головки. Волокна этой части, лежащие в пределах верхнего и нижнего века, соединяются и образуют структуру, называемую боковым глазным швом.Претарзальная часть также имеет аналогичное происхождение, и ее волокна проходят под латеральным глазным швом, вставляясь в костную структуру на внешней стороне глазничной кости, называемой латеральным орбитальным бугорком, через латеральное сухожилие кантального пальца.
Подмышечная ареолярная ткань
Это рыхлая соединительная ткань, лежащая под круговой мышцей глаза. Он может образовывать анатомическую плоскость, разделяющую веко на переднюю (переднюю) и заднюю (заднюю) части. Затем через эту плоскость в верхнем веке проходили волокна апоневроза леватора.Небольшая часть этих волокон способствует развитию складки верхнего века. Точно так же в нижнем веке через эту плоскость проходили волокна глазнично-малярной связки.
Если проследить эту анатомическую плоскость по направлению к области брови, будет пересечен ретро-круговой жир глазных яблок. Если бы плоскость следовала за щекой, то жир sub-orbicularis oculi был бы пересечен.
Тарси и орбитальная перегородка
Пластины предплюсны
Для того, чтобы веки сохраняли свою форму и целостность, внутри них находится плотная фиброзная ткань, называемая тарзальными пластинами.Каждая из этих лапок имеет толщину около 1 мм и длину 29 мм. Существует 2 основных типа лапок — верхняя и нижняя. Верхняя предплюсна имеет форму полумесяца и имеет высоту около 10 мм в центральной части. Он сужается по мере продвижения к носу и внешней стороне века. Его нижняя часть — это то, что образует заднюю часть века, которая находится рядом с конъюнктивой глазного яблока. Точно так же нижняя предплюсна лежит на нижнем веке, имеет высоту 3,5-5 мм в центре и также соприкасается с конъюнктивой.Каждая из лапок прикрепляется к краю глазницы через медиальную и латеральную связку век.
Внутри пластин предплюсны 25 крошечных желез, называемых мебомиевыми железами. Эти железы достигают высоты предплюсны и открываются в точке прямо перед краем века, где конъюнктива встречается с кожей (слизисто-кожный переход). Если приглядеться, они лежат за серой линией на краю века.
Срединная связка век
Медиальная связка глазного яблока, также называемая медиальным кантальным сухожилием (MCT), представляет собой полосу из фиброзной ткани, которая удерживает на месте внутреннюю поверхность тарзальных пластин.Он тесно связан с круговой мышцей глаза и слезными протоками. MCT состоит из передней конечности, которая образована небольшой частью поверхностной части круговой мышцы, расположенной позади предплюсны. Он проходит в горизонтальной плоскости, но также прикрепляется к лобной кости через верхнее расширение. Более глубокая часть круговой мышцы входит в тыльную сторону слезного гребня и фасцию слезного мешка. Таким образом, фасция слезного мешка тесно связана с различными аспектами MCT.
Боковая связка век
Боковая связка глазного яблока, также называемая латеральным кантальным сухожилием (LCT), также представляет собой полоску фиброзной ткани, которая берет начало от предплюсны, проходит наружу под глазничной перегородкой и в конечном итоге входит в латеральный бугорок глазницы (он находится примерно на 1,5 мм позади сустава) боковой орбитальный ободок). LCT составляет около 10,5 мм в длину и 6,5 мм в ширину, и в его средней точке прикрепляется примерно на 10 мм ниже лобного шва. Глазничная перегородка и LCT разделены карманом жира, который называется карманом Эйслера.В дополнение к этому, LCT прикрепляется к внешней части орбитального края через поверхностную плоскость фасции. Это также называется поверхностным сухожилием бокового угла глазной щели, и оно помогает поддерживать стабильность бокового угла глазной щели.
Если проследить сверху и снизу, LCT прикрепляется к латеральному рогу апоневроза поднимающей мышцы вверху, в то время как нижний аспект образует дугу, где он прикрепляется. Во время внешнего движения глаза (отведение) латеральный угол глазной щели также перемещается примерно на 2 мм, и это происходит из-за волокон, которые прикрепляются к задней части боковой контрольной связки боковой прямой мышцы.
Флауэрс описал структуру, называемую латеральной лентой предплюсны. Считается, что это отличается от LCT и соединяет тарзальную пластину нижнего века с нижней внешней стороной орбитального края. Анатомически это широкая и довольно прочная конструкция. Он находится всего на 3 мм ниже и на 1 мм позади LCT и на 4-5 мм позади переднего края глазницы. В случае иссечения позволяет поднять латеральный угол глазной щели.
Перегородка глазницы
Под перегородкой часто понимают полосу ткани, разделяющую структуру.Глазничная перегородка — это связка соединительной ткани, которая прикрепляется к границе глазничной кости у надкостницы (внешний аспект кости). В своей центральной структуре перегородка соединяется с ретракторами крышки по краям крышки. Если присмотреться к перегородке повнимательнее, она содержит ряд слоев (пластинки), которые находятся в тесном взаимодействии с передним каркасом соединительной ткани. С функциональной точки зрения перегородка имеет подвижность, аналогичную подвижности век.
Мы уже обсуждали, как перегородка прикрепляется к краю крышки.Если проследить перегородку в направлении наружу (латерально), очевидно, что она прикреплена к краю орбиты, примерно на 1,5 мм перед местом крепления LCT. Глазничная перегородка отделена от ЛКТ вышеупомянутым жировым карманом Эйслера. При боковом пересечении перегородка проходит по краю орбиты у маргинальной дуги. При пересечении выше и ближе к носу перегородка проходит через надглазничную борозду, перед блоком и вдоль задней поверхности слезного гребня.С анатомической точки зрения, это положение приводит к тому, что перегородка располагается впереди медиальной клеточной связки и позади слезного мешка и мышцы Хорнера.
При отслеживании прикрепления перегородки она проходит через фасцию слезного мешка и в конечном итоге достигает переднего слезного гребня в точке, соответствующей слезному бугорку. Затем он проходит ниже этого гребня и вдоль нижнего края глазницы, в конечном итоге оставляя край в точке за скулово-верхнечелюстным швом. Это приводит к образованию небольшого пространства (углубления) из-за его отделения от скуловой кости — это называется предмаргинальным углублением Эйслера и заполнено жиром.В конце концов, перегородка достигает латерального края глазницы в точке, которая лежит чуть ниже связки Уитнолла.
Другое расширение перегородки существует от точки, где глазничная перегородка соединяется с апоневрозом поднимающего мышцы. Описано Reid et al., Это расширение проходит через пластинку предплюсны и в конечном итоге достигает цилиарного края. Функция этой перегородки заключается в помощи апоневрозу леватора, о чем следует помнить при операциях на глазу.
Сохраняющая связка Orbicularis
Эта связка, также называемая удерживающей орбитальной перегородкой или орбитомалярной связкой, прикрепляет мышцу orbicularis oculi к нижнему краю орбиты.Он слаб в центральном аспекте и намного сильнее в нижне-внешнем аспекте. При боковом прослеживании он прилегает к ткани, которая образована слиянием внешней части orbicularis oculi и более глубокой надкостницы и височной фасции. Это слияние называется утолщением орбиты. Утолщение глазницы покрывает лобный отросток скуловой кости.
С возрастом сохраняющая связка круговой мышцы имеет тенденцию истончаться и растягиваться, причем эти изменения более заметны в центральной части.Когда иссекается вместе с утолщением глазницы, это приводит к полному высвобождению поверхностной фасции, которая выстилает край глазницы.
Втягивающие устройства верхней крышки
Ретракторы верхнего века — это группа мышц, основная функция которых — удерживать верхнее веко в приподнятом состоянии. Мышца, входящая в его состав, называется верхним левым пальпеброй (LPS). Эта мышца берет начало в нижней части малого крыла клиновидной кости, расположенной внутри черепа. Он состоит из 2 головок — поднимающей мышцы и верхней прямой мышцы.Они соединены фиброзной тканью. С самого начала LPS проходит горизонтально вперед примерно на 40 мм, заканчиваясь апоневрозом, который находится примерно на 10 мм кзади от глазничной перегородки. Затем он принимает более вертикальное направление к связке Уитнолла (верхняя поперечная связка).
Связка Уитналла похожа на ранее описанную орбитальную фасцию и расположена в непосредственной близости от апоневротического и мышечного соединения ЛПС. Он простирается вокруг верхнего края глазницы в плоскости, лежащей между фасцией слезной железы и блокадой.ЛПС различается по толщине и относительно тонок в областях между верхним краем глазницы и связкой Уитнолла.
При прослеживании внутрь и наружу апоневроз ЛПС образует «рога», называемые медиальными и боковыми рогами. Боковой рог проходит через слезную железу, разделяя ее на 2 доли — глазную долю и глазничную долю. После этого он прикрепляется к латеральному удерживанию, расположенному на латеральном бугорке глазницы. С другой стороны, медиальный рог имеет более прямой ход и крепится к заднему слезному гребню.
Апоневроз в конце концов достигает границы верхней предплюсневой пластинки, первоначально срастаясь с глазничной перегородкой. В нижней части этого сращения небольшая часть апоневроза прикрепляется к нижней части передней части тарзальной пластинки. Одна часть этого слияния проходит вперед, чтобы проникнуть в кожу и мышцы pretarsal orbicularis oculi, что приводит к образованию кожной складки на верхнем веке.
Жировые подушечки
Внутри века и вокруг него имеется ряд различных жировых подушечек.Один слой жира, называемый преапоневротическим жиром, находится сразу за глазничной перегородкой и перед апоневрозом леватора. Также внутри верхнего века есть еще две области, содержащие жировые подушечки, которые расположены по центру и медиально (по направлению к носу). Медиальная жировая подушечка бледно-желтого цвета расположена перед апоневрозом поднимающей мышцы.
С другой стороны, центральная жировая подушечка более широкая и желтого цвета. Двигаясь наружу, он охватывает внутреннюю поверхность слезной железы.Слезную железу можно четко увидеть и отличить от этого жира по розовому цвету и дольчатой структуре. Слезная железа расположена кзади от края глазницы, но может слегка выпадать, делая ее более заметной при осмотре глаза.
В то время как выше описаны жировые подушечки на верхнем веке, жировые подушечки нижнего века немного отличаются по структуре. Нижняя косая мышца отделяет центральную жировую подушку от средней жировой подушечки обеда. Также есть небольшое количество жира перед нижней косой мышцей.Нижняя косая мышца возникает из небольшого углубления на нижней границе дна глазницы, движется за краем глазницы и в верхней части слезного канала носа. Он проходит под нижней прямой мышцей и через теноновую капсулу, в конечном итоге вставляя в точку, близкую к желтому пятну глаза. Этот довольно извилистый ход нижней косой мышцы делает ее уязвимой для травм во время этого участка жировых подушечек вокруг века и глаза.
Кровоснабжение
Веки снабжены ветвями внутренней и наружной сонных артерий.Глазная артерия ответвляется от внутренней сонной артерии и снабжает различные части века. Во внутренней части верхнего века глазная артерия разделяется на две части и пересекает кровоснабжение как верхнего, так и нижнего века. Ветвь, которая снабжает нижнее веко, на самом деле является ветвью, которая возникает из верхнего маргинального сосуда (который питает верхнее веко). Верхние и нижние маргинальные сосуды, отходящие от глазной артерии, вместе образуют маргинальную аркаду.
Маргинальные аркадные артерии расположены в передней части предплюсны на расстоянии 4 мм от верхнего века и 2 мм от края нижнего века. Верхняя маргинальная аркада дает начало периферической аркаде, которая проходит перед мышцей Мюллера, придавая ей поверхностную плоскость и делая ее склонной к травмам во время хирургии век. Периферическая аркада нижнего века часто рудиментарна.
Другая ветвь внутренней сонной артерии — это слезная артерия, которая проходит через глазничную перегородку вдоль каждого века и в конечном итоге присоединяется к краевой аркаде.
Хотя выше описаны ветви внутренней сонной артерии, внешняя сонная артерия снабжает веки как ветви лицевой артерии, подглазничной артерии и поверхностной височной артерии. Каждая из этих гордых ветвей анастомозирует с другими артериями на лице. Например, ветвь поверхностной височной артерии, кровоснабжающей веки, соединяется с скуловой ветвью и поперечной лицевой ветвью.
Лимфодренаж
Лимфодренаж века довольно обширный.Большая часть верхнего века и внешняя половина нижнего века стекает в предурикулярные лимфатические узлы, тогда как небольшая часть середины верхнего века и внутренней половины нижнего века стекает в поднижнечелюстные лимфатические узлы.
Посетите наш сайт
Анатомия слезной части мышцы orbicularis Oculi (тензор предплюсны или мышцы Горнера)
Мышца Горнера (глазная часть мышцы orbicularis oculi) имеет веерообразное происхождение в слезной кости.Его мышечные волокна ориентированы под углом от 160 до 210 градусов относительно плоскости ухо-глаз и сходятся к медиальной глазной комиссуре. Затем мышца делится на верхний и нижний пучки волокон. Некоторые из нижних волокон участвуют в формировании верхнего пучка, а некоторые из верхних волокон участвуют в формировании нижнего пучка, и, таким образом, часть мышцы Хорнера скручена. Каждый пучок идет латерально к латеральной глазной комиссуре и имеет три прикрепления.Первая вставка находится у медиального края лапок. Вторая вставка — в подкожную клетчатку по краям век. К краям век прикрепляют крошечные пучки мышцы Хорнера. Третьи вставки — в боковую связку век и подкожную соединительную ткань боковой спайки. Последовательные гистологические срезы плода на сроке от 14 до 16 недель показали, что размер оболочки, образованной мышцей Горнера вокруг слезного канала, постепенно уменьшается от слезного сосочка к слезному мешку.Различные наблюдения предполагают следующие функции мышцы Горнера: (1) она закрывает медиальный угол глазной щели и закрывает слезную точку; (2) тянет предплюсну кнутри; (3) подтягивает края век и давит на глазное яблоко; и (4) сдавливает слезный канал с уменьшающимся градиентом давления от слезного сосочка к слезному мешку. Эти действия, вероятно, важны для оттока слезной жидкости от латерального к медиальному направлению по глазному яблоку, для поддержания толщины слезной пленки над роговицей, для открытия и закрытия слезной точки и для прохождения слезной жидкости. жидкость из канальцев в мешочек.Таким образом, мышца Горнера является мышцей первостепенной важности во всех фазах оттока слезной жидкости.
Longdom Publishing SL | Журналы открытого доступа
Longdom Publishing SL — один из ведущих международных издателей журналов открытого доступа, охватывающих клинические, медицинские, биологические, фармацевтические науки, а также предметы, ориентированные на инженерию, менеджмент и технологии. Наша цель — каталогизировать текущую научную информацию, поступающую со всего мира, и транслировать ее, чтобы максимизировать ее полезность и влияние на прогресс мирового научного сообщества.Функциональная деятельность наших журналов охватывает два десятилетия, поэтому мы пользуемся давней поддержкой наших редакторов, рецензентов и авторов.
Существует много различных видов масел CBD, и вы можете узнать о некоторых из них. Но какие масла использовать? Это вопрос, на который нужно будет ответить, потому что некоторые из масел, которые вы можете найти в вашем местном магазине, не то, что вы хотели бы использовать для своей добавки CBD.
Масла, которые вы, вероятно, думаете использовать для своей добавки CBD, можно найти во всех формах. Например, вы можете купить капсулы в большинстве аптек. Эти капсулы обычно довольно маленькие и содержат небольшое количество CBD. Вы также можете найти чистые масла CBD, которые также можно превратить в капсулы. Однако многие люди предпочитают делать собственные добавки CBD дома.
Лучший способ сделать свой собственный — использовать чистую неразрезанную коноплю.Но вы также должны убедиться, что у вас есть все оборудование, необходимое для производства масел. Эфирные масла конопли получают из частей растений, которые обладают некоторыми из тех же химических свойств. Например, листья обладают многими теми же свойствами, что и стебли, кора наделена теми же свойствами, что и корни, а цветы обладают теми же свойствами, что и цветы. Все эти части можно смешать вместе и превратить в твердую, мощную форму CBD.
Лучшие типы масел для ваших добавок CBD — это те, которые содержат самые высокие концентрации CBD и не содержат никаких других ингредиентов.Вы не хотите добавлять ничего, что не имеет тех же свойств, что и сам CBD, потому что CBD будет неэффективным, и вы можете остаться с пустым желудком. Если вы добавите слишком много чего-либо в свою добавку CBD, ваше тело может отреагировать и произвести больше вещества, чем вы ожидали. Некоторые производители пытаются делать добавки CBD, добавляя такие вещи, как эфедра, гуарана или гуава. Эти ингредиенты также могут влиять на эффективность CBD и должны использоваться только в крайнем случае.
бумага io
agario
oversatt
Когда вы ищете лучшие добавки CBD, обязательно обратите внимание на те, которые сделаны только из натуральных ингредиентов. Они будут содержать только самое большое количество CBD, и у них не будет других ингредиентов в смеси, которые могли бы этому противодействовать.
Используя лучшие добавки CBD, которые вы можете сделать самостоятельно, вы сможете иметь более высокий уровень CBD в своем теле, который заставит вас чувствовать себя лучше и поможет лучше функционировать всему вашему телу.При правильной комбинации вы можете рассчитывать на то, что почувствуете себя лучше и сможете работать на пике формы без рецепта. Если вы хотите начать принимать добавку CBD сейчас, обязательно проведите исследование и найдите лучшие добавки CBD, которые вы можете.

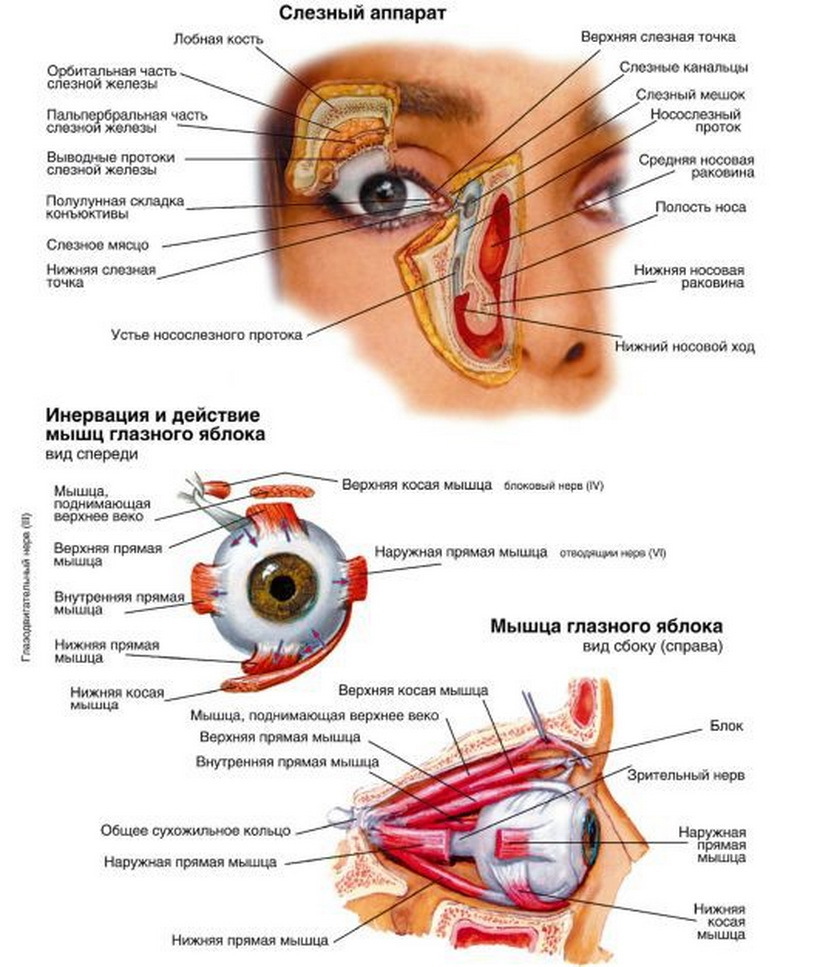 Рассечение новорожденного
Рассечение новорожденного 1
1
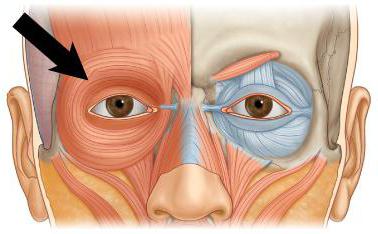 2
2
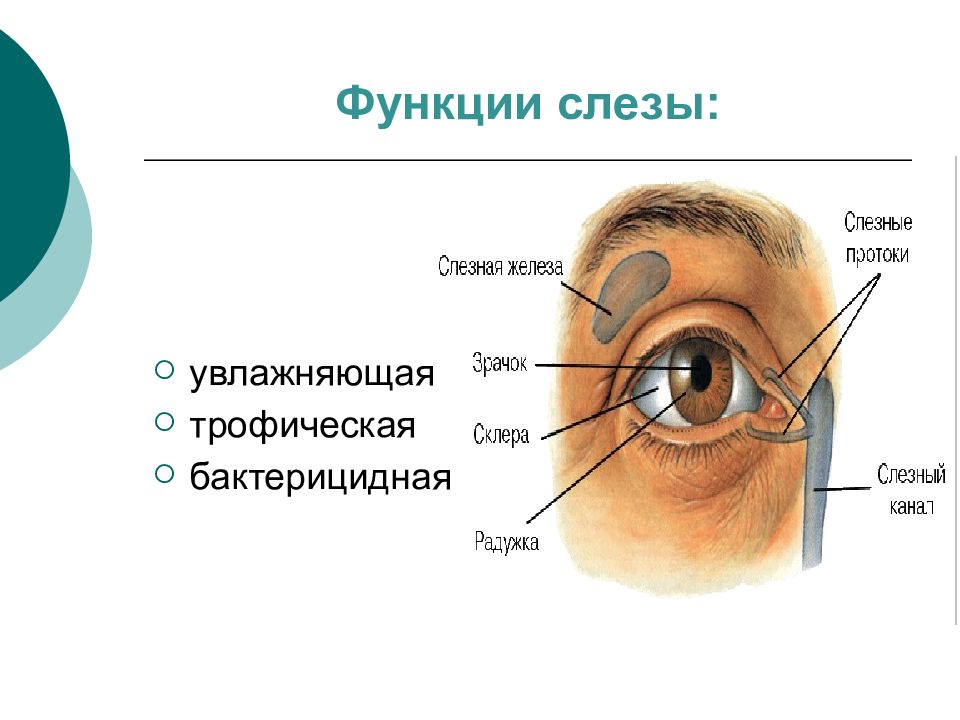 4
4
 9
9
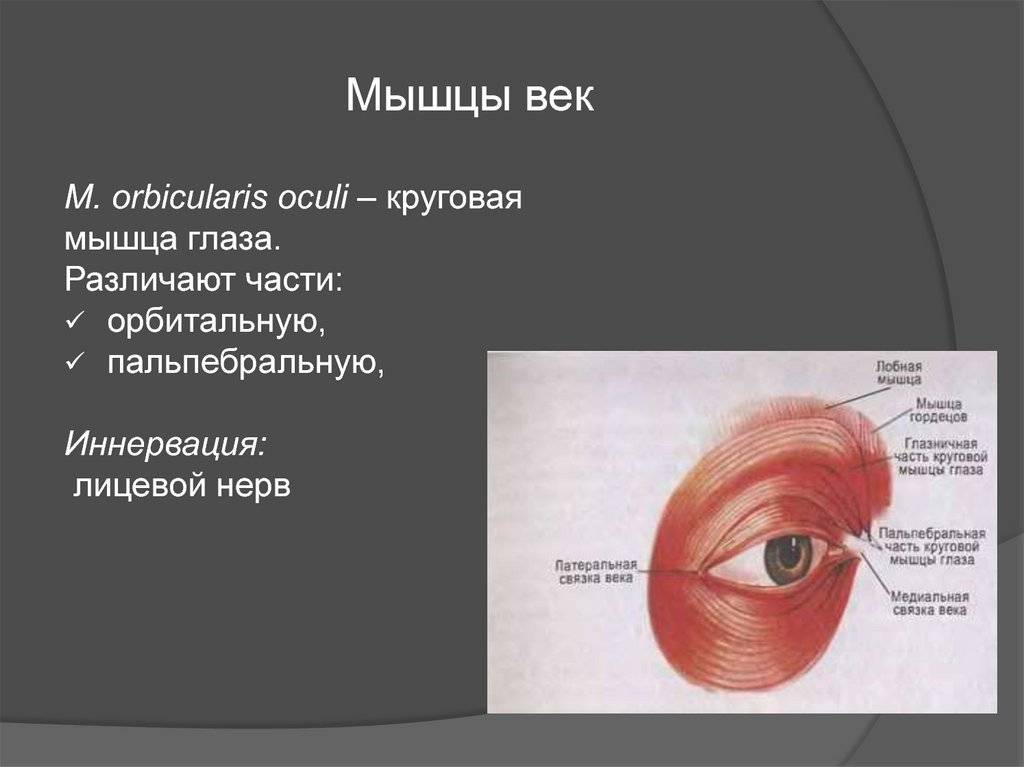 15
15