Предупреждения отека руки на стороне операции
На развитие постмастэктомического отека и ограничение подвижности конечности в плечевом суставе большое влияние оказывают послеоперационные осложнения, в частности некроз (омертвление) кожи, длительная лимфорея (выделение лимфы), нагноение раны. Другими причинами возникновения лимфэдем являются инфекции, прием тамоксифена, который может вызвать появление тромбов и тромбоз глубоких вен, воздушные перелеты (вероятно из-за снижения давления в салоне самолета).
Клинически это состояние проявляется болями при попытке отведения и поднятия руки, ограничением движений в плечевом суставе, увеличением объема кисти, предплечья, плеча по сравнению со здоровой рукой, чувством тяжести в руке, нарушением чувствительности кожи. Возможно присоединение рожистого воспаления, требующего комплекса лечебных мероприятий с интенсивной антибактериальной терапией.
Поскольку лимфэдема может появляться и через несколько лет после операции, необходимо постоянно заботиться о себе, соблюдая некоторые правила и ограничения:
- Старайтесь избегать каких бы то ни было травм поврежденной руки (удары, порезы, ожоги, спортивные повреждения, укусы насекомых, царапины). Если через ссадину или ранку на руке проникнут микробы, то легко может возникнуть воспаление. Поскольку ток лимфы в лимфатических сосудах руки затруднен, то к месту внедрения микробов не поступит достаточного количества лимфоцитов, способных побороть инфекцию. Имейте в виду, что рожистое воспаление приводит к появлению и увеличению отечности. Если однажды оно случилось у Вас, посоветуйтесь с врачом о проведении сезонной антибактериальной терапии.
- При выполнении любой работы, при которой возможны даже минимальные повреждения, используйте перчатки. Всегда защищайте руки от солнца, летом носите одежду с длинными рукавами. Избегайте повторяющихся энергичных, противодействующих чему-либо, движений «больной» рукой (чистить, толкать, тянуть и т.

- Соблюдайте необходимую гигиену, после купания используйте увлажняющие лосьоны, вытирайте руку осторожно, но тщательно. Убедитесь, чтобы сухими были все складки и кожа между пальцами. Не рекомендуется посещать сауны, принимать горячие ванны. Необходимо избегать сильных температурных колебаний при купании и мытье посуды.
- Для инъекций, взятия крови, измерения артериального давления должна быть использована неповрежденная рука. Не носите украшений, эластичных лент на руке и пальцах со стороны операции. Кольца, браслеты, часы лучше надевать на здоровую руку. Следите, чтобы проймы в Вашей одежде не были слишком узкими. Бретельки лифчика не должны резать плечо.
- Постарайтесь приучить себя спать на спине, чтобы своим весом не сдавливать сосуды руки на стороне операции. Можно приспособить для «больной» руки подушечку, чтобы она находилась на возвышении. Это нормализует циркуляцию крови и лимфы.
- Избегайте подъема тяжелых вещей поврежденной рукой. При увеличении нагрузки мышцам требуется больше кислорода, возрастает приток крови к руке и без того уже перегруженной венозной кровью и лимфой, в то время как отток из нее затруднен. Рекомендуется ограничивать нагрузку на руку со стороны операции до1 кгв течение первого года, до2 кг- следующие 4 года и до 3-4 кг- всю последующую жизнь. Нагрузка на здоровую руку также должна быть снижена. Если Вы несете сумку, следует повесить ее на плечо со здоровой стороны. Однако тем женщинам, у которых есть тенденция к болям в плечах, вообще не следует носить сумку на плече, поскольку оно при этом слегка поднимается, что неизбежно вызывает напряжение обоих плеч и увеличивает боль.

- Не перегружайте поврежденную руку: если она начинает болеть или отекает больше обычного, значит Вы либо превысили допустимую нагрузку, либо создали для нее неудобное положение. Нужно лечь и поднять руку вверх. Рекомендуется (Чурикова Л.А. и др., 2000) в этих случаях 1-2 раза в день втирать в область больной руки и плечевого пояса со стороны поражения крем следующего состава: детский крем – 1 часть, оливковое масло – 1 часть, ретинол (витамин А, масляный раствор) – 1 часть, мазь троксевазиновая – 2 части.
- Избегайте любой работы, связанной с длительным наклонным положением опущенной руки. Такие ограничения нужны, чтобы препятствовать застою лимфы в лимфатических сосудах руки. Например, не следует стирать, низко наклоняясь над ванной, руками мыть полы. Если Вы намерены поработать рукой, наденьте эластичный рукав или перчатку. После работы обязательно проведите гимнастику, помассируйте руку, придайте ей возвышенное положение на 10-15 минут.
- Старайтесь поддерживать Ваш нормальный вес. Не курите и не употребляйте алкогольные напитки. Низкосолевая, обогащенная клетчаткой диета должна быть хорошо сбалансирована. Интерстициальная жидкость, находящаяся внутри отека, содержит большое количество белка, но низкобелковая диета не приводит к снижению его концентрации в лимфе, скорее это может способствовать ослаблению соединительной ткани и только ухудшит ситуацию. В питание следует включать легкоусвояемый белок (рыба, курица, тафу).
Растяжения связок, сухожилий и мышц | Макаров С.А., Сергиенко С.А.
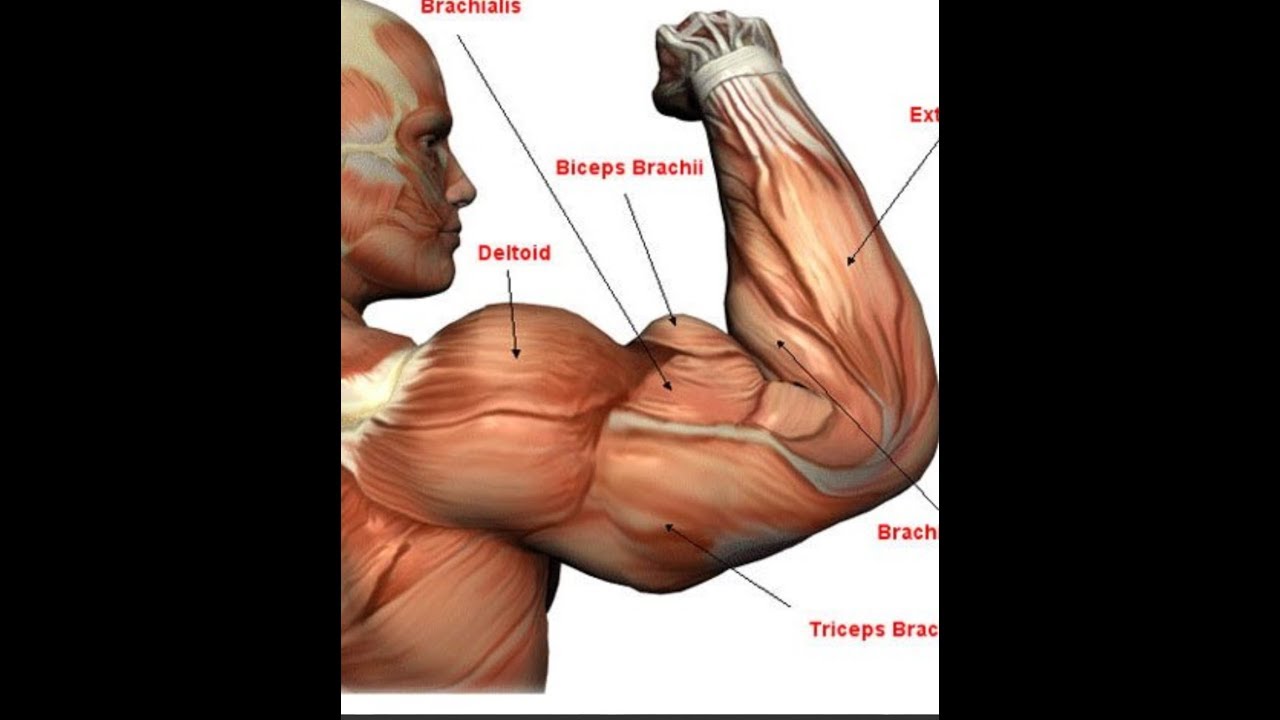
Повреждение сухожильно–связочного аппарата является одной из наиболее актуальных и часто встречающихся причин, ограничивающих физическую деятельность людей, ведущих активный образ жизни.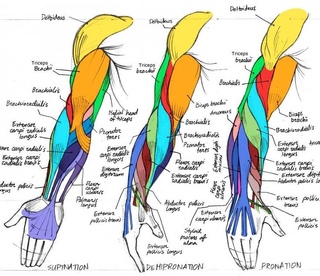
I степень – небольшая боль из–за разрыва нескольких волокон связки.
II степень – умеренная боль, отек и нетрудоспособность.
III степень – сильная боль из–за разрыва связки и последующая нестабильность сустава.
Растяжение мышцы в свою очередь является травматическим повреждением самих мышечных волокон или соединения мышцы и сухожилия и классифицируется также по трем степеням тяжести:
I – умеренная.
II – средняя степень повреждения, связана со слабостью пораженной мышцы, ее болезненным сокращением.
III – полный разрыв соединения мышцы и сухожилия, проявляющийся сильной болью и невозможностью сокращения поврежденной мышцы.
Перенапряжение – это не острое, повторяющееся поражение мягкотканных структур вследствие постоянно случающихся микротравм, которое ведет к изменению локальной микроциркуляции и, как следствие, к дегенеративным процессам в мягких тканях, где при микроскопии отмечается нарушение структуры местных тканей с их лизисом, лейкоцитарной инфильтрацией и экстравамацией крови.
Повторяющиеся движения за время длительной работы приводят к возникновению повреждения от «переиспользования» у людей некоторых профессий. Приблизительно 10–20% музыкантов, машинисток, кассиров и рабочих конвейера жалуются на рецидивы синдрома растяжения, среди спортсменов этот процент колеблется от 30 до 50.
Повреждения из–за перенапряжения (перетренировки) подразделяются на четыре степени:
I степень – боль только после физической активности.
II степень – боль во время и после физической нагрузки, не влияющая на результат работы.
III степень – боль во время и после физической нагрузки, влияющая на результат работы.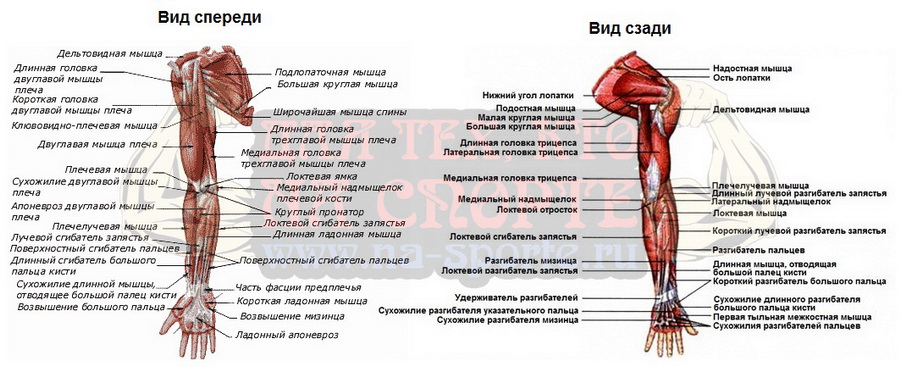
IV степень – постоянная боль, нарушающая ежедневную физическую активность.
Следует также отметить, что поражение сухожильного аппарата может протекать в виде «тендинита», «тендиноза» и «теносиновита».
Тендинит возникает из–за травмы сухожилия и связанного с нею разрушения сосудов и острого, подострого или хронического воспаления.
Тендиноз – это невоспалительной природы атрофия и дегенерация волокон внутри сухожилия, часто связанная с хроническим тендинитом, которая может привести к частичному или полному разрыву сухожилия.
Теносиновит – это воспаление паратендона, который является наружным влагалищем некоторых сухожилий и выстлан синовиальной мембраной (например, поражение сухожилия разгибателей большого пальца кисти при теносиновите де Курвена).
В данном обзоре имеет смысл остановиться именно на нагрузочных повреждениях, вызванных часто повторяющимися однообразными движениями, то есть на перенапряжении, а также учесть легкие степени растяжения связок, сухожилий и мышц, поскольку травма, сопровождающаяся разрывом этих структур, в большинстве случаев требует хирургического лечения (повреждение передней крестообразной связки и коллатеральных связок коленного сустава, разрыв ахиллова сухожилия).
Наиболее часто встречающиеся виды повреждения из–за перенапряжения (перетренировки):
связок – «локоть бейсболиста», «колено пловца», синдром трения илиотибиального тракта, «колено прыгуна», подошвенный фасциит;
сухожилий – тендинит ахиллова сухожилия, верхненадколенниковый тендинит, тендинит двуглавой мышцы плеча, тендинит задней большеберцовой мышцы, латеральный эпикондилит («локоть теннисиста»), тендинит надостной мышцы (вращающей манжеты).
«Локоть теннисиста» – это латеральный эпикондилит. Этот синдром возникает вследствие перетренировки и проявляется болью по латеральной поверхности локтевого сустава. Пациенты обычно связывают его возникновение с игрой в теннис.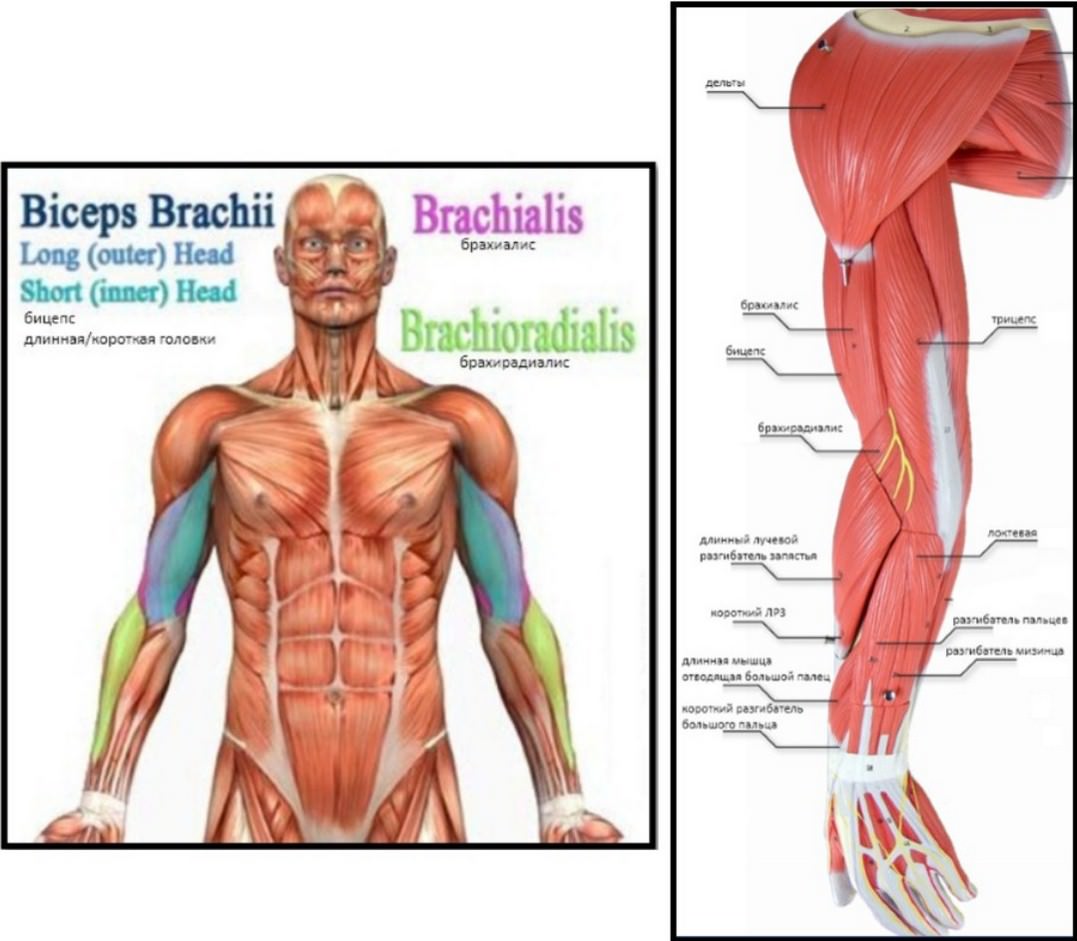 На сегодняшний день латеральный эпикондилит считается воспалительным заболеванием и/или микроразрывом в месте прикрепления короткого лучевого разгибателя кисти (m. extensor carpi brevis). Провоцирующее движение – форсированное разгибание среднего пальца кисти против сопротивления – вызывает боль, так как мышца прикрепляется к основанию пясти среднего пальца.
На сегодняшний день латеральный эпикондилит считается воспалительным заболеванием и/или микроразрывом в месте прикрепления короткого лучевого разгибателя кисти (m. extensor carpi brevis). Провоцирующее движение – форсированное разгибание среднего пальца кисти против сопротивления – вызывает боль, так как мышца прикрепляется к основанию пясти среднего пальца.
«Локоть игрока в гольф» – медиальный эпикондилит, возникает при повреждении от перетренировки сухожилий мышц пронаторов и сгибателей предплечья в месте их прикрепления к медиальному надмыщелку. Эта область подвергается вальгусно направленному воздействию на вершине замаха, боль отмечается над медиальным надмыщелком и усиливается при сгибании и пронировании предплечья на фоне сопротивления.
«Локоть бейсболиста» (воспаление медиального апофиза) – это заболевание возникает из–за вальгусно направленной силы при частом движении руки по кривой броска мяча. У пострадавшего отмечают микроразрывы сухожилий мышц пронаторов и сгибателей, а в тяжелых случаях – отрыв и раздробление медиального апофиза.
Синдром трения илиотибиального тракта (СТИТ) – это боль по латеральной поверхности коленного сустава вследствие раздражения и воспаления дистальной части илиотибиального тракта, когда он проходит над латеральном мыщелком бедренной кости. Боль усиливается при пальпации дистальной части тракта в момент разгибания ноги в коленном суставе. СТИТ возникает при чрезмерно интенсивном беге, беге по пересеченной местности.
«Колено пловца» – состояние, возникающее в коленном суставе при вальгусно направленной на колено силе из–за резких движений ногой во время плавания брассом. Обычно это наблюдается при растяжении медиальной коллатеральной связки коленного сустава, что и вызывает боли.
«Колено прыгуна» – так называемый тендинит надколенника. Часто встречается у прыгунов в высоту, баскетболистов и волейболистов. Характеризуется болями в нижнем полюсе надколенника, в месте прикрепления связки надколенника. Развивается из–за постоянного повреждения данной области, когда не происходит восстановления и заживления травмы.
Развивается из–за постоянного повреждения данной области, когда не происходит восстановления и заживления травмы.
Тендинит двуглавой мышцы плеча проявляется болью в передней части плечевого сустава, которая усиливается при активных движениях в плечевом суставе и менее выражена или отсутствует при пассивных движениях, а также сопровождается локальной болезненностью при пальпации области над длинной головкой сухожилия двуглавой мышцы. В случае сопутствующего миозита тендинит двуглавой мышцы сопровождается выраженной болезненностью мышцы.
Бурсит надколенника сопровождается болью, отеком и местным повышением температуры в сумке надколенника, которая расположена поверхностнее надколенника. Вызывается бурсит повторной травмой или нагрузкой, как при стоянии на коленях.
Воспаление ахиллова сухожилия проявляется болью в пятке, иногда болью по задней поверхности ноги. Дорсальное и подошвенное сгибание стопы усиливает боль, область наибольшей болезненности находится на 2–3 см проксимальнее места соединения сухожилия с пяточной костью. Сухожилие может быть отечно и утолщено, причиной чаще является спондилоартропатия с поражением периферических суставов (болезнь Рейтера, анкилозирующий спондилоартрит), а также травма.
Подошвенный фасциит или пяточная шпора анатомически возникает из места прикрепления короткого сгибателя пальцев, локализующегося по переднемедиальному краю бугристости пяточной кости несколько глубже места прикрепления подошвенной фасции. Перенапряжение одной из этих структур, как считается, приводит к возникновению реактивной воспалительной продукции костной ткани или формированию шпоры вторично из–за тракции этих структур. Однако остается неясным, какой из механизмов ответственен за это. В любом случае шпора вторична по отношению к перенапряжению.
Также следует упомянуть о такой патологии, как «расколотая голень» – это повреждение от перетренировки, вызываемое хронической тракцией надкостницы большеберцовой кости. При этом поражаются либо берцовые мышцы, либо m. soleus, что характеризуется постепенно начинающейся болью по переднемедиальной или заднемедиальной поверхности голени. Боль возникает у спортсменов на старте забега, во время бега стихает и вновь усиливается после окончания забега. При пальпации определяется болезненность по заднемедиальному краю большеберцовой кости, обычно на границе средней и нижней трети. Боль усиливается при дорсальном сгибании стопы против сопротивления.
При этом поражаются либо берцовые мышцы, либо m. soleus, что характеризуется постепенно начинающейся болью по переднемедиальной или заднемедиальной поверхности голени. Боль возникает у спортсменов на старте забега, во время бега стихает и вновь усиливается после окончания забега. При пальпации определяется болезненность по заднемедиальному краю большеберцовой кости, обычно на границе средней и нижней трети. Боль усиливается при дорсальном сгибании стопы против сопротивления.
Лечение
Терапевтическое лечение повреждения связок, сухожилий и мышц включает в себя первичную и вторичную терапию.
Первичная терапия:
- Защита от нагрузки
- Отдых
- Лед
- Давящая повязка
- Возвышенное положение
- Поддержка повязкой
Вторичная терапия
- Физиотерапия
- Реабилитация
- Инъекции
- Лечебная физкультура
- Обследование и повторное обследование
- Салицилаты.
Таким образом, основой лечения является раннее обезболивание и противовоспалительная терапия травмы мягких тканей, особенно в случаях сопутствующего миозита. Длительно текущее воспаление ухудшает процесс заживления мягких тканей, что приводит к их детренированности и функциональной недостаточности. При активном воспалительном процессе важен относительный отдых для области поражения. Лед эффективен как противовоспалительный агент только в первые часы после травмы, затем предпочтительней использовать тепло. Иммобилизация шиной или повязкой может применяться для усиления защиты травмированной конечности или части ее от нагрузки.
Инъекции кортикостероидов при хронических процессах не дают полного излечения, к тому же они увеличивают скорость деградации коллагена, снижают синтез нового коллагена, уменьшают прочность сухожилия при растяжении, что приводит к его разрыву, если инъекции выполнять неправильно или очень часто. В связи с этим их применение оправдано только в остром периоде и не чаще 1 раза в 2–3 недели.
В связи с этим их применение оправдано только в остром периоде и не чаще 1 раза в 2–3 недели.
Необходимо также использовать нестероидные противовоспалительные препараты (НПВП) per os, причем в данных ситуациях препараты различных групп примерно равноэффективны. Длительное их применение рекомендуется при хронических состояниях перенапряжения, при острой травме они действенны в течение 72 часов.
Весьма эффективным методом лечения травматических повреждений мягких тканей является локальная терапия с использованием мазей и гелей, содержащих НПВП. Применение местных средств особенно эффективно у лиц пожилого и старческого возраста с отягощенным язвенным анамнезом. Эти средства способны при необходимости заменить системно применяемые НПВП. При растяжении связок и мышц, сопутствующих миозитах, сопровождающихся раздражением нервных корешков и периферических нервов, используются комплексные препараты, содержащие НПВП и растительные компоненты. В России одним из наиболее известных и хорошо зарекомендовавших себя препаратов этого ряда является Эфкамон, обладающий отвлекающим, анальгезирующим, согревающим, рассасывающим и противовоспалительным действием. Входящий в состав препарата метилсалицилат оказывает противовоспалительное и анальгезирующее действие за счет подавления синтеза простагландинов в очаге воспаления. Настойка перца стручкового содержит капсаицин, обладающий сильным раздражающим действием на рецепторы кожи. Уникальное сочетание природных компонентов препарата, сочетанное действие входящих в его состав эфирных масел, обеспечивающих выраженное анальгетическое действие за счет взаимодействия с чувствительными рецепторами кожи, делает препарат особо эффективным при травматическом повреждении мягких тканей (ушибах), миозитах, ганглионитах, а также артритах и шейно-крестцовом радикулите, что особенно важно у лиц пожилого и старческого возраста. Следует отметить тот факт, что препарат не обладает иммуносупрессивным эффектом, свойственным практически всем синтетическим препаратам.
Мазь втирают в кожу пораженной области в количестве 3–4 г. 2–3 р/сут и покрывают сухой согревающей повязкой. Длительность лечения зависит от характера и тяжести заболевания.
Таким образом, использование современных препаратов, особенно местного действия (Эфкамон), является эффективным методом купирования боли и сопутствующего воспаления при травматическом повреждении сухожильно–связочного аппарата, что способствует скорейшему восстановлению физической активности и возвращению к прежнему качеству жизни пациентов.
Литература:
1. Михеев С.М. Применение местных средств в ревматологии. Русский медицинский журнал 2000: т.8 №7. – с. 300–302.
2. Насонова В.А., Фоломеева О.М., Амирджанова В.Н. Ревматические болезни в свете международной статистической классификации болезней и проблем, связанных со здоровьем (десятый пересмотр). Тер. арх. 1998: №5. – с.5–8.
3. Руководство по ревматологии. По ред. В.А. Насоновой, Н.В. Бунчука. – М. – 1997.
4. Силин Л.Л., Бровкин С.В. Применение гелей в комплексном лечении закрытых повреждений мягких тканей. Медицинская помощь 2001: №2.
5. Чичасова Н.В. Локальная терапия хронических заболеваний опорно–двигательного аппарата. Русский медицинский журнал 2001: т.9 №7–8. – с. 286–288.
6. Data from American Association of Retired Persons, the Administration on Aging, and the U.S. Bureau of the Sensus. A profile of older Americans, 1994.
.
Разрывы сухожилий бицепса плеча — лечение, симптомы, причины, диагностика
Разрывы сухожилий двуглавой мышцы плеча в последнее время стали достаточно частой травмой. Причем до 90 % случаев разрывов происходит в проксимальном отделе сухожилия(длинной головки).
Учитывая локализацию относительно плечевого и локтевого суставов, двуглавая мышца выполняет определенную функцию в деятельности верхней конечности. В проксимальном отделе бицепс имеет 2 сухожилия, которые прикрепляются к лопатке (сухожилия длинной и короткой головки мышцы). Двуглавая мышца и сухожилия этой мышцы являются одними из самых поверхностных структур руки. В связи с этим значительную часть травм плеча и меньшее количество травм локтя происходят в этих структурах. Разрыв сухожилия обычно происходит в месте прикрепления к кости или в месте перехода сухожилия через губу. Остальные разрывы сухожилий бицепса происходят дистально в области радиальной бугристости или, еще реже, в месте крепления короткой головки к акромиону.
Двуглавая мышца и сухожилия этой мышцы являются одними из самых поверхностных структур руки. В связи с этим значительную часть травм плеча и меньшее количество травм локтя происходят в этих структурах. Разрыв сухожилия обычно происходит в месте прикрепления к кости или в месте перехода сухожилия через губу. Остальные разрывы сухожилий бицепса происходят дистально в области радиальной бугристости или, еще реже, в месте крепления короткой головки к акромиону.
Травме сухожилий бицепса наиболее подвержены люди в возрасте 40-60 лет с наличием проблем в плече в прошлом вследствие определенного износа сухожилий. В более молодом возрасте разрывы сухожилий бицепса возможны вследствие травм при падении, при занятиях тяжелой атлетикой или во время занятий такими видами спорта, как футбол или сноуборд.
Последствия разрыва могут быть различными в разных демографических группах. Основными нарушениями в результате проксимального разрыва бицепса являются ограничения движений, связанные с болью в остром периоде травмы, а в дальнейшем снижение силы при сгибании в плече сгибании в локтевом суставе предплечье и слабость при супинации. Дистальный разрыв сухожилия бицепса тоже сначала приводит к появлению к болям, и затем уменьшение силы при супинации, сгибание в локтевом суставе, и силы хватания.
У мужчин разрыв сухожилий бицепса встречается чаще, чем у женщин, но эта разница в основном обусловлена факторами профессиональными или бытовыми. Доминирующая рука в большей степени подвержена разрыву из-за больших нагрузок. Возрастной фактор имеет значение так, как в возрасте старше 40 лет в сухожилиях имеются определенные дегенеративные изменения и, поэтому прочность сухожилий снижается. В молодом возрасте разрывы происходят при острых травмах вследствие различной деятельности.
Симптомы
- У некоторых пациентов появляется внезапная боль в передней части плеча во время выполнения физической деятельности. Боль носит острый интенсивный характер и может сопровождаться звуком щелчка или ощущением разрыва.

- Другие пациенты могут отмечать периодические боли во время выполнения движений над головой или повторяющихся действий.
- Третьи испытывают интенсивную болезненность в передней части плеча, которая может усиливаться ночью.
- У некоторых пациентов разрыв может протекать практически бессимптомно, и пациент может только отмечать появление выпуклости или уплотнения в области между плечом и локтем. Как правило, такое течение возможно при хроническом повреждении сухожилия и после полного разрыва боль может исчезнуть. При дистальном разрыве могут быть аналогичные симптомы, но с локализацией ближе к локтю.
Причины
- Проксимальный разрыв сухожилий бицепса обычно обусловлен хроническим воспалением в результате импинджмента в субакромиальной зоне и конечным результатом хронических микротравм. Повторные повреждения часто приводят к изнашиванию сухожилия, с последующим снижением прочности, что увеличивает риск разрыва даже после относительно незначительных травм.
- Разрыв сухожилия вследствие хронического воспаления может произойти при ревматоидном артрите.
- Чрезмерная нагрузка или быстрое напряжение на сухожилие, например, в тяжелой атлетике, часто является причиной острого разрыва сухожилия.
- Разрыв сухожилия бицепса или дегенерация часто ассоциированы с повреждением ротаторной манжеты у пациентов старшей возрастной группы и нередко бывают диагностированы во время операции при повреждениях вращательной манжеты. Это может быть связано с импинджмент – синдромом.
- Большинство разрывов происходят в месте прикрепления сухожилий к костям проксимально и дистально:
- Дистальный отрыв сухожилия от лучевой кости обычно обусловлен хроническим раздражением, например, при хроническом локтевом бурсите.
- Острый отрыв являются результатом насильственного экстензии локтя, находящегося в положении сгибания и супинации.
- Редкие разрывы сухожилия короткой головки бицепса могут произойти при быстром сгибании и приведении руки во время деятельности, связанной с разгибанием локтя.

- Нарушение физиологических механизмов регенерации вследствие приема медикаментов (например, статинов) также считаются возможными потенциальными факторами предрасполагающих к разрыву сухожилий.
Диагностика
- В большинстве случаев, проксимальные и дистальные разрывы могут быть диагностированы на основании истории болезни и осмотра. Механизм травмы, характер появления боли и / или воспаление и данные осмотра позволяют часто поставить диагноз. Но для верификации диагноза и исключения возможных других заболеваний могут быть использованы инструментальные методы диагностики.
- Рентгенография позволяет обнаружить костные нарушения и дает возможность получить только косвенные признаки разрыва сухожилия. Но рентгенография позволяет хорошо визуализировать переломы в области плеча.
- Артрография до последнего времени широко использовалась для диагностики повреждений в плече, но в связи с высокой инвазивностью, наличием ионизирующего облучения и достаточно низкой информативностью этот метод диагностики в настоящее время практически не применяется.
- УЗИ исследование структур плеча достаточно информативно для диагностики разрывов бицепса. Но это метод исследования не позволяет диагностировать небольшие разрывы или изменения внутрисуставного характера. Тем не менее, с учетом практической безвредности безболезненности и достаточно хорошей информативностью, этот метод исследования широко используются в диагностике разрывов сухожилий бицепса.
- Магнитно-резонансная томография (МРТ) является наиболее информативным методом визуализации, позволяющим диагностировать даже небольшие по размеру морфологические изменения в структурах плеча.
Лечение
Лечение разрыва сухожилия бицепса является до сих пор предметом дискуссий. Сравнение отдаленных результатов хирургического и консервативного лечения не показало очевидного преимущества одного метода перед другим. Но, тем не менее, в настоящее время выработана определенная тактика лечения, при разрывах сухожилия бицепса основанная на индивидуальном подходе к каждому пациенту.
Но, тем не менее, в настоящее время выработана определенная тактика лечения, при разрывах сухожилия бицепса основанная на индивидуальном подходе к каждому пациенту.
Хирургические методы лечения (тенодез и субакромиальная декомпрессия) необходимы в молодом возрасте и спортсменам, то есть в тех случаях, когда востребована сильная супинация. Кроме того, хирургическое лечение может быть востребовано для решения косметических проблем после разрыва. Хирургические методы лечения в основном используют атроскопические методики, позволяющие с минимальной инвазией восстановить целостность связки.
Консервативное лечение считается подходящим для людей среднего и пожилого возраста и для тех, кому не требуется сила супинации в повседневной деятельности. Этот подход включает в себя разгрузку и в дальнейшем применение ЛФК для укрепления мышц плеча и локтя. Консервативная терапия является достаточно эффективной и не имеет побочных действий в отличие от хирургических вмешательств. Различные последующие исследования показали, что при консервативном лечении, пациенты теряют до 20% силы супинации сил и это снижение редко влияет на повседневную активность.
В настоящее время, представляется целесообразным использование индивидуальной и комплексной стратегии лечения с учетом индивидуальных особенностей каждого пациента. Такая стратегия состоят в следующем:
- Тщательное обследование для выявления возможной патологии плеча и локтя.
- Выявление соотношения риска / пользы от хирургической коррекции, в соответствии с особенностями каждого пациента (возраст пациента, наличие болевого синдрома, желание провести оперативное лечение, профессия пациента и т.д.),
- Акцентирование усилий на проведение полноценной реабилитации, направленной на максимальное восстановление функциональных возможностей, независимо от результатов лечения в остром периоде травмы.
Медикаментозное лечение
Противовоспалительные препараты могут быть использованы для снижения воспалительных процессов, которые могут предрасполагать к разрыву сухожилий. Они также могут обеспечить обезболивающий эффект в течение острой фазе травмы, когда сухожилия подвержены стрессу или частично разрушены. В остром периоде эффект НПВС более высокий при комбинации с покоем и холодом. На период восстановления сухожилия, как при консервативном лечении, так и послеоперационном периоде рекомендуется иммобилизация с помощью ортезов. В периоде реабилитации возможно применение физиопроцедур, которые позволяют улучшить регенерацию сухожилий и улучшить кровоснабжение поврежденных тканей.
Они также могут обеспечить обезболивающий эффект в течение острой фазе травмы, когда сухожилия подвержены стрессу или частично разрушены. В остром периоде эффект НПВС более высокий при комбинации с покоем и холодом. На период восстановления сухожилия, как при консервативном лечении, так и послеоперационном периоде рекомендуется иммобилизация с помощью ортезов. В периоде реабилитации возможно применение физиопроцедур, которые позволяют улучшить регенерацию сухожилий и улучшить кровоснабжение поврежденных тканей.
ЛФК. Разработку сустава начинают через 10-14 после травмы (операции), выполняя функциональные упражнения с постепенным увеличением нагрузки в течение 6-8 недель. Небольшие нагрузки можно давать через 6-8 недель, но полноценные нагрузки не рекомендуются в течение нескольких месяцев, особенно при дистальных разрывах бицепса.
Судороги конечностей – симптомы, причины, лечение, первая помощь, что делать при судорогах
Судороги знакомы большинству людей, это неприятное ощущение, которое вызвано непроизвольным сокращением мышц. Длится оно, как правило, недолго, однако доставляет массу негативных эмоций.
Что такое судороги?
Это резкое сокращение мышц, которое неподвластно простому расслабляющему усилию. Судорога сопровождается болью, может длиться от нескольких секунд до десятка минут. При сильном сокращении мышц выделяется большое количество продуктов распада, в этом кроется биологический механизм судороги.
В чем причины судорог
Это состояние может возникать как у больных, так и у абсолютно здоровых людей. Сокращение мышц может быть локальным либо генерализованным, когда затрагиваются целые группы мышц. У детей такие судороги бывают при высоких температурах, а у взрослых подобное состояние – признак тяжелого заболевания нервной системы.
Среди причин, вызывающих судороги:
- Дефицит определенных витаминов и микроэлементов, чаще всего кальция или магния;
- Малоподвижный образ жизни либо слишком интенсивные нагрузки;
- Беременность и сопутствующие изменения в женском организме;
- Прием определенных медицинских препаратов, которые выводят из организма соли калия;
- Различные заболевания, в том числе сахарный диабет, варикозная болезнь вен, избыточная масса тела и плоскостопие.

Если вас беспокоят частые судороги конечностей, обратитесь к специалисту, который выяснит причину неприятных явлений.
Что делать при ночных судорогах?
Если свело мышцу судорогой, сознательно расслабить ее будет невозможно. Единственный способ – применить физическое усилие: выпрямить пальцы стопы руками или потянуть носок ноги на себя. После того, как судорога прошла, конечность можно помассировать, это поможет восстановить нормальное кровообращение.
Как предотвратить судороги?
Профилактика судорог существует, если понимать риск их появления и причину, которая может к этому привести. Например, при плоскостопии важно подбирать правильную обувь и использовать ортопедические стельки. При варикозе – избегать чрезмерной физической нагрузки. Во время беременности – соблюдать режим и принимать необходимые витамины. В любом случае, если хотите избежать ночных судорог, необходимо скорректировать рацион питания, включить в него продукты, богатые калием, кальцием и магнием. Вместо сладостей отдавайте предпочтение кураге и финикам.
Диагностика причины судорог
При неприятном состоянии в первую очередь рекомендуется обратиться к терапевту, который назначит ряд анализов и проведет необходимую диагностику. Это анализы крови и мочи, которые покажут наличие сопутствующих патологий, а также УЗИ вен нижних конечностей. После того, как причина судорог будет найдена, пациенту рекомендуют обследование у профильного узкого специалиста либо прием витаминов и диету, которые способны помочь при банальном недостатке микроэлементов.
Лечение ночных судорог
Судороги могут быть признаком развития серьезных заболеваний, крайне важно своевременно их диагностировать. В зависимости от причины, подбирается и соответствующее лечение. В любом случае снизить риск появления болезненных судорог ног можно, практикуя ежедневный контрастный душ. Кроме того, важно изменить рацион питания. Включите в него продукты, богатые калием, кальцием и магнием, снизьте количество углеводов и жиров, которые препятствуют усвоению полезных микроэлементов.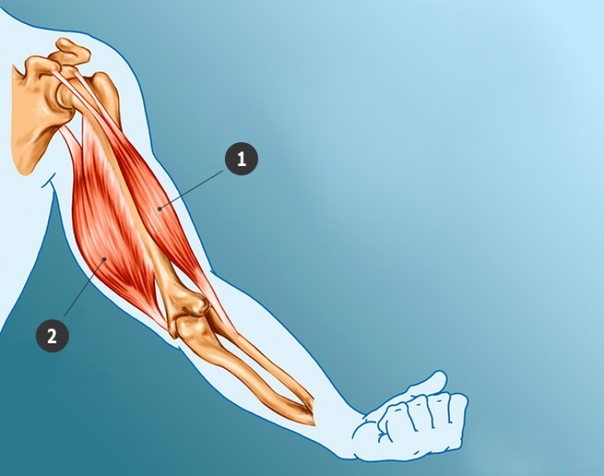
В большинстве случаев частые икроножные судороги отступают, если сбалансировать свое питание и начать вести умеренную физическую активность.
Проконсультироваться о причинах судорог и записаться к специалисту вы можете, позвонив в нашу клинику или через форму на сайте.
УЗНАТЬ ЦЕНЫ
Миозит: симптомы, диагностика и лечение
Под миозитом мышц у взрослых понимают целую группу патологических изменений в скелетной мускулатуре. Если брать узкий термин, то это воспаление мышечной ткани, отвечающей за работу опорно-двигательного аппарата. Но миозит мышц у взрослых бывает не только воспалительного характера, но и токсического либо травматического. Наиболее распространенная форма – это шейный миозит (более 50% всех случаев этого заболевания). Второе место занимает миозит суставов спины, особенно поясничный.
Симптомы и признаки
Симптомы и лечение миозита мышц у взрослых полностью взаимосвязаны. Терапию подбирают с учетом формы недуга. Симптомы миозита будут отличаться в зависимости от распространения болезни. Выделяют 2 основные разновидности – локальная и полимиозит. В первом случае воспалительные процессы затрагивают только одну мышцу. Если они распространяются на целую группу, то это уже полимиозит. Он встречается намного чаще локальной формы болезни.
Шейный миозит возникает обычно чаще, чем в остальных местах тела. Боли при миозите такого типа очень сильные. Из-за этого сковываются движения головы. Также неприятные ощущения распространяются не только на шею, но и на затылок, уши либо в лопатки, а также могут переходить в миозит плеча и грудной клетки.
Миозит мышц шеи и спины – самые распространенные варианты заболевания, однако встречаются и другие формы, например, миозит ног и икроножный, а также челюстно-лицевой области и рук.
Миозит суставов спины занимает второе место по распространенности среди всех остальных форм этой болезни..jpg) Недуг затрагивает мышцы поясничной области. Симптомы миозита спины менее выражены, чем при проблеме шеи, боли носят ноющий характер. При пальпации проблемной области врач обнаружит уплотнения. Во время этой процедуры боли при миозите только усиливаются. Эта форма патологии больше распространена среди людей пенсионного возраста.
Недуг затрагивает мышцы поясничной области. Симптомы миозита спины менее выражены, чем при проблеме шеи, боли носят ноющий характер. При пальпации проблемной области врач обнаружит уплотнения. Во время этой процедуры боли при миозите только усиливаются. Эта форма патологии больше распространена среди людей пенсионного возраста.
Миозит ног и рук встречается тоже часто, особенно это касается генерализованной формы. Локальные встречаются намного чаще, это в основном миозит плеча или икроножный. При генерализованной форме в этом случае больному очень сложно передвигаться – ходить, поднимать руки выше головы. При любом напряжении этих мышц появляются боли.
Миозит может развиваться как самостоятельное заболевание, так и в качестве проявления другой болезни, например, из-за туберкулеза может развиться миозит грудной клетки. Часто воспалительные процессы в мышцах появляются на фоне аутоиммунной реакции. Одна из самых тяжелых форм болезни – дерматомиозит либо синдром Вагнера. В этом случае поражены не только мышечные и соединительные волокна, но и кожные ткани.
У вас появились симптомы миозита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Почему появляется заболевание
Причины миозита условно разделяются на эндогенные и экзогенные. Первые возникают внутри организма, а вторые вызваны окружающей средой.
Эндогенные причины миозита, следующие:
- аутоиммунные болезни. Сюда относится системная красная волчанка и ревматоидный артрит. Патологический процесс соединительной прослойки (эндомизием) распространяется на мышечные волокна. Антигеном, который может вызвать аллергическую реакцию, могут выступать грибки, микробы, бактерии. Чаще всего у пациента развивается подострый миозит на этом фоне;
- инфекции. Заболевание может быть вызвано энтеровирусной инфекцией, гриппом, тифом.
 Инфекция попадает по крови и лимфе на мышечную ткань. В этом случае миозит может быть гнойным и негнойным. Первый вариант развивается на фоне сифилиса, ОРВИ, тифа, туберкулеза, а второй – из-за генерализованной стрептококковой или стафилококковой инфекции. Последняя форма является очень тяжелой и требуется проведения операции;
Инфекция попадает по крови и лимфе на мышечную ткань. В этом случае миозит может быть гнойным и негнойным. Первый вариант развивается на фоне сифилиса, ОРВИ, тифа, туберкулеза, а второй – из-за генерализованной стрептококковой или стафилококковой инфекции. Последняя форма является очень тяжелой и требуется проведения операции; - паразиты. Чаще всего возникает на фоне трихинеллеза, токсоплазмоза или эхинококкоза. В мышцах обнаруживаются цисты и кальцинированные участки, а это место для жизни паразитов. Из-за их внедрения в мускулатуру начинается воспаление;
- интоксикация разного рода. Острый миозит может развиться из-за воздействия токсичных веществ, причем это может быть не только спиртное, но и укусы насекомых.
Экзогенные причины миозита бывают следующего типа:
- травмы. На месте, где травма, разрываются мышечные волокна, из-за чего в дальнейшем начинается отек и воспаление. Из-за травм также развивается и нестандартная форма болезни – оссифицирующий миозит. В этом случае в мышечных тканях, точнее в местах, где есть соединительная, начинается окостенение;
- чрезмерное постоянное мышечное напряжение. Обычно это происходит у музыкантов или спортсменов. Из-за неудобного положения тела мышцы напрягаются и уплотняются. Процесс поступления полезных веществ нарушен из-за того, что кровоток замедлен. Из-за недостатка кислорода и микроэлементов начинаются дистрофические процессы;
- резкое переохлаждение. Очень частая причина развития острого миозита – сквозняки. Чаще всего страдают мышцы спины, шеи. Воспалительные процессы распространяются и на нервные окончания.
Лечение миозита мышц зависит от того, какие причины вызвали его развитие и распространение воспалительных процессов. Вот почему необходимо сначала выявить, что побудило патологию активизироваться.
Факторы риска
Миозит называют офисной болезнью современности.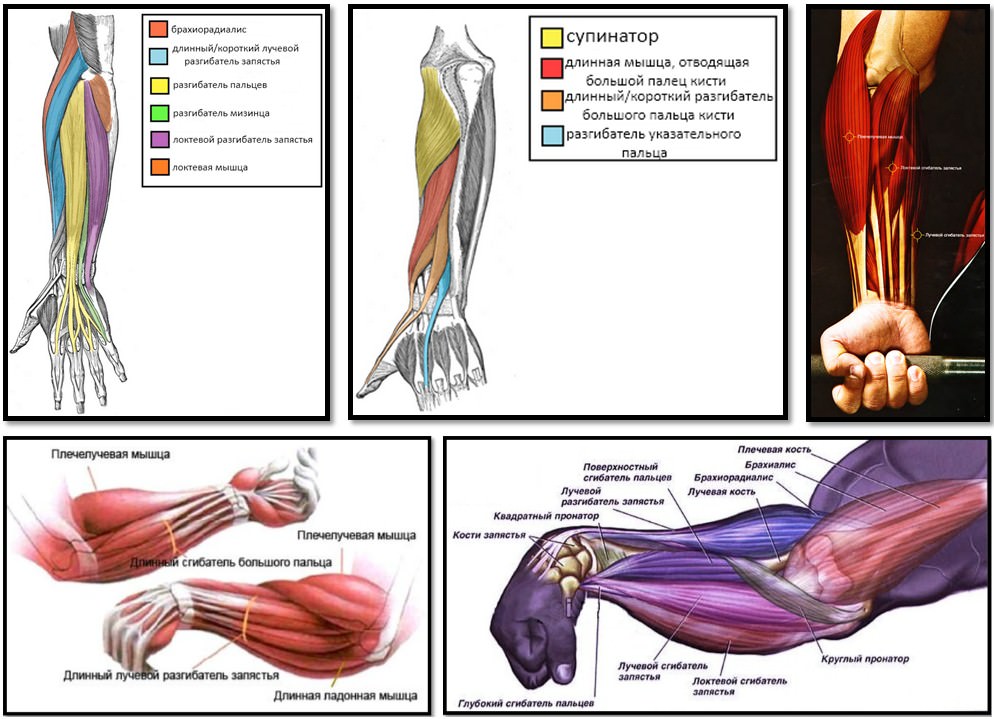 Обычно от него страдают те, кто ведет сидячий образ жизни из-за профессии. У людей с более подвижной работой он возникает гораздо реже. У офисных сотрудников часто развивается миозит из-за того, что им приходится находиться в неудобной позе, работая за столом по 6-8 часов. Часто рядом еще и кондиционер работает. Из-за этого развивается шейный или поясничный миозит. Различными формами такой болезни страдают более половины городских жителей.
Обычно от него страдают те, кто ведет сидячий образ жизни из-за профессии. У людей с более подвижной работой он возникает гораздо реже. У офисных сотрудников часто развивается миозит из-за того, что им приходится находиться в неудобной позе, работая за столом по 6-8 часов. Часто рядом еще и кондиционер работает. Из-за этого развивается шейный или поясничный миозит. Различными формами такой болезни страдают более половины городских жителей.
Осложнения
Лечение грудного миозита или любого другого должно быть своевременным. Это связано с особенностями функционирования мышц. Из-за воспаления возникает боль, а это в свою очередь активирует рефлекторный механизм, ограничивающий подвижность пострадавшего участка. Если мышечные ткани не будут активно двигаться, то начинается кислородное голодание, замедляется метаболизм, а без полезных веществ функциональность утратится. Если не начинать лечение миозита шеи или другой части тела, то могут развиться атрофические или даже некротические процессы, так как ткани начнут отмирать.
Помимо этого, мышечная ткань также влияет не биомеханические процессы в суставах. Если в течение длительного времени ограничивается его работа (из-за боли в мышцах не сгибается и не разгибается сустав), то его функциональность нарушается, например, из-за шейного миозита может развиться критическое ослабление, то есть больной уже не сможет держать голову ровно без поддерживающего корсета.
Но самая большая опасность миозита связана с его влиянием на наиболее важные для жизни процессы в организме. Если отсутствует своевременное лечение миозита шеи, то воспалительные процессы распространяются на гортань, приводят к проблемам с дыханием. Если вовремя не начать лечение миозита спины или ребер, то может начинаться одышка, дыхательная недостаточность.
Когда следует обратиться к врачу
Обратиться к доктору необходимо в случае, если чувствуется боль в мышце. Она может быть локализованной или распространяться на другие части тела. Сначала болевые ощущения незначительные, но потом постепенно усиливаются. В некоторых случаях боль сразу возникает в острой форме, ограничивается подвижность. Необходимо как можно быстрее обратиться в больницу.
Она может быть локализованной или распространяться на другие части тела. Сначала болевые ощущения незначительные, но потом постепенно усиливаются. В некоторых случаях боль сразу возникает в острой форме, ограничивается подвижность. Необходимо как можно быстрее обратиться в больницу.
Для диагностики и лечения понадобится терапевт, хирург или невролог. В АО «Медицина» (клиника академика Ройтберга), которая располагается в центре Москвы, работают врачи с большим опытом работы.
Подготовка к посещению врача
Для посещения терапевта, хирурга или невролога не понадобится специальная предварительная подготовка. Если есть подозрения на миозит, необходимо вспомнить все симптомы и детально записать их, а потом уже рассказать доктору, чтобы он смог установить точный диагноз и подобрать лекарства при миозите.
Диагностика
Прежде чем решать, как лечить миозит, врач проводит детальный осмотр пострадавшей области, выслушивает жалобы пациента и сверяется с анамнезом. После этого проводится диагностика. Она включает такие обследования:
- рентген;
- компьютерную и магнитно-резонансную томографию;
- УЗИ;
- лабораторные анализы, чтобы подтвердить или опровергнуть наличие инфекции, отравления, наличия паразитов или аутоиммунной реакции организма.
Опытный врач даже без таких обследований по первому осмотру пациента может определить наличие заболевания. Однако дальнейшая диагностика требуется, чтобы подтвердить теорию и максимально эффективно подобрать лекарства при миозите. В зависимости от полученных данных в ходе обследования в дальнейшем может понадобиться консультация у эндокринолога, иммунолога или других специалистов узкого профиля. Все перечисленные процедуры можно сделать в АО «Медицина» (клиника академика Ройтберга), которая располагается в ЦАО, недалеко от станций метро Тверская, Белорусская, Новослободская, Маяковская.
Лечение
Лечение миозита мышц осуществляется медикаментозным способом. Врач прописывает лекарства, которые направлены на то, чтобы устранить воспалительные процессы. Как правило, используются при миозите препараты нестероидного типа. Они не только обладают противовоспалительным действием, но еще и жаропонижающим, а также обезболивают. Врачи могут подобрать эффективные средства с локальным воздействием – мази, гели. Также выбирают лекарства с системным эффектом – это таблетки либо растворы для инъекций. Использование первого или второго типа лекарств зависит о степени поражения тканей и распространенности воспалительных процессов.
Если заболевание имеет инфекционное происхождение, то дополнительно назначают антибиотики, противовирусные или противопаразитарные средства – это уже зависит от возбудителя недуга. Если миозит возник на фоне аутоиммунной реакции, то выбирают цитостатики и глюкокортикостероиды. Дополнительно используют витаминно-минеральные комплексы, чтобы укреплять организм.
Домашние средства лечения
Дополнительно для лечения назначают лечебную физкультуру (когда проходит острая стадия болезни) и массаж. Также в домашних условиях можно делать компрессы и примочки из вареного картофеля, капусты, а также протирать проблемные места отварами донника, ромашки, липы, хвоща. Помните, все домашние и народные средства можно начинать использовать только после консультации у специалиста.
Профилактика
В качестве профилактики больному необходимо:
- обеспечить правильное, сбалансированное питание, употребление достаточного количества воды;
- вести активный образ жизни, устраивать частые прогулки на свежем воздухе, заниматься спортом;
- проводить своевременное лечение простуды и других болезней.
Не допускается постоянное пребывание в сидячем положении, нахождение на сквозняке, переохлаждение организма.
Как записаться к терапевту, хирургу, неврологу
Записаться на прием к терапевту, хирургу, неврологу в АО «Медицина» (клиника академика Ройтберга), которая располагается в центре Москвы, можно с помощью специальной формы на сайте, позвонить по телефону +7 (495) 775-73-60 либо +7 (495) 229-00-03 (скорая помощь). Оба номера работают круглосуточно, при необходимости специалист ответит на все ваши вопросы и поможет записаться к врачу. Также вы можете лично приехать в клинику по адресу: Москва, 2-й Тверской-Ямской пер. 10.
Электронейромиография (ЭНМГ) | Официальный сайт Научного центра неврологии
(информация для пациента)Что такое электронейромиография (ЭНМГ)?
ЭНМГ – это комплекс нейрофизиологических методов исследования, используемых в диагностике заболеваний периферической нервной системы: болезней двигательных нейронов, корешков, сплетений, периферических нервов, нервно-мышечных синапсов и мышц.
ЭНМГ включает в себя две основные методики: стимуляционную электронейромиографию (ЭНМГ) и игольчатую электромиографию (иЭМГ).
Показания для ЭНМГ-исследования:
- болезни двигательных нейронов (спинальные мышечные атрофии, боковой амиотрофический склероз, миелопатии и др.)
- радикулопатии (вертеброгенные и невертеброгенные)
- плексопатии плечевого и пояснично-крестцового сплетений (посттравматические; постлучевые; компрессионные, в том числе синдром верхней апертуры грудной клетки; дизиммунные, в том числе невралгическая амиотрофия Персонейджа-Тернера и др.)
- полинейропатии (диабетические, токсические, дефицитарные, при хронических соматических заболеваниях; дизиммунные — синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические, васкулит-ассоциированные, наследственные и др.)
- мононейропатии, множественные мононейропатии (компрессионные, посттравматические, дизиммунные, мультифокальная моторная нейропатия)
- миастения и миастеноподобные заболевания, синдром Ламберта-Итона
- миопатии разного генеза, наследственные мышечные дистрофии, миотонии и др.

Для чего мне назначили это исследование?
Лечащий врач на основании клинических данных и истории болезни подозревает у Вас заболевание (см перечень выше), подтвердить или исключить которое позволит ЭНМГ/иЭМГ. Кроме того, исследование поможет определить характер и распространенность патологического процесса, оценить его активность и динамику, скорректировать лечение.
Что представляет собой метод стимуляционной электронейромиографии?
Стимуляционная ЭНМГ – неинвазивный метод с использованием накожных поверхностных электродов, позволяющий оценить проводимость импульса по нервам в ответ на его стимуляцию электрическим током. Исследование сопровождается покалывающими ощущениями в месте действия тока, а также непроизвольным сокращением (подергиванием) исследуемой мышцы. ЭНМГ наиболее информативна при болезнях периферических нервов (моно- и полинейропатии) и нарушении нервно-мышечной передачи (декремент тест).
Что представляет собой метод игольчатой электромиографии?
Игольчатая электромиография (иЭМГ) – инвазивный метод исследования, который с помощью одноразового очень тонкого игольчатого электрода позволяет оценить электрическую активность мышц в состоянии покоя и при напряжении. Во время исследования в момент вкола электрода в мышцу ощущается лёгкая боль — укол, схожий по ощущениям с обычной внутримышечной инъекцией. иЭМГ наиболее информативна при болезнях периферических мотонейронов (БАС, спинальные мышечные атрофии) и мышц (мышечные дистрофии, миопатии, полимиозит).
Как проходит обследование?
При проведении ЭНМГ Вас попросят раздеться (частично или полностью до белья), сесть или лечь на кушетку. Небольшой участок кожи в месте исследования будет обработан спиртом. При ЭНМГ на мышцу наложат поверхностные электроды (липучки на клейкой основе или чашечки, фиксируемые на коже лейкопластырем), после чего стимулирующим электродом будут наноситься электрические стимулы на различные области руки или ноги в проекции хода нерва. Сила тока тем сильнее, чем глубже располагается нерв. иЭМГ проводится без использования электрического тока, на небольшую глубину в расслабленную мышцу вводится игольчатый электрод, специалист просит вас расслабиться или напрячь мышцу, 3-4 раза меняется положение игольчатого электрода в мышце.
Сила тока тем сильнее, чем глубже располагается нерв. иЭМГ проводится без использования электрического тока, на небольшую глубину в расслабленную мышцу вводится игольчатый электрод, специалист просит вас расслабиться или напрячь мышцу, 3-4 раза меняется положение игольчатого электрода в мышце.
В некоторых случаях оба метода (ЭНМГ и иЭМГ) используются одномоментно: например, при травмах нервов, при радикуло- и плексопатиях, в сложных диагностических случаях и др.
Какой метод ЭНМГ мне нужен?
Выбор метода ЭНМГ, а также объем исследования определяет лечащий врач или специалист ЭНМГ, исходя из предполагаемого диагноза, указанного в направлении на обследование. Если ваш лечащий врач, рекомендующий ЭНМГ-исследование, заполнит данное направление, в этом случае можно рассчитывать на то, что проведенное обследование будет выполнено наиболее исчерпывающее, чётко под задачи, поставленные врачом перед нейрофизиологом.
Обращаем ваше внимание, что ЭНМГ — это комплекс разных методик исследования с разной диагностической значимостью при том или ином уровне поражения периферического нейро-моторного аппарата. В зависимости от задач, поставленных лечащим врачом, врач-нейрофизиолог индивидуально подбирает необходимые методики обследования. Заполнение направления вашим врачом (образец направления) поможет правильно составить объем исследования, исключит выполнение ненужных проб, ускорит установление точного диагноза и избавит вас от повторных визитов на ЭНМГ.
Как долго проводится ЭНМГ?
Длительность обследования зависит от направительного диагноза и поставленных задач. В среднем исследование длится в течение 30 минут, но может в сложных случаях продолжаться и дольше.
ОСНОВНЫЕ ОГРАНИЧЕНИЯ ЭНМГ:
- не оцениваются тонкие чувствительные и вегетативные нервные волокна
- не все нервы и мышцы доступны для ЭНМГ-обследования, а при исследовании некоторых имеются методологические трудности
- при остром развитии заболевания ЭНМГ-изменения «запаздывают» за клиническими симптомами (в этой связи при острых нейропатиях любого генеза оптимально проводить исследование не ранее, чем через 2-3 недели от появление первых симптомов)
- имеются методологические трудности исследования при отеках, трофических нарушениях кожи, повышенной массе тела
ПРОТИВОПОКАЗАНИЙ К ПРОВЕДЕНИЮ ЭНМГ НЕТ.
Исключением является нарушение целостности кожных покровов (травма, инфекция) в месте наложения электродов. Кроме того, ЭНМГ не может проводиться в случае, если на конечность, которую необходимо обследовать, наложена повязка, гипс или лонгета.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ:
- перед исследованием можно все кушать и пить — ограничений нет, можно принимать назначенные вам препараты (исключением является прием антихолинэстеразных препаратов (прозерин, калимин) перед проведением декремент теста)
- накануне необходимо принять душ, соблюдать элементарные правила гигиены кожи
- не рекомендуется наносить на кожу крема или лосьоны
- необходимо держать руки и ноги в тепле, не переохлаждаться
ЧТО ВЗЯТЬ С СОБОЙ НА ИССЛЕДОВАНИЕ?
- направление от лечащего врача с обязательным указанием предварительного диагноза и цели исследования
- желательно иметь простынь или пеленку
Перед проведением исследования предупредите, пожалуйста, специалиста о следующих состояниях:
- Страдаете ли Вы эпилепсией, склонны ли Вы к синкопальным состояниям?
- Стоит ли у Вас водитель сердечного ритма?
- Являетесь ли Вы носителем ВИЧ-инфекции, сифилиса, гепатита и прочих инфекций?
- Нет ли у Вас обострения кожных заболеваний, повреждений кожи?
- Получаете ли Вы антикоагулянтную терапию — препараты, разжижающие кровь?
- Беременны ли Вы?
- Укажите были ли у Вас переломы конечностей, где именно?
В ФГБНУ НЦН на базе лаборатории клинической нейрофизиологии и центра заболеваний периферической нервной системы проводится весь комплекс электронейромиографических исследований любой сложности на оборудовании экспертного класса (миографы Dantec Keypoint, Нейрософт Нейро-МВП-4). Исследование проводят специалисты с большим опытом работы, что гарантирует Вам проведение обследования в полном объеме и грамотную интерпретацию данных. Нашим ЭНМГ-специалистам приходится сталкиваться с самыми сложными и редкими заболеваниями, высокий уровень подготовки позволяет решить поставленные задачи в большинстве случаев.
Нашим ЭНМГ-специалистам приходится сталкиваться с самыми сложными и редкими заболеваниями, высокий уровень подготовки позволяет решить поставленные задачи в большинстве случаев.
Может ли обычный человек поднять автомобиль
- Адам Хадхази
- BBC Future
Автор фото, Getty
В некоторых случаях в нас внезапно просыпается какая-то сверхчеловеческая сила. Обозреватель BBC Future выяснил, как обычные люди становятся Гераклами.
Нам всем не раз приходилось слышать истории о том, как какая-нибудь мать сдвинула с места автомобиль, чтобы спасти из-под колес свое дитя.
Судя по всему, время от времени такие случаи прилива сил в стрессовой ситуации происходят на самом деле.
В 2012 году 22-летняя Лорен Корнаки из города Глен Аллен в американском штате Вирджиния приподняла легковушку BMW 525i, сорвавшуюся с домкрата и упавшую на ее отца.
За семь лет до этого в городе Тусоне в американском штате Аризона мужчина по имени Том Бойл удержал на руках спортивный автомобиль Chevrolet Camaro, чтобы освободить зажатого машиной велосипедиста.
Люди демонстрируют недюжинную силу не только в схватках с автомобилями: так, на севере канадской провинции Квебек Лидия Анжью преградила дорогу белому медведю, защищая своего сына, игравшего в хоккей с друзьями.
Подобные случаи каждый раз вызывают большой интерес, но ученые лишь приблизительно понимают, чем именно объясняется прилив сил в стрессовой ситуации.
И это вполне естественно: спонтанно возникающие ситуации, в которых речь идет о жизни и смерти, не поддаются кропотливому изучению.
«Такой эксперимент не организуешь в лаборатории — ведь надо, чтобы люди поверили, что их жизни угрожает настоящая опасность, — рассказывает Э Пол Зер, преподаватель нейробиологии и кинезиологии в Университете Виктории в провинции Британская Колумбия (Канада). — Такие вещи происходят только спонтанно».
— Такие вещи происходят только спонтанно».
Автор фото, Getty
Подпись к фото,Мировой рекорд в становой тяге — всего 524 килограмма
В то же время многочисленные исследования, особенно проведенные среди спортсменов, помогают приоткрыть завесу тайны над физиологическими и психологическими составляющими прилива сил в стрессовой ситуации.
«Очевидно, в нас заложен этот потенциал, — поясняет Роберт Джирандола, который преподает кинезиологию в Университете Южной Калифорнии (США). — В таком проявлении силы нет ничего сверхъестественного».
Ничто сверхчеловеческое нам не чуждо
Прежде чем идти дальше, необходимо уточнить одну важную вещь: вес, который, как сообщается, поднимают люди в таких ситуациях, чаще всего завышен.
Возьмем классический пример с автомобилем. Предполагается, что в таком случае человек поднимает как минимум полторы тонны — таков средний вес типового легкового автомобиля.
Подобное упражнение в тяжелой атлетике называют становой тягой — спортсмен наклоняется и поднимает штангу с несколькими дисками, полностью отрывая ее от пола.
Автор фото, Getty
Подпись к фото,В легендах о том, как люди поднимают автомобили ради спасения чьей-нибудь жизни, есть доля правды
Однако мировой рекорд в становой тяге, установленный четырехкратным победителем соревнований в силовой атлетике «Самый сильный человек планеты» литовцем Жидрунасом Савицкасом, составляет всего 524 килограмма.
Может ли обычный среднестатистический человек поднять вес, втрое превышающий мировой рекорд?
Наверное, нет. В большинстве подобных описанных случаев человек отрывал автомобиль от земли всего на несколько сантиметров, и то не полностью.
В этом и состоит вся загвоздка: три, а то и все четыре колеса автомобиля, в зависимости от типа подвески, остаются на земле, принимая на себя вес машины.
Более того, вес автомобиля распределен неравномерно: самая тяжелая деталь машины — блок цилиндров — приходится на центральную переднюю часть, а не на края, которые обычно и приподнимают настигнутые стрессом силачи.
Учитывая все это — и не умаляя заслуг мужественных людей, рискнувших собой ради спасения других, — можно сказать, что в стрессовой ситуации человек, вероятно, поднимает пару сотен килограммов, а вовсе не тонну с гаком, как какой-нибудь супермен.
«Разумеется, никто не поднимает автомобиль целиком», — убежден Джирандола.
Мышцы способны на большее
Однако для большинства из нас, не являющихся прирожденными «качками», этот вес все равно представляется неподъемным. Так откуда же берутся в критический момент силы на то, чтобы сдвинуть с места махину?
Во многом это объясняется тем, что люди просто сильнее, чем им кажется.
Мы производим движения путем сокращения мышц при поступлении сигналов по нервным волокнам.
В повседневной жизни для совершения любого действия мы обычно идем по пути наименьшего сопротивления, стараясь как можно меньше тревожить нервно-мышечные моторные клетки.
Автор фото, Getty
Подпись к фото,Даже лучшим из спортсменов удается задействовать лишь 80% теоретически имеющейся у них силы
«Обычно мышцы работают в очень экономном режиме, — говорит Зер. — Зачем использовать всю мышечную массу для того лишь, чтобы поднять чашку кофе?»
Если нам позарез необходимо затащить наверх по лестнице диван, мы просто задействуем больше моторных клеток.
Но даже когда мы чувствуем, что напряжены до предела, на самом деле до этого самого предела еще очень далеко.
Оценки разнятся, но в целом ученые считают, что при максимальной нагрузке человек использует примерно 60% мышечной массы, и даже лучшим из спортсменов, приучившим свою мускулатуру к активным тренировкам, удается задействовать лишь 80% теоретически имеющейся у них силы.
Почему же мы так бережем себя? Преимущественно из соображений безопасности.
Если бы мы напрягали мускулы до абсолютного предела или сверх него, мы могли бы порвать себе мышечную ткань, связки и сухожилия, переломать кости и вообще серьезно навредить своему организму.
«Наш мозг всегда стремится удержать нас от крайностей, которые могут нам повредить, — поясняет Зер. — Если бы человек задействовал всю возможную силу или всю возможную энергию и дошел до полного изнеможения, он мог бы оказаться в смертельно опасной ситуации».
Боль и усталость — лишь иллюзии?
Для того чтобы не причинить самому себе вред, наш организм выработал способность испытывать боль и недомогание во время высокой нагрузки.
В повседневной жизни неприятные ощущения останавливают наши попытки подвинуть что-нибудь, что кажется нам слишком тяжелым, — например, автомобиль.
И даже когда наши мышцы настойчиво требуют передышки, во многих случаях мы можем напрячься больше, не рискуя нанести себе травму.
Еще 15 лет назад ученые приписывали мышечную усталость исключительно физиологическим факторам, действующим непосредственно на мускулатуру.
Лауреат Нобелевской премии по физиологии и медицине англичанин А. В. Хилл выдвинул теорию о том, будто ограничения в физической нагрузке связаны только лишь со способностью организма принимать и распределять по мышцам высвобождающий энергию кислород.
Эта «безмозглая модель», как назвал ее Тимоти Ноакс, почетный профессор кафедры физической культуры и спортивной медицины Кейптаунского университета (ЮАР), в последнее время стала пересматриваться.
Работа Ноакса и других ученых показала, что мозг участвует в этом процессе не как сторонний наблюдатель, а как «главный управляющий», и именно он в первую очередь отвечает за результат.
В соответствии с этим новым пониманием боль от мышечной усталости — это, скорее, эмоция, а не отражение физического состояния соответствующих мышц, которые подвергаются нагрузке.
Автор фото, Getty
Подпись к фото,В стрессовых ситуациях мы игнорируем сигналы, которые обычно не дают нам причинить вред своему организму
Зер рассказывает поучительную историю, которая иллюстрирует гипотезу о «главном управляющем».
Лет 30 назад его тренер по борьбе скомандовал своим подопечным для тренировки мускулатуры ног занять положение, в котором очень сильно напрягались мышцы бедер.
Когда спортсмены, выдохшись, почувствовали, что больше не могут терпеть жжение в мышцах, и стали менять положение, тренер спросил у них, в чем дело.
«Мы начали говорить, что ноги не выдержали, что мы дошли до предела», — вспоминает Зер.
На это тренер ответил, что если бы это было так, то они бы не стояли и не оправдывались, а упали бы на пол от изнеможения.
Вывод: решение прекратить напряжение принимает не организм, а мозг, опираясь на психологию, а вовсе не на физиологию мышц, испытывающих дефицит кислорода.
Так как же спортсмены — и, кстати, «силачи поневоле» — преодолевают этот психологический барьер и вопреки протестам мозга справляются с нагрузкой?
Разумеется, благодаря тренировкам, в ходе которых спортсмены часто испытывают психологически обусловленную боль, связанную с нагрузками, они привыкают преодолевать эти муки.
По мнению Зера, субъективное болевое ощущение может также иметь генетическую подоплеку, поэтому некоторым людям бывает тяжелее приблизиться к своему теоретическому максимальному результату.
Возможно, по-настоящему талантливые спортсмены имеют врожденное преимущество, будучи физиологически лучше приспособлены к достижению высоких результатов.
В любом случае, неудивительно, что при проведении исследований у тренированных спортсменов, занимающихся триатлоном, болевой порог оказался выше, чем у среднестатистического человека.
Существенным фактором прилива сил в стрессовой ситуации, который, тем не менее, с трудом поддается количественному измерению, является мотивация.
«Мы можем заставить себя игнорировать некоторые болевые сигналы», — убежден Зер.
Автор фото, Getty
Подпись к фото,Мы, люди, на самом деле сильнее, чем думаем, мы способны даже поднять автомобиль
Какой бы сильной ни была мотивация победить в соревнованиях, она, пожалуй, не может сравниться с мотивацией человека, который подвергается непосредственной опасности или хочет помочь тому, кто попал в беду.
«Если вы находитесь в ситуации, которая предполагает риск при любом раскладе, а на кону при этом стоит ваша жизнь, вы пойдете ва-банк, — утверждает Зер. — Если вы этого не сделаете, вы не сделаете уже ничего».
«Мы всегда действуем с оглядкой, но этот самоконтроль может быть побежден, — соглашается с ним кейптаунец Ноакс. — Я знаю, что на войне люди совершали великие подвиги, понимая, что если их настигнут, их ждет смерть. Они могли бежать несколько дней без еды и питья».
Выброс адреналина
Ключевым фактором в приближении к предельным возможностям является всем известный «выброс адреналина», когда из надпочечных желез выделаются такие гормоны, как эпинефрин (более известный как адреналин), которые всасываются в кровь и распространяются по всему организму.
«Секреция адреналина происходит быстро, практически мгновенно — так что мы можем немедленно отреагировать на стресс», — поясняет Гордон Линч, физиолог из Мельбурнского университета (Австралия).
Физиологически адреналин способствует учащению дыхания и сердечных сокращений, благодаря чему к мышцам приливает дополнительная кровь, обогащенная кислородом, помогая им достичь большего напряжения.
Нервам, которые идут от спинного мозга к мышцам, становится легче задействовать дополнительные моторные клетки, что также позволяет приблизиться к предельным возможностям мускулатуры.
«Чем больше задействовано моторных клеток, тем большую силу можно развить», — рассказывает Линч.
Более того, в стрессовой ситуации под воздействием адреналина чувствительность организма к боли, по-видимому, снижается, что подтверждается множеством историй о том, как человек получил травму и осознал это лишь много позже.
К примеру, по словам американского писателя Джеффа Уайза, Бойл (аризонец, спасший подростка-велосипедиста из-под колес машины) только дома почувствовал боль во рту.
Выяснилось, что он сам не заметил, как сломал себе восемь зубов — видимо, слишком сильно сжал челюсти от напряжения.
Автор фото, Getty
Подпись к фото,Возможно, во всех нас дремлют скрытые силы, которые проявляются только в определенных ситуациях
Поведение людей, употребляющих определенные наркотики, также проливает свет на связь между болью и силой.
Метамфетамин, кокаин, фенилциклидин и другие наркотические вещества способствуют снижению чувствительности к боли за счет своих фармакокинетических свойств.
Этот факт позволяет правдоподобно объяснить, почему некоторые наркоманы проявляли такую недюжинную силу в стычках с сотрудниками правоохранительных органов.
«Наркотики могут притуплять болевые сигналы, позволяя проявлять сверхчеловеческие способности», — заявляет Джирандола.
Сила, проявляющаяся во время выброса в кровь адреналина, не поддается количественному измерению, но в качестве примера Джирандола приводит исследование, проведенное в 1961 году.
Митио Икаи из Токийского университета (Япония) и Артур Стейнхаус из Колледжа Джорджа Уильямса (США) исследовали изменение силы, с которой участники сжимали предмет, под воздействием, скажем так, провокаций.
«Икаи делал следующее: он вставал за спиной [у участников эксперимента] со стартовым пистолетом, — рассказывает Джирандола, — а затем стрелял из него — и после звука выстрела сила сжатия у них резко увеличивалась».
По его словам, изменение достигало 10%, отчасти за счет прилива адреналина (еще более убедительным доказательством наличия у наших мышц скрытых резервов является тот факт, что крик или ворчание позволяло увеличить результаты участников того исследования на 15%, а гипноз — на целых 30%).
Очевидно, мы способны на большее, чем нам кажется. Наш истинный потенциал может раскрыться, когда ставки будут максимальны. А может и не раскрыться.
«Может показаться, что мы знаем, как отреагируем на стрессовую ситуацию, — говорит Линч, — но реальность может нас удивить или разочаровать».
Анатомия руки — Ортопедия движения
Человеческая рука состоит из запястья, ладони и пальцев и состоит из 27 костей, 27 суставов, 34 мышц, более 100 связок и сухожилий, а также множества кровеносных сосудов и нервов.
Руки позволяют нам выполнять многие повседневные дела, такие как вождение автомобиля, письмо и приготовление пищи. Важно понимать нормальную анатомию руки, чтобы больше узнать о заболеваниях и состояниях, которые могут повлиять на наши руки.
Кости
Запястье состоит из 8 костей запястья. Эти кости запястья прикрепляются к лучевой и локтевой коже предплечья, образуя лучезапястный сустав. Они соединяются с 5 пястными костями, образующими ладонь. Каждая пястная кость соединяется с одним пальцем в суставе, который называется пястно-фаланговым суставом или суставом MCP. Этот сустав также обычно называют суставом кулака.
Кости наших пальцев и большого пальца называются фалангами.Каждый палец имеет 3 фаланги, разделенные двумя межфаланговыми суставами, за исключением большого пальца, у которого только 2 фаланги и один межфаланговый сустав.
Первый сустав, расположенный рядом с суставом, называется проксимальным межфаланговым суставом или суставом PIP. Сустав, ближайший к концу пальца, называется дистальным межфаланговым суставом или DIP-суставом.
Соединение MCP и соединение PIP действуют как шарниры, когда пальцы сгибаются и выпрямляются.
Мягкие ткани
Кости наших рук удерживаются на месте и поддерживаются различными мягкими тканями. К ним относятся: суставной хрящ, связки, мышцы и сухожилия.
К ним относятся: суставной хрящ, связки, мышцы и сухожилия.
Суставной хрящ — это гладкий материал, который действует как амортизатор и смягчает концы костей в каждом из 27 суставов, обеспечивая плавное движение руки.
Мышцы и связки контролируют движения руки.
Связки — это прочная веревочная ткань, которая соединяет кости с другими костями, удерживая их на месте и обеспечивая стабильность суставов. Каждый сустав пальца имеет по две боковые связки с каждой стороны, что предотвращает аномальное сгибание суставов в стороны. Ладная пластинка — самая прочная связка руки. Он соединяет проксимальную и среднюю фаланги на ладонной стороне сустава и предотвращает сгибание сустава PIP назад (гиперэкстензия).
Мышцы
Мышцы — это волокнистые ткани, которые помогают совершать движения.Мышцы работают сокращаясь.
В руке есть два типа мышц: внутренние и внешние.
Внутренние мышцы — это маленькие мышцы, которые берут начало в запястье и руке. Они отвечают за мелкую моторику пальцев во время таких действий, как письмо или игра на фортепиано.
Внешние мышцы берут начало в предплечье или локте и контролируют движение запястья и кисти.Эти мышцы отвечают за грубые движения рук. Они позиционируют запястье и кисть руки, а пальцы выполняют мелкую моторику.
У каждого пальца есть шесть мышц, контролирующих его движение: три внешние и три внутренние мышцы. У указательного и мизинца есть дополнительный внешний разгибатель.
Сухожилия
Сухожилия — это мягкие ткани, соединяющие мышцы с костями. Когда мышцы сокращаются, сухожилия тянут кости, заставляя палец двигаться.Внешние мышцы прикрепляются к костям пальцев через длинные сухожилия, которые проходят от предплечья до запястья. Сухожилия, расположенные на стороне ладони, помогают сгибать пальцы и называются сухожилиями сгибателей, а сухожилия на верхней части руки помогают выпрямлять пальцы и называются сухожилиями разгибателей.
Сухожилия, расположенные на стороне ладони, помогают сгибать пальцы и называются сухожилиями сгибателей, а сухожилия на верхней части руки помогают выпрямлять пальцы и называются сухожилиями разгибателей.
Нервы
Нервы кисти передают электрические сигналы от мозга к мышцам предплечья и кисти, обеспечивая движение.Они также переносят ощущения прикосновения, боли и температуры обратно от рук к мозгу.
Три основных нерва кисти и запястья — это локтевой нерв, лучевой нерв и срединный нерв. Все три нерва берут начало в плече и спускаются по руке к кисти. Каждый из этих нервов имеет сенсорные и двигательные компоненты.
Локтевой нерв: Локтевой нерв пересекает запястье через область, называемую каналом Гийона, и разветвляется, обеспечивая чувствительность мизинцу и половине безымянного пальца.
Срединный нерв: Срединный нерв пересекает запястье через туннель, называемый запястным каналом. Срединный нерв обеспечивает чувствительность ладони, большого пальца, указательного пальца, среднего пальца и части безымянного пальца.
Лучевой нерв: Лучевой нерв проходит по стороне большого пальца предплечья и обеспечивает чувствительность тыльной стороны кисти от большого пальца до среднего пальца.
Кровеносные сосуды
Кровеносные сосуды проходят рядом с нервами, снабжая кровью руку.Основными артериями являются локтевая и лучевая артерии, которые снабжают кровью переднюю часть кисти, пальцы и большой палец.
Локтевая артерия проходит рядом с локтевым нервом через канал Гийона на запястье.
Лучевая артерия — самая большая артерия руки, проходящая через переднюю часть запястья рядом с большим пальцем. Пульс измеряется на лучевой артерии.
Пульс измеряется на лучевой артерии.
Другие кровеносные сосуды проходят через тыльную сторону запястья и снабжают кровью тыльную сторону кисти, пальцы и большой палец.
Бурсы
Бурсы — это небольшие мешочки, заполненные жидкостью, которые уменьшают трение между сухожилиями и костью или кожей. Бурсы содержат особые клетки, называемые синовиальными клетками, которые выделяют смазочную жидкость.
| Цитаты При отсутствии других доказательств Один только большой палец мог бы убедить меня в существовании Бога. Сэр Исаак Ньютон Мы можем высадить людей на Луну, но для все наше механическое и электронное волшебство, мы не можем воспроизвести искусственный указательный палец, который может чувствовать и манить. Джон Напье Рука — это край ума. Якоб Броновски Нельзя пожать руку сжатым кулаком. Индира Ганди Аромат всегда остается в руке, дающей Роза. Хеда Бежар Держите верного друга обеими руками. Нигерийская пословица И не слишком много видел воздух рукой, таким образом, но используйте все аккуратно. Уильям Шекспир, ‘Трагедия Гамлета, Принц Датский, действие III, сцена ii Сохранение священного огня свободы и судьбы республиканской модели правления… глубоко, … наконец, сделал ставку на эксперимент, доверенное рукам Американский народ. Джордж Вашингтон, Первая инаугурационная речь, 30 апреля 1789 г. Пусть дорога поднимется тебе навстречу. Пусть ветер всегда быть за твоей спиной. Пусть солнышко тебе согреет, пойдут дожди мягко на ваших полях, и, пока мы не встретимся снова, пусть Бог удержит вас в ладонь его руки.  Ирландское благословение Не отказывайте в благе тем, кому оно причитается, когда это в ваших силах. Притчи 3:27 Безличная рука правительства никогда не заменит рука помощи соседа. Хьюберт Х. Хамфри Верхняя конечность — громоотвод для души. Роберт Маркисон Искусство жизни — это покажи свою руку. Э. В. Лукас Лучшая рука помощи, которую вы когда-либо получите, — это тот, что на конце твоей руки. Фред Денер Дети — это руки, которыми мы держимся за небеса. Генри Уорд Бичер Рука ребенка в твоей — какую нежность и силу он вызывает. Вы мгновенно стали самым пробным камнем мудрости и силы. Марджори Холмс Окончательная проверка отношений — не соглашаться но держитесь за руки. Александр Пенни Преступники не умирают от рук закона. Они умереть от рук других людей. Джордж Бернард Шоу Невежественные люди не знают, что они руки, пока они его не отбросили. Софокл ПАЛМИСТРИЯ, н. 947-й метод (согласно Mimbleshaw’s засекречивание) получения денег ложным предлогом. Он состоит в «чтении характер »в морщинах, образовавшихся при закрытии руки. в целом ложно; иероглиф действительно может быть прочитан очень точно в этом Кстати, для морщин в каждой представленной руке прямо пишется слово «обман». Самозванство состоит в том, чтобы не читать вслух. Амвросий Бирс Бесконечное стремление быть лучшим — долг человека, это это собственная награда.Все остальное в руках Бога. Махатма Ганди Чтобы сделать мужчину счастливым, наполните его руки работой. Фредерик Э. Крейн |
Мышцы кисти — Тенар — Гипотенар
Мышцы, действующие на руку, можно разделить на две группы: внешние и внутренние мышцы.
- Внешние мышцы расположены в переднем и заднем отделах предплечья. Они контролируют грубые движения и производят мощный захват.
- Собственные мышцы руки расположены внутри самой руки. Они отвечают за мелкую моторику руки.
В этой статье мы рассмотрим анатомию внутренних мышц руки. К ним относятся adductor pollicis, ладонная мышца, межкостная, поясничная, тенарная и гипотенарная мышцы.
Мышцы тенара
Тенар — это три короткие мышцы, расположенные у основания большого пальца.Мышечные животы образуют выпуклость, известную как возвышение , . Они отвечают за тонкие движения большого пальца.
Срединный нерв иннервирует все мышцы тенара.
Opponens Pollicis
opponens pollicis — самая большая из мышц тенара, расположенная под двумя другими.
- Attachments : Возникает от бугорка трапеции и связанного с ней удерживателя сгибателей.Он вставляется в латеральный край пястной кости большого пальца (т. Е. В первую пястную кость).
- Действия : Противостоит большому пальцу, вращая медиально и сгибая пястную кость на трапеции.
- Иннервация : Срединный нерв.
Похититель Поллисис Бревис
Эта мышца находится кпереди от opponens pollicis и проксимальнее короткого сгибателя большого пальца.
- Прикрепления : Возникает от бугорков ладьевидной кости и трапеции, а также от связанного с ними удерживателя сгибателей.Крепится к боковой стороне проксимальной фаланги большого пальца.
- Действия : Отводит большой палец.
- Иннервация : Срединный нерв.
Flexor Pollicis Brevis
Самая дистальная из мышц тенара.
- Прикрепления : берет начало от бугорка трапеции и связанного с ней удерживателя сгибателей. Крепится к основанию проксимальной фаланги большого пальца.
- Действия : Сгибает пястно-фаланговый сустав большого пальца.
- Иннервация : Срединный нерв. Глубокая головка иннервируется глубокой ветвью локтевого нерва.
Гипотенарные мышцы
Мышцы гипотенара образуют возвышение гипотенара — мышечный выступ на медиальной стороне ладони у основания мизинца. Эти мышцы похожи на мышцы тенара как по названию, так и по организации.
Локтевой нерв иннервирует мышцы возвышения гипотенара.
Opponens Digiti Minimi
opponens digit minimi лежит глубоко по отношению к другим мышцам гипотенара.
- Прикрепления : Берется из крючка хамата и связанного с ним удерживателя сгибателя, вставляется в медиальный край пястной кости V.
- Действия : Он поворачивает пястную кость мизинца по направлению к ладони, создавая сопротивление.
- Иннервация : Локтевой нерв.
Похититель Digiti Minimi
Самая поверхностная из мышц гипотенара.
- Прикрепления : Возникает от гороховидной мышцы и сухожилия локтевого сгибателя запястья. Крепится к основанию проксимальной фаланги мизинца.
- Действия : Отводит мизинец.
- Иннервация : Локтевой нерв.
Сгибатель Digiti Minimi Brevis
Эта мышца лежит латеральнее отводящего пальца минимального пальца.
- Прикрепления : Начинается от крючка хамата и прилегающего удерживателя сгибателя и вставляется в основание проксимальной фаланги мизинца.

- Действия : Сгибает сустав MCP мизинца.
- Иннервация : Локтевой нерв.
Грунтовка
Это четыре червя в руке, каждый из которых связан с пальцем.Они очень важны для движения пальцев, связывая сухожилия разгибателей с сухожилиями сгибателей.
Денервация этих мышц является основой благословения локтевого когтя и руки.
- Прикрепления : Каждый червец происходит от сухожилия глубокого сгибателя пальцев. Они проходят дорсально и латерально вокруг каждого пальца и входят в разгибающий капюшон.
- Действия : Сгибание в суставе MCP и разгибание в межфаланговых (IP) суставах каждого пальца.
- Иннервация : Два латеральных червя (указательного и среднего пальцев) иннервируются срединным нервом. Два медиальных червя (мизинца и безымянного пальца) иннервируются локтевым нервом.
Interossei
Межкостные мышцы расположены между пястными костями.Их можно разделить на две группы: спинные и межкостные ладони.
В дополнение к их действиям по отведению (дорсальная межкостная мышца) и приведению (ладонная межкостная мышца) пальцев, межкостная мышца также помогает червеобразным мышцам сгибаться в суставах MCP и разгибаться в суставах IP.
Межкостная спина
Самая поверхностная из всех спинных мышц, их можно пальпировать на тыльной стороне кисти. Спинных межкостных мышц четыре.
- Прикрепления : Каждая межкостная кость берет начало от латеральной и медиальной поверхностей пястных костей.Они прикрепляются к разгибателю капюшона и проксимальной фаланге каждого пальца.

- Действия : Отведите пальцы в суставе MCP.
- Иннервация : Локтевой нерв.
Palmar Interossei
Они расположены спереди на руке. Есть три ладонных межкостных мышцы — хотя в некоторых текстах сообщается о четвертой мышце у основания проксимальной фаланги большого пальца.
- Прикрепления : Каждая межкостная кость берет начало на медиальной или боковой поверхности пястной кости и прикрепляется к разгибателю и проксимальной фаланге того же пальца.
- Действия : Приводит пальцы к суставу MCP.
- Иннервация : Локтевой нерв.
Другие мышцы ладони
На ладони есть две другие мышцы, которые не являются поясничными или межкостными и не помещаются в гипотенарном или тенарном отделах:
Пальмарис Бревис
Это небольшая тонкая мышца, находящаяся очень поверхностно в подкожной клетчатке возвышения гипотенара.
- Прикрепления : Возникает из апоневроза ладони и удерживателя сгибателей, прикрепляется к дерме кожи на медиальном крае кисти.
- Действия : Сморщивает кожу возвышения гипотенара и углубляет искривление руки, улучшая захват.
- Иннервация : Локтевой нерв.
Adductor Pollicis
Это большая треугольная мышца с двумя головками. Лучевая артерия проходит кпереди через пространство между двумя головками, образуя глубокую ладонную дугу.
- Прикрепления : Одна голова берет начало от III пястной кости. Другая голова берет начало от головки и прилегающих областей пястных костей II и III. Оба прикрепляются к основанию проксимальной фаланги большого пальца.
- Действия : Приводящая мышца большого пальца.

- Иннервация : Локтевой нерв.
Просмотренные изображения
Prosection 1 — Мышцы возвышений тенара и гипотенара.[/подпись] Prosection 2 — Lumbricals руки. [/ caption] Prosection 3 — Межкостная и приводящая мышца руки. [/ caption]Мышцы кисти и запястья
Кисть представляет собой замысловато сложную структуру, мускулы которой эволюционировали, чтобы допускать беспрецедентный набор движений. Более 30 отдельных мышц кисти и предплечья работают вместе для выполнения этих разнообразных движений. Эти мышцы обеспечивают рукам непревзойденную гибкость, чрезвычайно точный контроль и силу захвата, которые необходимы для различных видов деятельности, от письма и набора текста до воспроизведения музыки и захвата мяча в спорте.
Шесть мышц-сгибателей находятся на передней или ладонной стороне предплечья. Продолжайте прокрутку, чтобы узнать больше ниже …
Нажмите, чтобы просмотреть большое изображение
Продолжение сверху … Эти длинные тонкие мышцы проходят через запястье через сухожилия и входят в кости запястья, ладони и пальцев. Радиальный сгибатель запястья, локтевой сгибатель запястья и длинная ладонная мышца берут начало в плечевой кости плеча и переходят в запястные и пястные кости ладонной стороны кисти.Работая вместе, эти мышцы сгибают руку в запястье. Радиальный сгибатель запястья также отводит руку к стороне большого пальца, в то время как локтевой сгибатель запястья приводит руку к стороне мизинца. Три других сгибателя — поверхностный сгибатель пальцев, глубокий сгибатель пальцев и длинный сгибатель большого пальца — отходят от костей руки и предплечья и вставляются в фаланги кисти, чтобы сгибать пальцы и большой палец соответственно. Сухожилия мышц-сгибателей и срединный нерв проходят через костный проход в запястье, известный как запястный канал.Повторяющиеся движения сухожилий сгибателей могут привести к их воспалению и поражению срединного нерва, что приводит к боли, онемению и покалыванию, известным как синдром запястного канала.
Сухожилия мышц-сгибателей и срединный нерв проходят через костный проход в запястье, известный как запястный канал.Повторяющиеся движения сухожилий сгибателей могут привести к их воспалению и поражению срединного нерва, что приводит к боли, онемению и покалыванию, известным как синдром запястного канала.Девять мышц-разгибателей на задней стороне предплечья разгибают кисть и пальцы. Так же, как мышцы-сгибатели предплечья, с которыми работают эти мышцы, каждая мышца-разгибатель длинная и тонкая и проходит в руку через длинные сухожилия. Длинный лучевой разгибатель запястья, короткий лучевой разгибатель запястья и локтевой разгибатель запястья вытягивают руку в запястье, при этом лучевая мышца отводит кисть, а локтевая мышца ведет ее.Вставляя в фаланги пальцев, мышцы-разгибатели большого пальца (большой палец), длинный разгибатель большого пальца (большой палец), указательный разгибатель (указательный палец), разгибатели пальцев (средний и безымянный пальцы) и минимальные разгибатели пальцев (мизинец) удлиняют мышцы. цифры, чтобы открыть руку. Мышца, отводящая длинный большой палец, выполняет двойную роль: отводит большой палец и помогает разгибать большой палец.
Несколько мышц предплечья контролируют вращение лучевой кости вокруг локтевой кости, которая вращает запястье и кисть.Супинаторная мышца прикрепляется к лучевой кости и супинирует руку, поворачивая ладонь вверх или к передней части тела. Действуя как антагонисты супинатора, круглые и квадратные мышцы пронатора пронизывают руку, поворачивая ее назад или ладонью вниз. Обе мышцы пронатора вставляются на противоположной стороне лучевой кости от супинатора, так что каждый набор мышц может вращать радиус в противоположных направлениях.
Мышцы кисти можно разделить на три основных области: , тенар, (боковая сторона ладони или сторона большого пальца), гипотенар, (медиальная сторона ладони или сторона мизинца) и промежуточная область (середина ладони). рука) мышцы.
- Мышцы тенара, образующие выпуклость мускулов у основания большого пальца, необходимы для гибкости руки и способности захвата. Одна из этих мышц, opponens pollicis, перемещает большой палец по руке, чтобы противостоять другим пальцам, позволяя нам зажать небольшой предмет между большим и пальцем, чтобы поднять его. Brevis abductor pollicis brevis и adductor pollicis работают как антагонисты, отводя и приводя большой палец соответственно. Работая с длинным сгибателем большого пальца предплечья, короткий сгибатель большого пальца сгибает большой палец, чтобы схватить предметы или сжать кулак.
- Три мышцы гипотенара образуют небольшую мышечную выпуклость на медиальной стороне ладони, противоположной мышцам тенара. Эти мышцы работают вместе, обеспечивая широкий диапазон движений мизинцу. Минимальный отводящий палец отводит мизинец, как при раздвигании пальцев, в то время как минимальный сгибатель пальцев сгибает мизинец. Opponens digiti minimi вращает пятую пястную кость и тянет ее кпереди во время противостояния большим пальцем или при сгибании ладони.
- Находятся в середине ладони между пястными костями, промежуточные или средние ладонные мышцы вместе перемещают вторую-пятую пястные кости и вторую-пятую фаланги различными способами. Четыре поясничных мышцы, получившие свое название от своей червеобразной формы, прикрепляют к сухожилиям глубокий сгибатель пальцев и разгибатели фаланг, чтобы сгибать основание пальцев в пястно-фаланговых суставах, одновременно разгибая пальцы в межфаланговых суставах.Каждая червячная мышца соединяется только с одним из пальцев и заставляет палец сгибаться в основании, оставаясь при этом прямым по всей длине. Четыре ладонных межкостных мышцы отходят от пястных костей и прикрепляются к каждой из фаланг, чтобы соединить пальцы и сблизить их. В качестве антагонистов этих мышц работают четыре спинных межкостных мышц, которые отводят или разводят пальцы.
Кости, мышцы, сухожилия, нервы, изображения
Запястье связывает руку с предплечьем.Запястье — это сложная система, состоящая из множества мелких костей (известных как запястья, костей) и связок. Кости запястья расположены в 2 взаимосвязанных ряда. Один ряд соединяется с концами костей предплечья — лучевой и локтевой. Если вы держите руку в положении с поднятыми вверх большими пальцами, кость в верхней части предплечья будет радиусом; тот, что внизу, — локтевая.
Другой ряд костей запястья соединяется с костями ладони. Между запястьями запястья находятся синовиальные суставы.Поверхности суставов, в которых встречаются кости, покрыты суставным хрящом (). Суставной хрящ гладкий и гладкий, что обеспечивает очень плавные и безболезненные движения.
Рука состоит из множества костей: 5 удлиненных пястных костей, которые расположены рядом с запястьем и составляют ладонь; 14 фаланг, составляющих пальцы. Каждый палец состоит из 3 фаланг; большой палец состоит из двух частей. Эти 19 костей вместе образуют 14 отдельных суставов. Костяшки пальцев, известные как пястно-фаланговых (MCP) суставов, соединяют пальцы с ладонью.Межфаланговые суставы (IP) — это суставы пальцев. Все эти маленькие суставы известны как синовиальных, суставов и покрыты суставным хрящом.
Мышцы кисти и сухожилия кисти
Мышцы предплечья и ладони (мышцы тенара) работают вместе, чтобы запястье и кисть оставались стабильными и выровненными. На изображении ниже показаны кости руки с тыльной стороны. Красные линии показывают, где сухожилия прикрепляют мышцы к костям.
Многие мышцы, которые двигают пальцы и большой палец, берут начало в предплечье. Сухожилия длинных сгибателей проходят от мышц предплечья через запястье и прикрепляются к мелким костям пальцев и большого пальца. Когда вы сгибаете или разгибаете пальцы, эти сухожилия сгибателей скользят по тонким туннелям, называемым оболочками сухожилий, которые удерживают сухожилия на месте рядом с соответствующими костями. Внутри этого влагалища скользкое покрытие, называемое теносиновием, окружает сухожилия и обеспечивает плавное движение сухожилий под связками, когда рука находится в движении.
Сухожилия представляют собой белые гибкие веревочные шнуры на концах мышц, которые прикрепляют мышцы к кости. Когда мышцы сокращаются, они тянут за сухожилия, чтобы сдвинуть кости. Сухожилия, которые проходят по нашим пальцам, удерживаются на месте серией связок, называемых шкивами, которые образуют устойчивые дуги над сухожилиями, образуя «туннельную» оболочку. Обычно сухожилия легко скользят по туннелю.
Связки
Связки тыльной стороны кисти
Есть много связок руки, состоящих из жестких лент фиброзной ткани.Поскольку в руке много мелких костей и суставов, в руке также есть много связок, которые помогают удерживать кости вместе и стабилизировать руку.
Совместная капсула
Другие стабилизаторы в руке включают суставные капсулы, которые также состоят из волокнистой соединительной ткани, окружающей каждый из суставов. Синовиальные оболочки выстилают внутренние поверхности суставных капсул и вырабатывают синовиальную жидкость, смазывающую все суставы.
Нервы рук
Срединный, лучевой и локтевой нервы — это три основных нерва, которые проходят по всей длине руки.Эти нервы контролируют мышцы предплечья и кисти и дают нам ощущение прикосновения, температуры и боли.
Проблемы в руке и запястье
Доктор Эндрю Чанг окончил Филадельфийский колледж остеопатической медицины. В настоящее время он является клиническим научным сотрудником хирурга-позвоночника в Cedars-Sinai, а ранее был научным сотрудником по хирургии позвоночника в больнице Кек Университета Южной Калифорнии, а также главным резидентом и инструктором по ортопедической хирургии в отделении ортопедической хирургии в клинике Майо в Аризоне.Исследование доктора Чанга.
Рука — кости, связки, мышцы и состояния | Двойная физиотерапия Боро
Кисть и запястье имеют сложную анатомию с 27 костями, 14 суставами только пальцев и множеством суставов, где ладонь встречается с запястьем, а запястье встречается с предплечьем. В руке есть мышцы, которые позволяют сгибать и выпрямлять пальцы, а также связки и сухожилия, которые обеспечивают стабильность и подвижность, которые делают руку такой ловкой. Передняя часть кисти, или сторона ладони, называется ладонной стороной, а тыльная сторона кисти — тыльной стороной.
Кость и сустав
Кости в руке точно выровнены, чтобы обеспечить полный диапазон движений и точность. Когда одна из костей травмируется, это может привести к смещению всей руки. В руке 27 костей — восемь в запястье, называемых запястьями; пять на ладони, называемые пястными костями; и 14 костей пальцев, называемых проксимальной, средней и дистальной фалангами. Две кости предплечья, лучевая и локтевая кости также составляют часть лучезапястного сустава.
Способность точно двигать пальцами позволяет нам выполнять широкий спектр повседневных задач. Это точное движение стало возможным благодаря суставам руки, которые позволяют сгибать пальцы. Суставы пальцев — это проксимальные межфаланговые (PIP) суставы, расположенные между проксимальной и средней фалангами (костями пальцев), и дистальные межфаланговые суставы (DIP), расположенные между средней и дистальной фалангами.
Помимо суставов пальцев, есть также пястно-фаланговые (МПФ) суставы кисти, в которых проксимальные фаланги соединяются с пястными костями ладони.В запястье каждая из запястных костей имеет связанный сустав — лучезапястный, межзапястный, срединный, запястно-пястный и межпястный суставы. Между лучевой и локтевой костями (костями предплечья) также имеется дистальный лучезапястный сустав (DRUJ).
Общие состояния костей и суставов кисти включают: Перелом пальца, перелом запястья, перелом запястья и артрит.
Мышцы и сухожилия
В руке работают две группы мышц: внутренняя и внешняя.Внутренние мышцы включают группу мышц тенара и группу мышц гипотенара на большом пальце и мизинце, межкостные мышцы (спинную и ладонную), которые берут начало между пястными костями; и поясничные мышцы, которые берут начало от сухожилия глубокого сгибателя. Внутренние мышцы действуют только на пальцы.
Внешние мышцы — это длинные сгибатели и разгибатели, которые проходят от предплечья к кисти, обеспечивая силу кисти и запястья. Сгибатели позволяют пальцам сгибать, в то время как мышцы-разгибатели используются для разгибания пальцев.
Рука содержит разгибатель пальцев, указательный разгибатель, минимальный разгибатель пальцев, поверхностный сгибатель пальцев и глубокий сгибатель пальцев. Есть также внешние мышцы, которые работают только в большом пальце; к ним относятся длинный сгибатель большого пальца, длинный разгибатель большого пальца, короткий разгибатель большого пальца и длинный задний палец.
Помимо внутренних и внешних мышц кисти, запястье также имеет собственный набор мышц. Они обеспечивают силу и движение запястью, а в некоторых случаях и локтю.Эти мышцы включают длинный лучевой разгибатель запястья, короткий лучевой разгибатель запястья, локтевой разгибатель запястья, лучевой сгибатель запястья, локтевой сгибатель запястья и длинную ладонную мышцу.
Сухожилие — это часть мышцы, которая прикрепляет мышцу (ее) к кости. Сухожилия сгибателей и сухожилий разгибателей — это прочные волокнистые ткани, которые отвечают за передачу сил, создаваемых мышцей, на кость, обеспечивая таким образом движение в суставе. Сухожилия-сгибатели помогают пальцам и запястью сгибаться вниз, а сухожилия-разгибатели помогают пальцам выпрямляться, а запястье сгибаться вверх.Когда сухожилие раздражается или воспаляется, оно становится болезненным, особенно при движении. Воспаление сухожилия называется тендинитом
.Общие состояния мышц (и сухожилий) включают: Тендинит ДеКервена, триггерный палец, тендинит запястья, тендинит разгибателя и разрывы сухожилий.
Связки
Связки — это прочные тканевые ленты, состоящие из коллагена, которые соединяют кость с костью. Существует множество связок, которые обеспечивают подвижность и стабильность кисти, особенно коллатеральные, дорсальные, ладонные и межкостные связки.Запястье имеет сложную сеть связок, стабилизирующих кости запястья. К ним относятся дорсальные межкарпальные связки, ладонные межкарпальные связки, межкостные межкарпальные связки, писогаматная связка и писометакарпальная связка.
Коллатеральные связки являются важным компонентом каждого сустава пальцев. Каждый фаланговый сустав имеет две коллатеральные связки, по одной с каждой стороны, что обеспечивает стабильность и предотвращает аномальное сгибание этих суставов.
Одна из самых проблемных областей кисти — запястный канал.Запястный канал — это структура запястья, образованная костями запястья в качестве пола и поперечной связкой запястья в качестве крыши. Внутри запястного канала находятся срединный нерв, срединная артерия и сухожилия сгибателей. Эти структуры проходят через запястный канал от предплечья через запястье к кисти. Нервы и сухожилия, которые проходят через канал запястья, дают ощущение и движение кисти и пальцам. При воспалении запястного канала может возникнуть онемение или боль в руке.
Общие состояния связок кисти включают: Синдром запястного канала, растяжение запястья, растяжение пальца, большой палец егеря (также известный как большой палец лыжника) и вывих пальца
Бурса
Бурса — это мешок, заполненный жидкостью, который уменьшает трение между двумя тканями. Лучевая и локтевая сумки проходят через удерживатель сгибателей лучезапястного сустава. Воспаление этих сумок может вызвать боль и скованность в лучезапястном суставе.
Общие состояния бурсы включают Бурсит запястья
Нервы
В руке имеется три типа нервов: периферические, афферентные или сенсорные и смешанные нервы. Периферический нерв — это специализированная структура, подобная шнуру, которая проводит электрохимические импульсы от спинного и головного мозга к телу. В теле проходят три типа периферических нервов. Афферентные или сенсорные нервы передают сообщения от сенсорных рецепторов в спинной и головной мозг. Эти нервы передают в мозг информацию об ощущениях, температуре, боли, давлении и положении тела (проприоцептивном).Эфферентные нервы передают информацию от головного и спинного мозга к целевым мышцам и железам. Они несут ответственность за доставку инструкции двигателя или движения в органы опорно-двигательного аппарата. Третий тип нервов — это смешанные нервы, которые обладают как афферентными, так и эфферентными свойствами.
Нервы — это хрупкие структуры, которые могут быть повреждены в результате давления, растяжения, растяжения или травмы (например, пореза). Повреждение нерва руки может вызвать слабость, потерю мышечной функции, боль, онемение, а также снижение или ненормальную чувствительность области скомпрометированного нерва.
Общие нервные заболевания кисти включают: Ульнарную невропатию, синдром запястного канала
Анатомия: кисть и запястье — BID Needham
Запястье
Лучезапястный сустав — это сложный сустав, образованный между дистальными концами (наиболее удаленными от тела) лучевой и локтевой костей (две кости предплечья) и костями запястья. Он соединяет предплечье с кистью и обеспечивает хороший диапазон движений. Однако повторное использование часто приводит к травмам.
Кости и суставы
Локтевая кость — большая из двух костей предплечья, хотя она сужается к концу запястья, чтобы стать уже лучевой кости в этом месте. Радиус располагается со стороны большого пальца запястья, а локтевая кость — со стороны мизинца. Они образуют лучезапястный сустав с костями запястья. Всего имеется 8 костей запястья, расположенных в два ряда: проксимальный и дистальный.
- Полулунник
- Triquetrum
- Пизиформ
- Capitate
- Трапеция
- Трапеция
- Хамате
- ладьевидной кости
Ладьевидная кость пересекает оба ряда, так как это самая большая кость запястья.Ладьевидная и полулунная кости — две кости, которые фактически соединяются с лучевой и локтевой костью, образуя лучезапястный сустав.
Рука
Человеческая рука состоит из широкой ладони (пястной кости) с 5 пальцами, прикрепленной к предплечью суставом, называемым запястьем (запястье).
цифры
Четыре пальца на руке используются для внешнего исполнения; эти четыре пальца можно сложить на ладони, что позволяет захватывать предметы.Каждый палец, начиная с ближайшего к большому, имеет разговорное название, чтобы отличать его от других.
- Указательный палец, указательный палец или указательный палец
- Средний палец
- Безымянный палец
- Мизинец или мизинец
- Большой палец
Кости
В руке человека 27 костей: 8 костей запястья или запястья; пястные кости или ладонь содержат пять; остальные четырнадцать — пальцевые кости; пальцы и большой палец.
На ладони пять костей, известных как пястные кости, по одной на каждый из 5 пальцев. У этих пястных костей есть голова, стержень и основание.
Человеческие руки содержат четырнадцать пальцевых костей, также называемых фалангами, или костями фаланги: две в большом пальце (большой палец не имеет средней фаланги) и по три в каждом из четырех пальцев. Это дистальная фаланга, несущая ноготь, средняя фаланга и проксимальная фаланга.
Сесамовидные кости — это небольшие окостеневшие узлы, встроенные в сухожилия, чтобы обеспечить дополнительное усилие и уменьшить давление на подлежащую ткань.Многие существуют вокруг ладони у оснований пальцев; точное количество варьируется у разных людей.
Шарнирное соединение
Артикуляция человеческой руки более сложная и тонкая, чем у сопоставимых органов у любого другого животного. Без этой дополнительной артикуляции мы не смогли бы управлять широким спектром инструментов и устройств, а также не смогли бы достичь широкого разнообразия возможных жестов рук.


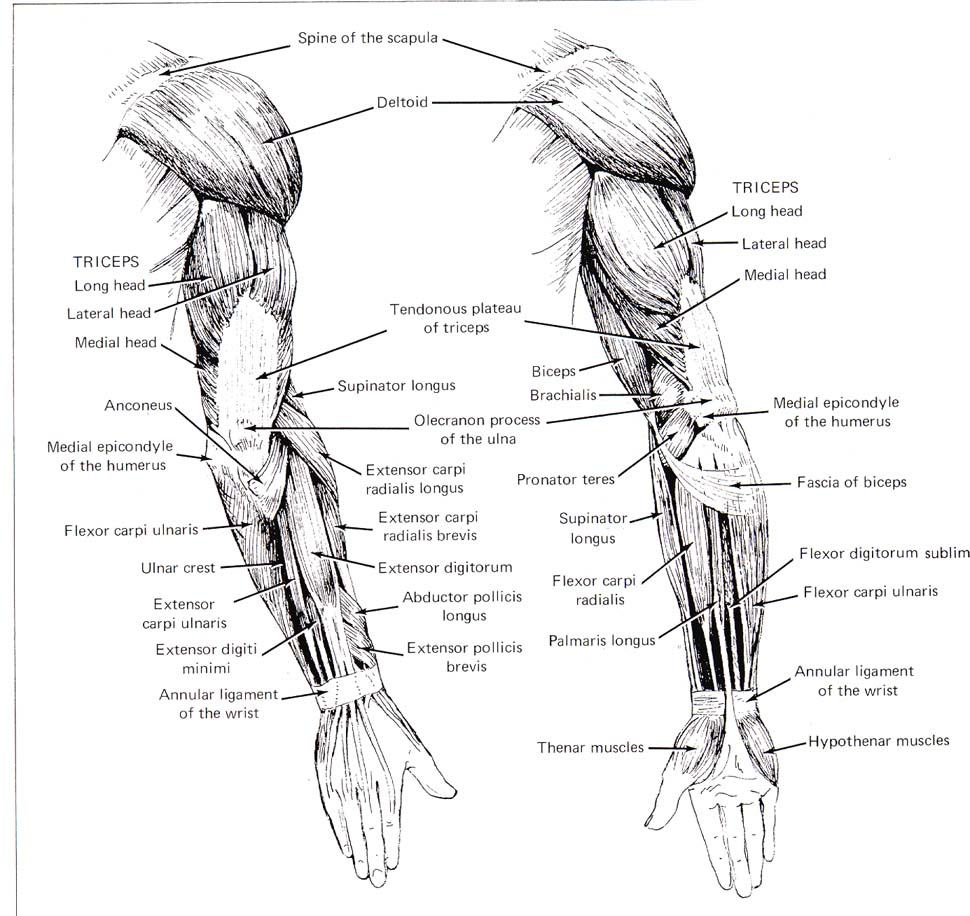

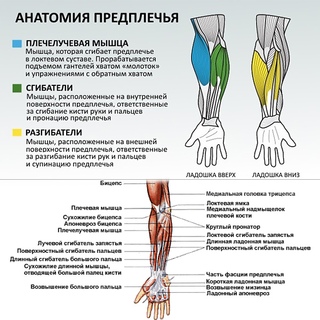 Инфекция попадает по крови и лимфе на мышечную ткань. В этом случае миозит может быть гнойным и негнойным. Первый вариант развивается на фоне сифилиса, ОРВИ, тифа, туберкулеза, а второй – из-за генерализованной стрептококковой или стафилококковой инфекции. Последняя форма является очень тяжелой и требуется проведения операции;
Инфекция попадает по крови и лимфе на мышечную ткань. В этом случае миозит может быть гнойным и негнойным. Первый вариант развивается на фоне сифилиса, ОРВИ, тифа, туберкулеза, а второй – из-за генерализованной стрептококковой или стафилококковой инфекции. Последняя форма является очень тяжелой и требуется проведения операции;